Una buena analgesia es necesaria en la otitis media aguda. La indicación de la administración de antibióticos debe decidirse, entre otras cosas, en función de la edad y la gravedad de la enfermedad. Con la “espera vigilante” no se arriesga a una mayor tasa de complicaciones.
La otitis media aguda (OMA) es una infección aguda del oído medio causada por virus y/o bacterias con secreciones purulentas o no purulentas en el oído medio. Puede aparecer a cualquier edad, pero es más frecuente en niños de entre seis y 24 meses. Es una de las enfermedades infantiles más comunes que implican una visita al médico y la prescripción de antibióticos. Más de dos tercios de todos los niños han sufrido al menos un episodio de OMA al final del tercer año de vida, y aproximadamente la mitad de los niños han sufrido tres o más episodios [1].
Los organismos bacterianos más comunes causantes de la OMA son el Streptococcus pneumoniae, seguido del Haemophilus influenzae y la Moraxella catarrhalis. Las cepas neumocócicas contenidas en la vacunación se han vuelto más raras como patógenos de la OMA desde la introducción de la vacunación neumocócica. Los patógenos virales más comunes son el virus respiratorio sincitial (VRS), el coronavirus, el virus de la gripe, el adenovirus, el metapneumovirus humano y el picornavirus.
El diagnóstico es un reto, especialmente con niños pequeños poco cooperativos. La frecuente aparición de OMA en lactantes y niños pequeños obedece a varias razones: Por un lado, la función de la trompa de Eustaquio es menos eficaz a esta edad por razones anatómicas y, por otro, existe una inmadurez del sistema inmunitario. Entre los factores de riesgo de la OMA se incluyen el sexo masculino, la predisposición genética, la exposición a gérmenes patógenos a través de los hermanos o en la guardería, el bajo nivel socioeconómico, la exposición al humo y la falta de lactancia materna [2].
Síntomas y diagnóstico
Los niños mayores y los adultos suelen referir una rápida aparición del dolor de oído. En los niños pequeños, tocar o manipular los pabellones auriculares puede sugerir dolor de oído. Además, los padres describen llantos fuertes, fiebre, sueño intranquilo o cambios de comportamiento durante el día, todos ellos síntomas relativamente inespecíficos. Los síntomas suelen ir precedidos de una infección de las vías respiratorias superiores.
Las directrices de la Academia Americana de Pediatría [3] y de la Academia Americana de Médicos de Familia, revisadas por última vez en 2013, enumeran los siguientes criterios diagnósticos:
- Protrusión moderada o grave del tímpano o
- Otorrea de nueva aparición no causada por otitis externa, o
- Leve protrusión del tímpano y aparición aguda de dolor de oído (menos de 48 horas) o enrojecimiento grave del tímpano.
El diagnóstico de OMA no debe hacerse en ausencia de derrame del oído medio (en la otoscopia neumática o la timpanometría) (Fig. 1).
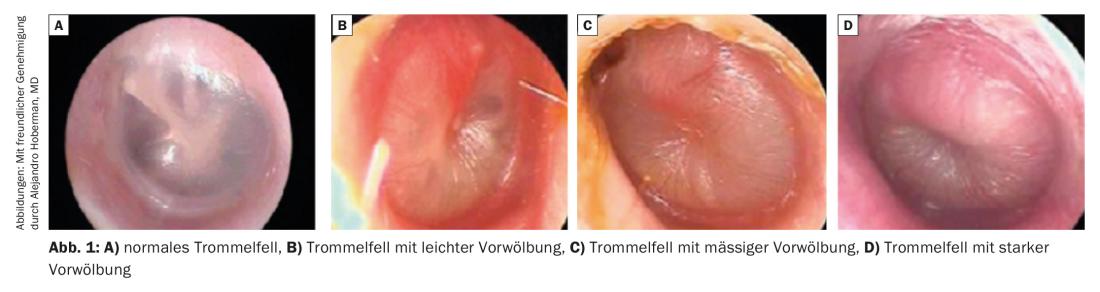
En ocasiones es necesaria una limpieza para evaluar el oído. El conducto auditivo no debe limpiarse mediante irrigación auditiva durante una sospecha de infección, sino a través del otoscopio con ojal. En los niños pequeños, la otoscopia puede resultar difícil o incluso imposible debido a la falta de cooperación y a la resistencia. En general, suele ser difícil distinguir otoscópicamente entre la OMA y el derrame timpánico crónico.
Para excluir una complicación otogénica, son útiles la inspección y palpación de la mastoides y la evaluación de la función del nervio facial. En niños mayores y adultos, debe realizarse una prueba de audición de orientación con una prueba de diapasón según Weber y Rinne para excluir la afectación del oído interno.
La OMA puede conducir a la perforación espontánea del tímpano y al flujo del oído. En estos casos, la OMA debe distinguirse de la otitis externa, una inflamación del conducto auditivo externo en la que también se produce secreción del oído. Sin embargo, el pabellón auricular y el conducto auditivo son sensibles al dolor cuando se tocan. El diagnóstico diferencial de la otorrea también puede incluir la sobreinfección en presencia de perforación de la membrana timpánica. Estos episodios no son dolorosos, no requieren terapia antibiótica sistémica y responden bien a las gotas óticas de ciprofloxacino.
Tratamiento
La terapia inicial para la OMA no complicada en un paciente por lo demás sano incluye una buena terapia analgésica con un AINE y/o paracetamol. La terapia antibiótica no está indicada en todos los casos, ya que la infección tiene una alta tasa de curación espontánea y no se ha observado un aumento de la tasa de complicaciones con la “espera vigilante”. El uso restrictivo de antibióticos también puede prevenir las complicaciones asociadas a los antibióticos como la diarrea, los vómitos o las erupciones cutáneas [4]. Los pacientes deben ser reevaluados después de 48 a 72 horas . Si no hay mejoría con los analgésicos, debe instaurarse una terapia antibiótica. Los estudios controlados con placebo han demostrado que la mejoría espontánea de los síntomas de la OMA se produce en un 60% en las primeras 24 horas y en un 84% en los primeros dos o tres días [4].
La edad y la gravedad de la enfermedad deben tenerse en cuenta a la hora de decidir si están indicados los antibióticos además de la terapia analgésica [3,4]. Cuantos menos síntomas presente (ausencia de fiebre o fiebre baja, ausencia de otalgia, ausencia de otorrea, un solo oído afectado), más probabilidades tendrá la OMA de curarse sin antibióticos.
La terapia antibiótica está indicada en cualquier caso en las siguientes situaciones:
- Edad <6 meses
- Edad <2 años para OMA bilateral
- Otorrea purulenta persistente
- Mal estado general
- Sólo está afectado el oído
- Factores de riesgo (por ejemplo, inmunodeficiencia, enfermedades subyacentes graves, síndrome de Down, anomalías craneofaciales, usuarios de implantes cocleares).
El antibiótico de primera elección es la amoxicilina (80 mg/kg/d en dos dosis únicas). Se recomienda amoxicilina más ácido clavulánico (80 mg/kg/d de amoxicilina en dos dosis únicas) si se ha administrado terapia con amoxicilina en los últimos 30 días, si hay conjuntivitis purulenta adicional o si existen antecedentes de OMA recurrente que no responde a la amoxicilina. Los preparados alternativos son cefuroxima, cefpodoxima, ceftriaxona (i.m. o i.v.). En casos de verdadera alergia a la penicilina, puede considerarse la claritromicina y la azitromicina, ya que los macrólidos tienen un efecto limitado sobre H. influenzae y S. pneumoniae. Como antibiótico de segunda línea en ausencia de respuesta tras 48 a 72 horas y si no se ha utilizado ya como terapia de primera línea, debe utilizarse amoxicilina con ácido clavulánico, en caso de alergia a la penicilina ceftriaxona (i.m. o i.v.) o clindamicina en combinación con una cefalosporina de tercera generación (resumen 1 y 2) [3].

En cuanto a la duración de la terapia, se recomienda una terapia antibiótica de diez días para los niños hasta el final del segundo año de vida y para los niños con enfermedad grave, de siete días para los niños del tercer al sexto año de vida, y de cinco a siete días a partir del sexto año de vida [3].
En caso de fracaso del tratamiento con amoxicilina más ácido clavulánico o de terapia de segunda línea, está indicada la administración intravenosa de antibióticos. Si el tratamiento intravenoso no conduce a ninguna mejoría o si se producen infecciones repetidas en un corto periodo de tiempo, es necesario realizar una paracentesis y un frotis de las secreciones del oído medio debido a un posible desarrollo de resistencia, así como un cambio adecuado a otra clase de antibióticos.
Las pruebas del beneficio de los anestésicos locales tópicos son limitadas, por lo que no se recomienda su administración. Los fármacos descongestionantes (comprimidos o gotas nasales), los esteroides o los antihistamínicos tampoco tienen cabida en el tratamiento de la OMA y no deben prescribirse. Sólo están indicados en presencia de rinitis concomitante [5]. Asimismo, debido a los limitados datos disponibles, no existen recomendaciones válidas en general para la medicación preventiva con, por ejemplo, prebióticos/probióticos, vitamina D o xilitol [5,6].
La inserción de un tubo de timpanostomía puede ser útil como tratamiento de la OMA recurrente. Se define por al menos tres episodios de OMA en seis meses o al menos cuatro episodios en doce meses.

Complicaciones
Desde la disponibilidad de los antibióticos, las complicaciones de la OMA son mucho más raras. Una posible complicación de la OMA es la perforación espontánea del tímpano debido a la acumulación de presión en el oído medio. Hay una secreción de secreciones purulentas, que a menudo provoca una rápida reducción del dolor. En este caso, es aconsejable una terapia adicional con gotas de ciprofloxacino. La perforación suele curarse espontáneamente, pero rara vez puede persistir. Por lo tanto, una perforación debe vigilarse otoscópicamente hasta que cicatrice y debe practicarse la conservación del agua. En raras ocasiones, la OMA provoca una erosión de los huesecillos, sobre todo de la apófisis larga del yunque, con la consiguiente pérdida de audición conductiva.
La OMA siempre conlleva una afectación de la mucosa en las celdillas mastoideas. La mastoiditis aguda es una complicación de la formación de abscesos y/o de la destrucción de estructuras óseas. Los signos clínicos clásicos son una hinchazón pastosa retroauricular y una oreja prominente. Las complicaciones de la mastoiditis suelen ser intracraneales y graves. Puede producirse un absceso epidural o cerebral. Además, puede desarrollarse una trombosis séptica del seno sigmoide con picos de fiebre repetidos. Además, puede haber un desarrollo de laberintitis con vértigo y nistagmo y/o pérdida auditiva neurosensorial o parálisis del nervio facial debido a una reacción inflamatoria conjunta del nervio. Una complicación grave es también el desarrollo de meningitis por diseminación hematógena.
¿Cuándo tiene sentido derivar a un especialista?
La derivación a un otorrinolaringólogo está indicada en casos de incertidumbre en el diagnóstico, falta de respuesta a la terapia antibiótica y un curso complicado. Especialmente cuando se plantea la cuestión de una terapia invasiva, resulta útil la evaluación de un otorrinolaringólogo.
Mensajes para llevarse a casa
- Una buena terapia analgésica es necesaria en la otitis media aguda (OMA).
- La edad y la gravedad de la enfermedad deben tenerse en cuenta a la hora de decidir si está indicada la administración de antibióticos.
- La mejoría espontánea de los síntomas de la OMA se produce en un 60% en las primeras 24 horas y en un 84% en los dos o tres primeros días.
- No se observó un aumento de la tasa de complicaciones con la “espera vigilante”.
Literatura:
- Teele DW, et al: Epidemiología de la otitis media durante los primeros siete años de vida en niños del área metropolitana de Boston: un estudio prospectivo de cohortes. J Infect Dis 1989; 160(1): 83-94.
- Granath A: Otitis media aguda recurrente: ¿Cuáles son las opciones de tratamiento y prevención? Curr Otorhinolaryngol Rep 2017; 5(2): 93-100.
- Lieberthal AS, et al: Diagnóstico y tratamiento de la otitis media aguda. Pediatría 2013; 131(3): e964-999.
- Venekamp RP, et al: Antibióticos para la otitis media aguda en niños. Cochrane Database Syst Rev 2015; 6: CD000219.
- Schilder AG, et al: Otitis media. Nat Rev Dis Primers 2016 Sep 8; 2: 16063.
- Marom T, et al: Opciones de tratamiento con medicina complementaria y alternativa para la otitis media: Una revisión sistemática. Medicina (Baltimore) 2016; 95(6): e2695.
PRÁCTICA GP 2018; 13(5): 32-35











