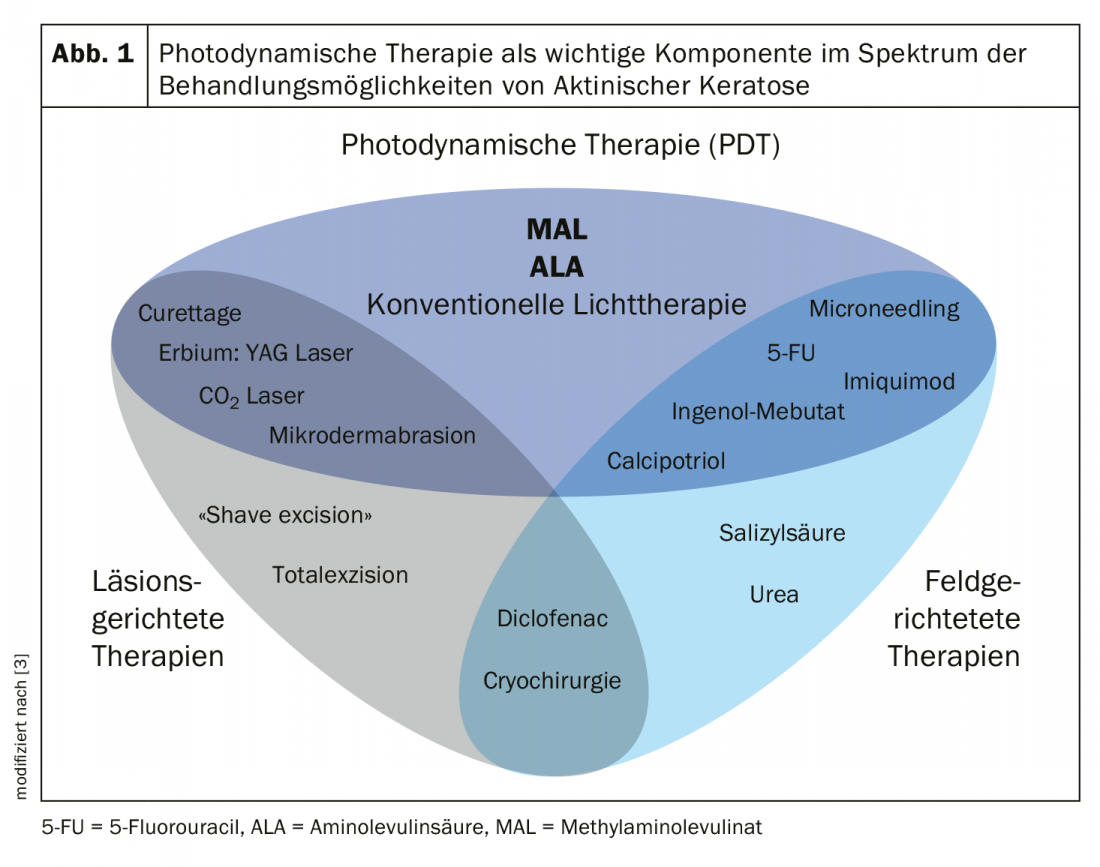
Existen numerosos métodos de intervención para el tratamiento de la queratosis actínica, incluidos los enfoques guiados por la lesión y el campo. La terapia fotodinámica es una de las medidas de tratamiento establecidas para estas lesiones precancerosas comunes de la piel. Varios estudios actuales abordan la cuestión de cómo seguir optimizando la calidad y los resultados de la terapia.
La queratosis actínica es un carcinoma epitelial in situ de la piel que puede convertirse en un carcinoma escamoso invasivo. Las personas con piel clara que pasan mucho tiempo al aire libre corren un riesgo especial. La terapia fotodinámica (TFD) se basa en la aplicación de sustancias fotosensibilizadoras que se acumulan selectivamente en los queratinocitos atípicos de la epidermis enferma y se activan mediante la iluminación con luz de longitud de onda adecuada. En el proceso, los procesos fotoquímicos y físicos generan especies reactivas de oxígeno (ROS), que conducen al daño celular y a la muerte celular de los cambios precancerosos. En la terapia fotodinámica convencional, el ácido 5-aminolevulínico (ALA-PDT) resp. Metil aminolevulinato (MAL-PDT) aplicado sobre la piel. El ALA fotoactivo es un precursor de la sustancia porfirina propia del organismo y, bajo la influencia de la luz de una determinada longitud de onda, provoca la formación de oxígeno agresivo, que contribuye a la muerte celular de las células enfermas [1].
Resumen de los resultados del estudio actual
|
Menos doloroso gracias a un régimen terapéutico modificado
La ALA-PDT es una opción de tratamiento eficaz para la queratosis actínica, pero algunos pacientes experimentan dolor como efecto secundario durante el tratamiento. En un ensayo clínico (n=23), se comparó un régimen terapéutico convencional (tratamiento previo de 1 hora con ALA seguido de irradiación con luz azul) con un nuevo régimen modificado en el que la irradiación con luz azul se inicia inmediatamente después de la aplicación de ALA [2]. Se aplicó una formulación tópica de ALA al 20% en toda la cara y/o el cuero cabelludo. En un lado del cuerpo, la irradiación con la luz azul se inició inmediatamente y continuó durante 30, 45 o 60 minutos (TFD modificada). En el lado contralateral, la luz azul comenzó 1 hora después de la aplicación de ALA y duró 1000 segundos (TFD convencional). El dolor se valoró en una escala de 0 a 10. El número de lesiones queratósicas se determinó mediante examen clínico y fotografías. 3 meses después del tratamiento, el aclaramiento de las lesiones fue casi idéntico en ambos lados, como demostraron las pruebas estadísticas en un diseño de no inferioridad. Sin embargo, la forma modificada de TFD, es decir, con radiación simultánea, provocó un dolor significativamente menor en comparación con la terapia convencional. En cuanto a la interpretación de los resultados, se señala que, aunque se trataba de un ensayo clínico controlado, el tamaño de la muestra era relativamente pequeño.
Terapia combinada: ¿cuantos más, mejor?
En la práctica clínica, a menudo se utilizan diferentes intervenciones combinadas para lograr los mejores resultados posibles. En la actual directriz S3 sobre queratosis actínica y carcinoma de células escamosas de la piel, existe una firme recomendación basada en el consenso de ofrecer una combinación de una modalidad de tratamiento dirigida al campo con otra dirigida a la lesión [1]. Esto se basa en la constatación de que combinando diferentes modalidades de tratamiento se pueden conseguir potenciales efectos sinérgicos a través de distintos mecanismos de acción. Las terapias combinadas que consisten en un procedimiento dirigido al campo y otro ablativo han demostrado ser bien toleradas en la práctica clínica [2]. En una publicación sobre este tema publicada en 2020, la combinación de criocirugía seguida de TFD, así como la TFD en combinación con procedimientos tópicos y la TFD con micropunción, obtuvieron resultados ligeramente mejores en comparación con las respectivas monoterapias. Los autores concluyen que el uso de terapias combinadas debe evaluarse individualmente, teniendo en cuenta los aspectos específicos del paciente y de la lesión [3].
Literatura:
- Heppt MV, et al: Directriz S3 “Queratosis actínica y carcinoma de células escamosas de la piel”, versión abreviada, Parte 1: 4 de marzo de 2020, https://onlinelibrary.wiley.com/.
- Kaw U, et al: JAAD 2020; 82(4); 862-868.
- Steeb T, et al: JEADV 2020; 34(4): 727-732.
PRÁCTICA DERMATOLÓGICA 2020; 30(4): 44