Los tratamientos para la psoriasis se han transmitido desde la antigua Grecia. Entre los métodos de tratamiento bien probados figuran la oclusión, los apósitos de cola de zinc, la balneoterapia y las terapias combinadas con sustancias tisulares, ditranol, psoraleno y terapias de luz.
Casi en ningún otro campo de la dermatología se ha desarrollado tanto en los últimos años como en la inmunología cutánea. Con el tiempo, los conocimientos sobre la psoriasis han dado lugar a un exceso de nuevas sustancias terapéuticas. Así, los biológicos modernos se utilizan para inhibir específicamente las transmisiones de señales a través de las citocinas (IL-12, IL-23, IL-17, TNFalfa, etc.). Además, cada vez son más los aspectos clínicos, fenotípicos, epidemiológicos, internísticos y psicosomáticos que salen a la luz gracias al gran compromiso de las clínicas y las empresas farmacéuticas. Pero, ¿qué hay de las opciones de tratamiento probadas para la psoriasis? Al fin y al cabo, esta enfermedad se trata desde la antigua Grecia. En la antigüedad se llamaba erróneamente lepra, pero el estigma sigue siendo enorme hoy en día.
Oclusión simple con o sin principios activos
Si ocluyera una placa de psoriasis con una lámina doméstica, desaparecería al cabo de cuatro a seis semanas. Es bien sabido que la terapia local mediante una oclusión hermética adicional es más eficaz, ya que la penetración de las sustancias terapéuticas aumenta muchas veces, pero la oclusión sin sustancias activas también es muy eficaz y un factor independiente [1]. Las placas que suelen utilizarse para la terapia de úlceras, las láminas de plástico (Fig. 1) e incluso el Gore-Tex pueden emplearse para curar las lesiones de psoriasis seca, incluida la hiperqueratosis y el enrojecimiento. Hace falta algo de ingenio para aplicar películas duraderas sobre las juntas. Si corta en los bordes, esto le otorga cierta movilidad. Ciertamente, los focos en las flexuras, las lesiones exudativas y las formas pustulosas deben tratarse abiertamente debido a las posibles sobreinfecciones y a la gran acumulación de exudado; los focos de psoriasis también podrían infectarse bajo oclusión en los diabéticos.
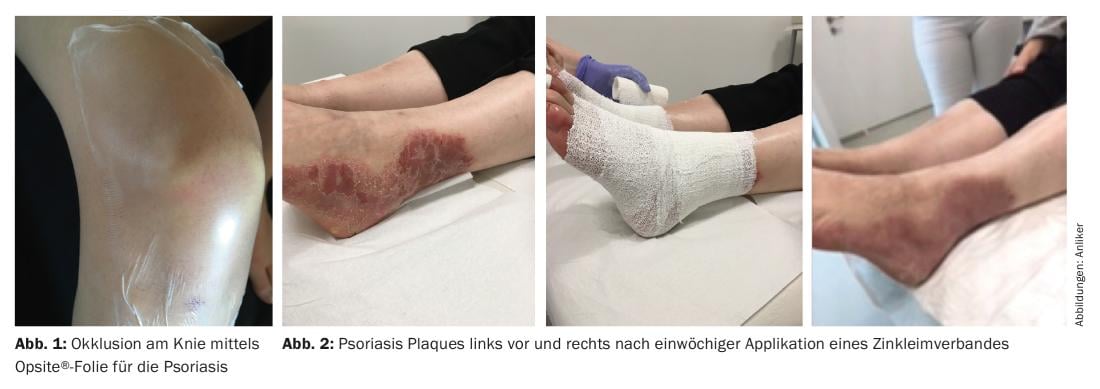
Apósitos de cola de zinc
Los vendajes de zinc húmedo en particular son fáciles de aplicar en las extremidades (Fig. 2), son flexibles y ligeramente plegables como un esparadrapo blando, refrescan y son astringentes. Por lo general, el paciente puede cambiarlas semanalmente; puede aplicarse fácilmente una crema con esteroides, por ejemplo, debajo; normalmente, el resultado deseado se consigue al cabo de cuatro semanas. Si es necesario, pueden aplicarse tratamientos de seguimiento semanalmente. El tratamiento es sencillo, quizá no adecuado para los meses más cálidos del año, pero puede acompañar bien a otras formas de terapia, ya que los resultados del tratamiento se retrasan, sobre todo en el caso de la parte externa de la pierna y el codo.
Alquitrán de hulla 2% a 20% en vaselina
La formulación Magistral con alquitrán de hulla es una alternativa al uso de sustancias esteroideas muy eficaz en el tratamiento de la inflamación, así como de la tendencia proliferativa de la piel. El alquitrán es especialmente adecuado para las manos y los pies, donde también puede aplicarse de forma oclusiva durante doce horas seguidas (Fig. 3), por ejemplo en guantes de algodón. Aparte de la practicidad (la eliminación del alquitrán se realiza mejor con toallitas de celulosa) y el olor, los preparados de alquitrán junto con los esteroides tópicos siempre pueden lograr una mejoría sin necesidad de utilizar retinoides o inmunosupresores. Por ejemplo, se debería empezar con un tratamiento en serie de 4×12 por semana y luego reducir a uno o dos tratamientos por semana a medida que mejoren las condiciones de la piel. No se da carcinogenicidad para la aplicación palmoplantar.

Tratamientos en tela
Para intensificar la terapia local, los pacientes pueden envolverse en sábanas durante 50 ó 60 minutos tras la aplicación abundante de pomadas. Se potencia el efecto de las distintas sustancias, se mejora el reengrasado y se puede aplicar una cantidad adecuada de terapia local.
Terapia UVB de banda estrecha con ditranol: Esta antralina, un antraceno, se aplica en concentraciones del 0,1-2% en una pasta o crema y se utiliza en combinación con la terapia UVB de banda estrecha. Debe empezarse con una concentración baja para entrenar lentamente la sensibilidad a la luz. También funciona con el tiempo de exposición, que inicialmente es de sólo un minuto antes de que se borre de nuevo. Aumenta enormemente la eficacia de la fototerapia y se utilizó mucho en el pasado, sobre todo para tratamientos en régimen de hospitalización. No hay absolutamente nada en contra de utilizar esta terapia en régimen ambulatorio. Sin embargo, no debe utilizarse en la cara ni en los genitales. En general, se considera que la eficacia de los derivados del alquitrán es más lenta que la de los esteroides locales; esto depende de los aumentos de concentración. Las características más importantes y convincentes son la ausencia de un fenómeno de rebote como el observado dos semanas después de los esteroides tópicos. Se evitan los efectos secundarios de la cortisona.
Terapia de Göckermann: Este preparado local de alquitrán se utilizó por primera vez junto con la fototerapia en 1925 [2] y se basa en el mismo principio de las propiedades antiinflamatorias del alquitrán y el aumento de la sensibilidad a los rayos UVA y UVB. Debido a su mayor concentración del 10-20%, el alquitrán de hulla es bastante grasiento, maloliente y mancha (se envuelve a los pacientes en sábanas durante una hora directamente antes del tratamiento con luz), por lo que cada vez más gente se ha pasado al ditranol, sobre todo en la terapia de la psoriasis en régimen de hospitalización, que dura unas buenas seis semanas. Pero también en este caso las fases de curación duran mucho tiempo, como mucho hasta un año, sobre todo en comparación con la terapia climática (cuatro semanas) y los esteroides tópicos o (en realidad contraindicados) internos (reaparecen al cabo de dos semanas).
Sistema PUVA
El sistema PUVA es el núcleo de la terapia combinada ambulatoria. En la terapia PUVA sistémica, el fotosensibilizante 8-metoxipsoraleno (8-MOP) se administra por vía oral dos horas antes de la irradiación. En combinación con retinoides, se trata de la denominada terapia Re-PUVA, que puede utilizarse con éxito especialmente en el caso de focos hiperqueratósicos graves. Una dificultad importante es la sensibilidad de los ojos a la luz cuando se toma psoraleno, por lo que la toma y las irradiaciones se realizan por la noche, ya que el paciente tiene que llevar gafas de sol a la luz del día, lo que limita su calidad de vida.
PUVA local/crema PUVA
Al preparar la piel 30 minutos antes de la irradiación con psoraleno, éste actúa como amplificador de la fototerapia y de su inmunosupresión de la piel. El baño previo con psoraleno o la aplicación en crema se realiza a una concentración de 8-metoxi-psoraleno del 0,009-0,012% [3]. Estos tratamientos son especialmente adecuados para las infestaciones de manos y pies u otras zonas aisladas que pueden tratarse con un radiador UVA lineal (Fig. 4) . La desventaja es el mayor tiempo de irradiación, de 10 a 20 minutos. En cambio, tiene la ventaja de que es una terapia natural que también puede combinarse con retinoides o alquitrán de hulla; si la respuesta es buena, puede reducirse a una terapia de mantenimiento con una sesión semanal o puede mantenerse la afección con otras terapias sencillas.

Balneoterapia
Por desgracia, la balneoterapia se ha abandonado casi por completo. En las estancias hospitalarias, no siempre se dispone de una bañera, lo que requiere mucho tiempo y personal. También faltan estudios recientes sobre la eficacia de las terapias de baño. Sin embargo, su funcionamiento es evidente. En poco tiempo, la piel puede desincrustarse, el agua tiene un efecto astringente si no está demasiado caliente; tiene un efecto antiséptico y antipruriginoso. Tras una semana de balneoterapia, ya hemos observado curaciones milagrosas en lesiones de psoriasis muy sobreinfectadas.
¿Qué factores intervienen? El hecho de que muchos psoriásicos tengan una enfermedad autoestimulada genéticamente es sólo la mitad de la verdad; tampoco debe descuidarse la carga de gérmenes de la piel, ya que éstos estimulan la enfermedad como los llamados superantígenos [4]. Los estafilococos y la cándida en particular han sido nombrados como gérmenes estimulantes de la piel. Y, por supuesto, las infecciones internas por estreptococos son bien conocidas como el principal desencadenante de la psoriasis. Esta última debe buscarse y tratarse activamente en cualquier psoriasis extensa. La sensación de relajación, el disfrute y, a veces, la reducción de los picores con el baño son factores importantes que contribuyen a la mejora de esta enfermedad.
Las adiciones en balneoterapia varían mucho y dependen en cierta medida de las corrientes públicas. Probablemente la más conocida sea la terapia de baño de salmuera, que simula un baño de mar [5]. Otros aditivos son tensioactivos que limpian la piel, antisépticos (por ejemplo, jabones que contienen triclosán) que también eliminan la flora de la piel. Se puede añadir salvado de trigo al baño para aliviar el picor. La terapia de baño puede combinarse muy bien con la fototerapia.
Climaterapia
En el pasado, las estancias en el mar eran pagadas por los seguros complementarios en determinadas circunstancias. No cabe duda de que dicha suspensión es eficaz. Los baños de salmuera, la helioterapia, una dieta mediterránea con abundante aceite de pescado y, en caso necesario, la posibilidad de un tratamiento en cabina con diferentes pomadas que contengan polidocanol (contra el picor), sustancias alquitranadas (ditranol, alquitrán de hulla al 2%), esteroides y/o vitamina D contribuyen eficazmente al proceso de curación. Sin embargo, la curación suele caracterizarse por una recidiva al cabo de cuatro semanas, cuando el paciente está de vuelta en casa y no se continúa con la terapia.
Estos servicios ya no están cubiertos por las cajas de enfermedad porque están demasiado poco controlados, estandarizados y son demasiado costosos. No obstante, se recomiendan estas terapias.
Nutrición
Las recomendaciones para una dieta adecuada que supuestamente apoye el proceso de curación son más anecdóticas que tienen una base científica; por ejemplo, la adición de vitamina E o D, que supuestamente son útiles, se ha descrito como ejemplar y no como estadísticamente probada. Se recomienda la ingesta de ácidos grasos omega 3 (aceite de hígado de bacalao, pescado), una dieta baja en carbohidratos y alcohol y la reducción de grasas animales. Al menos esto tiene sentido cardiovascular.
Mensajes para llevarse a casa
- Métodos de tratamiento bien probados, que a menudo mejoran la calidad de vida y tienen un efecto favorable sobre las enfermedades concomitantes, han caído en parte en el olvido.
- Especialmente los factores acompañantes como el picor y la colonización bacteriana pueden resolverse muy bien mediante la balneoterapia.
- Las terapias de oclusión son sencillas y puede realizarlas el paciente.
- Las terapias combinadas con sustancias de alquitrán, ditranol y psoraleno con o sin fototerapia pueden utilizarse en pacientes polimórbidos. Son naturales, baratas y sin riesgos, también en comparación con las terapias de sistema.
Literatura:
- Vleuten CJ, Vlijmen-Willems IM, et al: Loción de propionato-17-clobetasol bajo apósito hidrocoloide (Duoderm ET) una vez a la semana frente a pomada de propionato-17-clobetasol sin oclusión dos veces al día en la psoriasis: un estudio inmunohistoquímico sobre la remisión y la recaída. Arch Dermatol Res 1999; 291(7-8): 390-395.
- Petrozzi JW: Régimen Goeckerman para pacientes psoriásicos refractarios a la terapia biológica. J Am Acad Dermatol 2014; 71(1): 195.
- Steinmeyer K, Grundmann-Kollmann M, et al: Tratamiento de la psoriasis en placas con terapia de crema-PUVA. Hautarzt 2001; 52(10): 885-887.
- Balci DD, Duran N, et al: Alta prevalencia de cultivos de Staphylococcus aureus y producción de superantígenos en pacientes con psoriasis. Eur J Dermatol 2009; 19(3): 238-242.
- Gambichler T, Demetriou C, et al: El impacto de los baños de agua salada en los parámetros biofísicos y moleculares en equivalentes de epidermis psoriásica. Dermatología. 2011; 223(3): 230-238.
PRÁCTICA DERMATOLÓGICA 2017; 27(5): 13-17











