En 2013, la Sociedad Europea de Cardiología (ESC) publicó nuevas directrices sobre diversas enfermedades cardiovasculares. Se presentaron en una sesión principal en la reunión anual de la Sociedad Suiza de Cardiología el 12 de junio de 2014. La atención se centró en el tratamiento de pacientes con hipertensión arterial, cardiopatía coronaria estable, así como diabetes o enfermedades relacionadas con la diabetes. Prediabetes.
(ee) Las directrices sobre hipertensión fueron presentadas por PD Gregoire Würzner, MD, CHUV Lausanne. Especialmente en el diagnóstico de la hipertensión, se produjeron algunos cambios en comparación con las directrices más antiguas. La medición convencional de la presión arterial (PA) en la consulta sigue siendo la norma de referencia para el cribado, el diagnóstico y el tratamiento de la hipertensión. Se diagnostica hipertensión cuando al menos dos mediciones de la PA en el transcurso de al menos dos consultas muestran valores ≥140/≥90 mmHg.
Tratamiento de la hipertensión arterial
Las mediciones de la PA fuera de la consulta, ya sea como mediciones ambulatorias o mediciones de la PA en casa (mediciones domiciliarias realizadas por el propio paciente), son complementos importantes de la medición en la consulta porque se puede detectar la hipertensión enmascarada. La incidencia de episodios cardiovasculares es dos veces mayor en los individuos con hipertensión enmascarada que en los normotensos. Los valores de corte para la hipertensión en la medición ambulatoria son:
- 130/80 mmHg para la medición en 24 horas
- 135/85 mmHg para la medición ambulatoria o la medición en casa durante el día resp. despierto
- 120/70 mmHg para una medición nocturna resp. dormido
Las indicaciones para realizar mediciones ambulatorias de la PA o mediciones domiciliarias figuran en la tabla 1. “La mejora de las mediciones ambulatorias supone un cambio respecto al pasado”, subrayó el ponente, “porque como médico ya no puede ‘descansar’ en las mediciones de su consulta”.
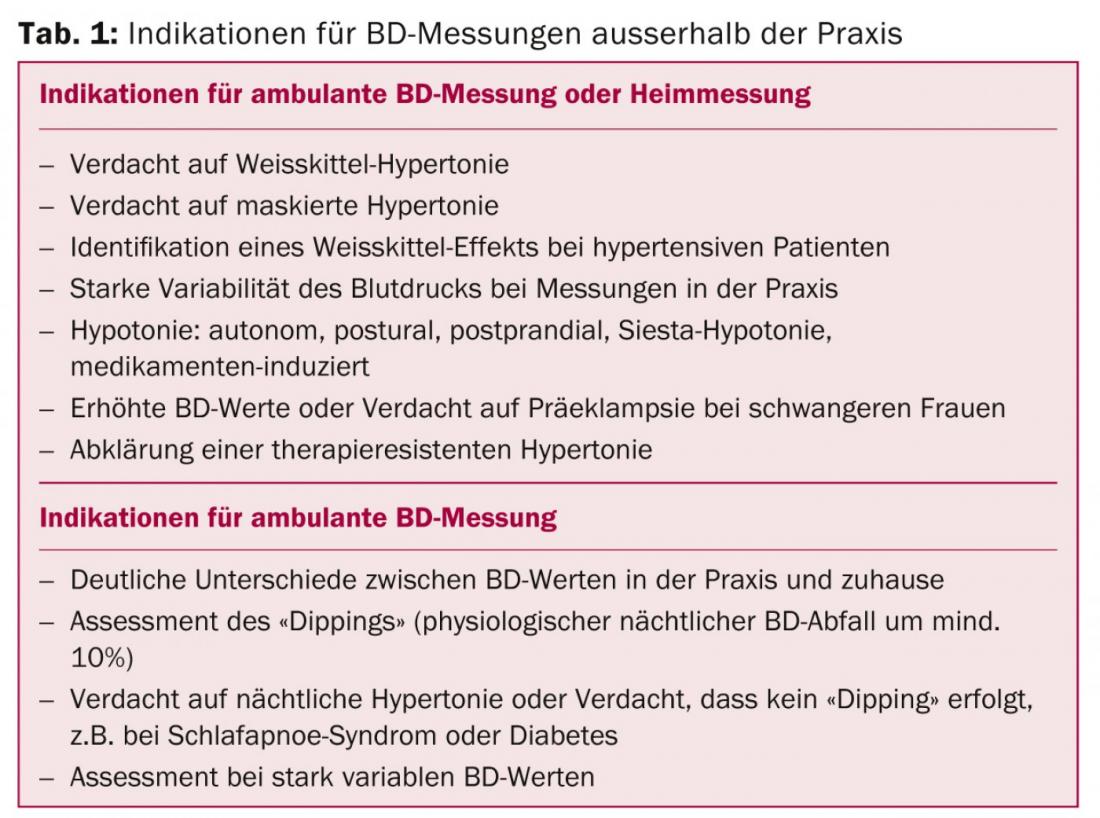
En cada paciente debe determinarse el riesgo cardiovascular en relación con la hipertensión y en función de otros factores de riesgo. La terapia posterior depende del riesgo. El objetivo son valores de PA por debajo de 140/90 mmHg – esto se aplica a casi todos los pacientes. El antiguo lema “cuanto más bajo, mejor” está pasado de moda. Las excepciones son los diabéticos (PA diastólica ≥85 mmHg) y los pacientes de edad avanzada (PA sistólica 140-150 mmHG). En las directrices británicas del NICE, los valores objetivo de PA son algo más bajos.
Gestión de la cardiopatía coronaria estable
El Prof. Michael Zellweger, del Hospital Universitario de Basilea, habló de las últimas directrices de la ESC sobre la cardiopatía coronaria estable (sCAD). En comparación con las directrices anteriores, se hace más hincapié en separar la estratificación del riesgo del proceso de diagnóstico. Las medidas diagnósticas deben depender de la probabilidad previa a la prueba de que el paciente padezca realmente una sCAD. Las directrices incluyen una tabla que puede utilizarse para estimar la probabilidad de estenosis coronaria en función de la edad y el sexo del paciente, así como de los síntomas (angina típica, angina atípica, ausencia de dolor anginoso). Cuanto mayor es el paciente, mayor es la probabilidad, y los hombres son significativamente más propensos que las mujeres.
En pacientes con una baja probabilidad previa a la prueba de estenosis coronaria (inferior al 15%), no se recomiendan más diagnósticos aparte de los habituales (ECG, laboratorio), ya que el riesgo de daño para el paciente es superior al posible beneficio. En los pacientes con una alta probabilidad previa a la prueba (superior al 85%), la angiografía debe realizarse directamente, al menos en lo que se refiere al aspecto diagnóstico. La situación es bastante compleja en los pacientes con un riesgo “intermedio” (15-85%): En este caso, debe realizarse principalmente una búsqueda de isquemia, por lo que la prueba de esfuerzo pura sin diagnóstico por imagen ha perdido importancia. En pacientes con una probabilidad del 15-50%, puede considerarse la angiografía coronaria por TC si el paciente es apto y se dispone de la infraestructura y la experiencia adecuadas. Las técnicas modernas de diagnóstico por imagen tienen más peso en las nuevas directrices (Tab. 2).
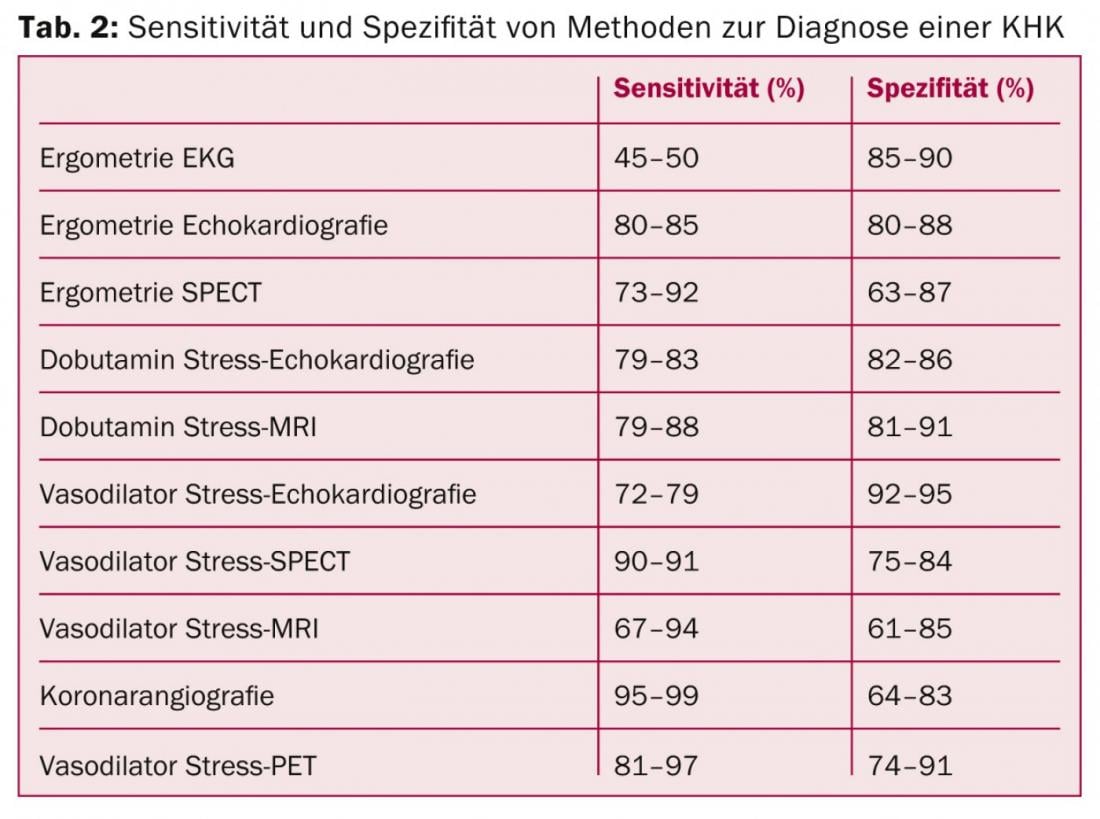
El pronóstico puede estimarse con un nomograma basado en los resultados de la ergometría. En el diagnóstico por imagen de la isquemia, la extensión de ésta es decisiva. La gestión posterior depende del riesgo y de la situación de riesgo. el pronóstico; o se revasculariza al paciente o se le trata de forma óptima con medicación. Las directrices también incluyen un diagrama práctico para facilitar la decisión de realizar una intervención percutánea o una operación de bypass. Para concluir, el Prof. Zellweger volvió a mencionar los puntos que no deben olvidarse en el tratamiento de los pacientes con sCAD: Evaluación de riesgos, cambios en el estilo de vida, uso óptimo de la medicación, calidad de vida del paciente y efectos secundarios de la medicación.
Gestión de la cardiopatía coronaria en la diabetes
Las directrices de la ESC sobre la diabetes fueron presentadas por el Prof. Marco Roffi, del Hospital Universitario de Ginebra. Los criterios de diagnóstico han cambiado en los últimos años. En cuanto al riesgo cardiovascular, sólo existen dos categorías de riesgo para los diabéticos: riesgo muy alto (diabetes y al menos un acontecimiento cardiovascular) y riesgo alto (todos los diabéticos). El cribado de la isquemia miocárdica silente no suele ser necesario y sólo debe considerarse en pacientes de alto riesgo en situaciones especiales. Para la prevención microvascular, el objetivo del tratamiento es claro: la HbA1c debe estar por debajo del 7% (6-6,5% en pacientes jóvenes, 7,5-8% en pacientes mayores con enfermedad larga o complicada). La hipoglucemia debe evitarse a toda costa. Las pruebas no son claras en cuanto a los objetivos del tratamiento para la prevención de las complicaciones macrovasculares. No todos los diabéticos se benefician por igual de un control agresivo de la glucosa. Por lo tanto, es importante individualizar los objetivos del tratamiento y adaptarlos a factores como la motivación personal, la duración de la enfermedad, las comorbilidades, la esperanza de vida y las complicaciones vasculares preexistentes. En lo que respecta a la reducción de la tensión arterial, ahora se aplica lo siguiente: “Cuanto más bajo mejor”, ya no se aspiran a valores inferiores a 130/80 mmHg. La aspirina sólo se utiliza en prevención secundaria.
- Las nuevas directrices pueden descargarse en la página web del CES: www.escardio.org/guidelines











