Los daños en los nervios periféricos causados por el deporte suelen pasar desapercibidos durante mucho tiempo, ya que el neurólogo no suele ser consultado de forma rutinaria en caso de lesiones deportivas. Con el aumento de los volúmenes de entrenamiento, los daños nerviosos relacionados con el uso excesivo desempeñan un papel cada vez más importante. Además de los atletas de competición, los deportistas aficionados ambiciosos en particular representan un grupo de riesgo, ya que suelen tener una técnica más deficiente a la hora de practicar su deporte y los volúmenes de entrenamiento suelen aumentar con demasiada rapidez. El tratamiento es principalmente conservador con fisioterapia específica, entrenamiento de la técnica y, si es necesario, medicación con la administración de antiinflamatorios.
En principio, todos los nervios pueden lesionarse durante las actividades deportivas, aunque ciertos tipos de lesiones nerviosas son especialmente frecuentes en determinados deportes. Entre ellas se incluyen, sobre todo, las lesiones nerviosas relacionadas con la compresión y el uso excesivo, así como las lesiones directas de los nervios en el contexto de accidentes deportivos que van acompañados de fracturas o heridas de gran envergadura. A menudo, los daños en los nervios periféricos no se detectan o se detectan demasiado tarde, sobre todo porque no se suele consultar habitualmente al neurólogo por lesiones deportivas. Dependiendo de la etiología, el tratamiento suele ser principalmente conservador con fisioterapia específica, entrenamiento de la técnica y, en el caso de lesiones relacionadas con el uso excesivo, cambios en las secuencias de movimiento o modificaciones del equipamiento deportivo; recientemente, también se ha utilizado el tratamiento con ondas sonoras extracorpóreas. La medicación suele requerir la administración de antiinflamatorios, sólo en raras ocasiones están indicadas las inyecciones locales con anestésicos locales o glucocorticoides. Excepto en casos de lesión mecánica aguda del nervio, los procedimientos quirúrgicos sólo se consideran cuando fracasan los métodos conservadores.
Actualmente se desconoce la frecuencia exacta de las lesiones de los nervios periféricos relacionadas con el deporte debido a la falta de estudios. Las cifras varían entre el 0,5 y el 6% de las lesiones relacionadas con el deporte; los daños en el sistema musculoesquelético son mucho más frecuentes. Sin embargo, es probable que exista un sesgo en los estudios realizados hasta la fecha, ya que actualmente no se evalúa neurológicamente a un gran número de pacientes con lesiones deportivas. Es muy posible que los retrasos en la rehabilitación de las lesiones deportivas se deban, al menos en parte, a lesiones de los nervios periféricos que se diagnostican demasiado tarde o no se diagnostican en absoluto por falta de una evaluación neurológica.
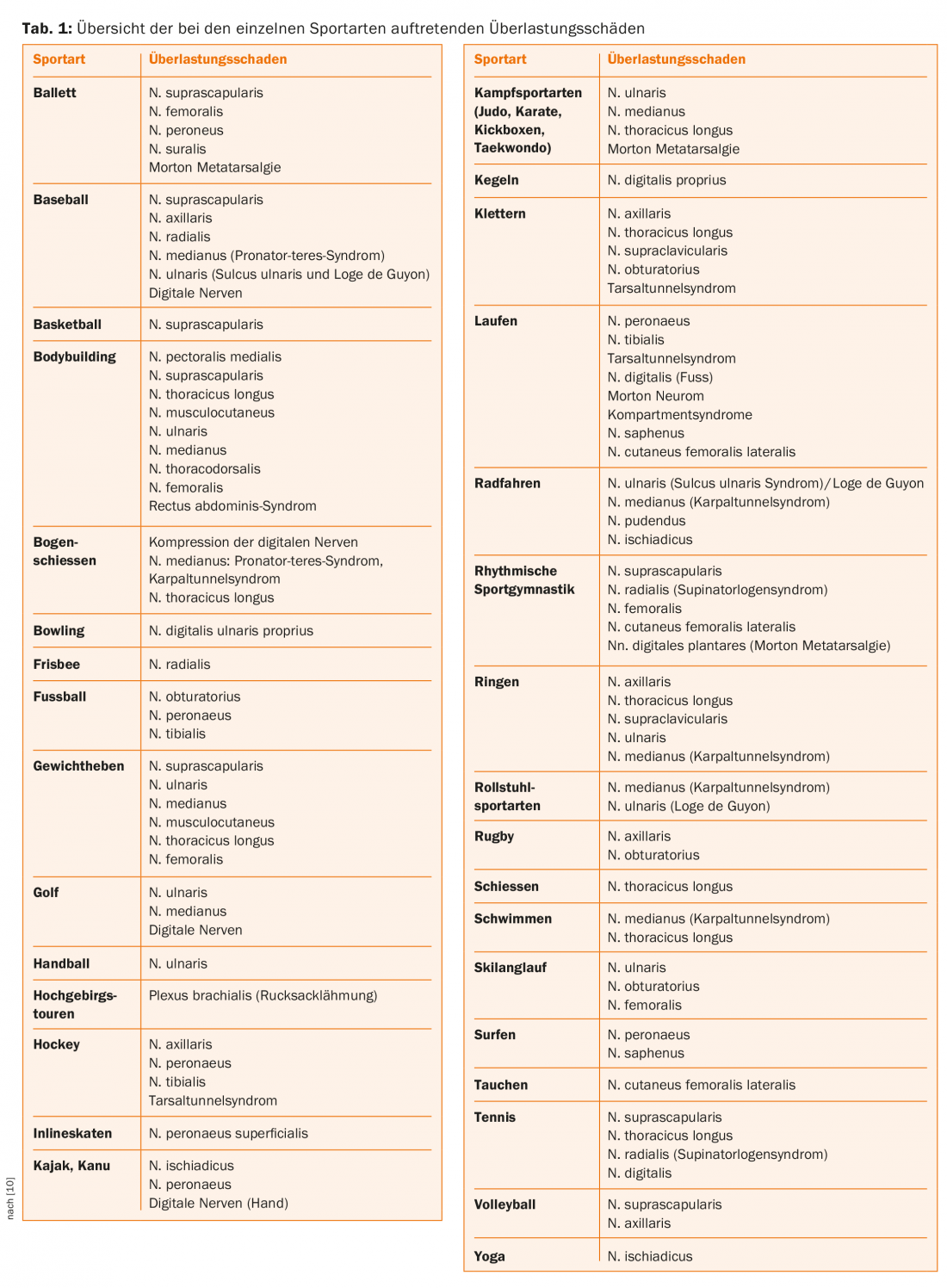
En este artículo se presta especial atención al daño por sobrecarga de los nervios periféricos relacionado con el deporte, que desempeña un papel más importante con el aumento de los volúmenes de entrenamiento y puede perjudicar considerablemente la aptitud de los atletas para el deporte. La tabla 1 ofrece una visión general de los posibles daños por sobrecarga nerviosa en los distintos deportes. Además de los atletas de competición, los deportistas aficionados ambiciosos en particular representan un grupo de riesgo, ya que suelen tener una técnica más deficiente a la hora de practicar su deporte, es más probable que se produzcan sobrecargas agudas con un entrenamiento de acumulación y resistencia menos consolidado, y suelen estar peor atendidos en términos de medicina deportiva.
Diagnóstico
Para el diagnóstico de los daños por uso excesivo en los nervios periféricos, además de la anamnesis y los síntomas, es especialmente importante conocer la secuencia de movimientos durante el ejercicio. Para ello, puede ser útil examinar al deportista durante y después de la práctica del deporte. Además del examen clínico, a menudo es necesario un examen neurofisiológico para confirmar el diagnóstico y planificar la terapia. Dependiendo de los síntomas, hay que descartar daños nerviosos causados por cambios estructurales en huesos, articulaciones y tejidos blandos y recurrir a exámenes adicionales de rayos X, tomografía computarizada (TC), resonancia magnética (RM) o ecografía. La neurografía por resonancia magnética puede revelar daños en los nervios periféricos en una fase muy temprana. El EMG convencional no muestra cambios hasta pasadas tres semanas, pero puede revelar sutiles daños musculares neurogénicos que pueden escapar a la detección clínica en las pruebas de fuerza, especialmente en atletas muy bien entrenados.
A continuación, se describen algunas neuropatías típicas por sobreuso que se producen durante la práctica de determinados deportes y que están causadas por el estrés específico del deporte respectivo. Los daños en los nervios periféricos son el resultado de estiramientos repetidos o de la compresión nerviosa causada por la hipertrofia muscular específica del deporte. Las lesiones agudas, por ejemplo por traumatismos contusos o cortantes, no se abordan o sólo de forma marginal.
Hombro y extremidad superior
Las lesiones de hombro son más frecuentes en las disciplinas de lanzamiento, así como en numerosos deportes de pelota (balonmano, baloncesto, voleibol, tenis, waterpolo) y en todas las artes marciales. El hombro corre un riesgo especial no sólo en caso de caídas de ciclistas de carreras y ciclistas de montaña, sino también en todos los deportes de esquí. Las lesiones nerviosas en los brazos son relativamente frecuentes en todos los deportes que acabamos de mencionar y deben tenerse en cuenta sobre todo si la curación se retrasa tras las fracturas. Un lugar de especial predilección, además del hombro, es el codo. Las lesiones nerviosas relacionadas con el sobreuso también son más frecuentes en nadadores con una carga de trabajo semanal elevada. Los daños en los nervios periféricos -especialmente en el miembro superior- pueden ser el resultado de una intervención quirúrgica realizada debido a una lesión deportiva.
Nervio radial: El daño más común al nervio radial es el producido por el uso excesivo, especialmente en deportes que implican raquetas con pronación y supinación repetitivas como el tenis, el squash, el tenis de mesa, el bádminton y en la natación, el béisbol, las disciplinas de lanzamiento, el golf y la halterofilia.
El síndrome del supinador puede darse sobre todo en tenistas, lanzadores y nadadores. En el diagnóstico diferencial entre el síndrome del supinador sin déficits neurológicos y la epicondilitis, puede ayudar el fuerte dolor a la presión en el paso del nervio por el músculo supinador. En la epicondilitis, el dolor a la presión se encuentra directamente en el epicóndilo. Además de los diagnósticos electrofisiológicos, también pueden ser útiles las imágenes ecográficas del nervio. Terapéuticamente, la primera prioridad es el tratamiento conservador con inmovilización en flexión de 45°, fisioterapia y administración de antiinflamatorios. En caso de falta de respuesta o de cronificación amenazante, son necesarias medidas quirúrgicas.
Nervio mediano: Los daños en el nervio mediano se dividen en tres síndromes de constricción principales, todos los cuales pueden darse con mayor frecuencia en determinados tipos de deporte: el síndrome del pronador teres, el síndrome del nervio interóseo anterior y el síndrome del túnel carpiano.
El síndrome pronador-teresiano puede producirse en deportes que requieren un cierre firme del puño y movimientos repetidos de pronación con extensión simultánea del codo: Deportes de lanzamiento, por ejemplo, lanzamiento de jabalina, jugar al tenis, levantamiento de pesas, gimnasia (gimnasia de barra), béisbol (lanzamiento) y deportes de contacto.
El síndrome del nervio interóseo anterior aislado es poco frecuente en atletas, pero se observa en lanzadores, especialmente con un entrenamiento de fuerza excesivo de los músculos del antebrazo, por ejemplo con el expansor de mano.
El tratamiento tanto del síndrome del pronador redondo como del síndrome del nervio interóseo anterior incluye la abstinencia deportiva, la inmovilización del brazo a 90°, combinada con un tratamiento antiflogístico. El pronóstico es generalmente bueno en ausencia de traumatismo, pero debe considerarse la neurolisis en ausencia de recuperación después de seis a ocho semanas.
Síndrome del túnel carpiano: Los daños por presión pueden deberse a movimientos repetidos de flexión y estiramiento de la muñeca, especialmente en jugadores de tenis, squash y bádminton con una técnica deficiente, así como en el tiro con arco, el golf, el béisbol, el levantamiento de pesas o la musculación. Otro mecanismo de daño es la presión sobre el nervio mediano cuando se carga peso sobre la mano extendida, por ejemplo, al montar en bicicleta de pie y subir una cuesta. Los atletas en silla de ruedas sufren a menudo el síndrome del túnel carpiano, el 70% de los atletas tienen una latencia motora distal prolongada y el 30% manifiestan el síndrome del túnel carpiano. Al principio, suele haber dolor intenso en el brazo por la noche, más tarde también durante el día. Además de entumecimiento y parestesia en la zona de los tres dedos radiales, en síntomas avanzados también hay atrofia del pulpejo lateral del pulgar con debilidad de la abducción y oposición del pulgar. Los diagnósticos electrofisiológicos y la ecografía del nervio mediano en el túnel carpiano suelen ser útiles. La terapia conservadora incluye la inmovilización con una férula, la administración de antiinflamatorios, la administración local de cortisona y la mejora de la técnica al practicar deporte (mejora de la técnica ciclista, mejora de la posición de la mano, mejora de la técnica de golpeo). Si fracasa la terapia conservadora, está indicado el tratamiento quirúrgico.
Nervio cubital: Las lesiones del nervio cubital en la región del codo se producen principalmente en las disciplinas de lanzamiento. El esquí de fondo también puede causar daños en el nervio cubital en la zona del codo debido al uso intensivo de los bastones al correr cuesta arriba. Desde el punto de vista terapéutico, en un primer momento se recomienda un tratamiento conservador con antiinflamatorios, entablillado, entrenamiento de la técnica, por ejemplo cambiando la técnica de lanzamiento o la técnica del bastón. Si fracasa la terapia conservadora, debe realizarse una neurolisis.
La causa de la compresión distal del nervio cubital es la presión ejercida por una hiperextensión prolongada en la muñeca, por ejemplo en ciclismo, escalada deportiva, gimnasia o por un fuerte empuje del brazo durante el esquí de fondo y en atletas en silla de ruedas. Las lesiones del nervio cubital distal también se producen por el impacto de la pelota en los receptores de béisbol y por la presión de los ejercicios de levantamiento de pesas.
La lesión distal del nervio cubital suele denominarse parálisis del ciclista. Entre los factores que contribuyen a la denominada parálisis del ciclista se incluyen unos guantes de ciclismo mal ajustados o desgastados, un acolchado insuficiente del manillar, un cambio demasiado pequeño de la posición de las manos o una mala posición al sentarse con demasiado peso sobre las manos. En el ciclismo, la posición de la mano y la presión sobre el manillar son cruciales para el desarrollo de una lesión cubital distal.
El tratamiento del síndrome de compresión del nervio cubital distal suele ser conservador. Se debe cambiar la posición de las manos y del manillar al montar en bicicleta, además se recomienda acolcharse y llevar guantes. En caso de molestias graves, también puede ayudar el alivio temporal mediante entablillado y la administración de cortisona.
Lesiones de los nervios periféricos de la extremidad inferior
Los daños en los nervios periféricos de las piernas se producen principalmente durante la práctica del ciclismo y de todos los deportes de carrera.
Nervio pudendo: La compresión del nervio pudendo es especialmente frecuente en los ciclistas debido a que permanecen sentados durante mucho tiempo en un sillín de bicicleta estrecho y duro. Una carga de trabajo de varias horas de bicicleta a la semana durante muchos años se considera un factor de riesgo independiente para la disfunción eréctil (DE).
La derivación de potenciales evocados somatosensoriales (PESS) puede ser útil para el diagnóstico. El uso de la medición del flujo con láser Doppler en estudios recientes confirmó la influencia de la posición del sillín en el flujo sanguíneo. Para evitar la ED, se recomienda una posición del sillín con una ligera inclinación hacia abajo, una reducción de la diferencia de altura entre el manillar y el sillín y la posibilidad de apoyar el peso flexionando ligeramente las piernas en el punto más bajo de las bielas.
Nervio femoral: Clínicamente, el daño del nervio femoral puede deberse tanto a una lesión parcial del plexo lumbosacro como a un daño en el curso más periférico. Se han descrito lesiones isquémicas del plexo con daño predominante en el nervio femoral en atletas mayores con espondilosis grave. Las compresiones del nervio femoral durante el ciclismo pesado cuesta arriba son conocidas, especialmente en los atletas senior masculinos, posiblemente en estos casos exista un componente vascular adicional. Se requieren exámenes electrofisiológicos para diferenciarlo de la paresia del plexo. Una compresión externa puede excluirse mediante un examen de resonancia magnética. El pronóstico es bueno en el caso de las lesiones por sobreuso; el entrenamiento debe reducirse en consecuencia y de forma constante tras la aparición de los síntomas; también se recomienda la fisioterapia.
Nervio ciático: Las lesiones por presión del nervio ciático pueden producirse, sobre todo en personas delgadas, al sentarse de forma prolongada durante la práctica del ciclismo, el remo y el kayak, con menor frecuencia durante la conducción de largas distancias, tras sentarse de forma prolongada en posición de loto (yoga) o durante el entrenamiento con pesas. El lugar de la lesión suele estar en la zona del músculo piriforme; además de dolor en las nalgas, se producen parestesias en los pies. Si se hace caso omiso de los síntomas y se continúa con la actividad deportiva, puede producirse una paresia del levantador de pie. El diagnóstico diferencial debe excluir la inflamación de la bursa isquiádica, que se asocia a dolor glúteo e isquialgia, y la inflamación de la bursa isquioglútea, que produce dolor irradiado distalmente en la cara interna del muslo. Los exámenes de electrofisiología, ecografía y resonancia magnética pueden servir para aclararlo. Por lo general, la terapia es conservadora con entrenamiento de musculación y cambiando la posición sentada al montar en bicicleta o en barco.
Nervio peroneo: La compresión del nervio puede producirse a diferentes niveles:
- La presión sobre la cabeza del peroné, por ejemplo al apoyarse en el borde de una embarcación (kayak, barca plegable) o al estirar el nervio cuando la articulación de la rodilla es inestable, puede causar daños en el nervio peroneo común.
- Al entrar en el arco peroneo por debajo del músculo peroneo largo, el nervio puede estar comprimido por lesiones en la articulación de la rodilla o, por ejemplo, por un quiste de Baker.
- La compresión puede estar causada por la fascia del músculo peroneo largo, especialmente en corredores con aumentos rápidos del volumen de entrenamiento y sobrepronación del pie, o en el surf de fondo debido a la abducción prolongada de la pierna y la pronación del pie.
- La compresión del nervio peroneo superficial suele producirse cuando atraviesa la fascia de la parte inferior de la pierna por encima de la articulación del tobillo. Las causas son los bordes afilados de la fascia, las distorsiones repetidas de la articulación del tobillo y el calzado apretado, por ejemplo, de esquí, montaña, patines de hielo o zapatos de baile de cordones apretados.
El examen clínico y la historia clínica son indicativos en el diagnóstico de la compresión del nervio peroneo; el examen electrofisiológico puede ser útil para localizar con precisión el lugar de la lesión y descartar lesiones proximales como radiculopatías o lesiones del plexo. Se recomienda una resonancia magnética si se sospechan anomalías en la articulación de la rodilla y si el nervio peroneo profundo está comprimido bajo el ligamento. cruciatum útil. Los exámenes por ultrasonidos son adecuados para detectar cambios estructurales de los tejidos blandos en la zona de la pantorrilla.
Desde el punto de vista terapéutico, se pueden considerar todas las medidas que reduzcan la presión sobre la parte correspondiente del nervio: entrenamiento de la carrera, entrenamiento de la técnica, fisioterapia, en caso de compresión desde el exterior, acolchado (borde de la bota, botas de esquí) y abstenerse de la lazada alta del zapato (ballet). Además, los anticonvulsivos (neuromoduladores, estabilizadores de membrana) o las inyecciones locales de cortisona combinada con lidocaína pueden ayudar en caso de dolor intenso. La terapia quirúrgica debe realizarse en caso de compresión del nervio por los ganglios y en caso de quistes intraneurales para evitar daños axonales.
También pueden producirse daños en el nervio peroneo profundo en el denominado síndrome compartimental funcional ( síndrome tibial anterior o síndrome compartimental anterior) de la parte inferior de la pierna. El resultado es una paresia del pie y de la elevación de los dedos y una alteración sensorial en el primer espacio interdigital. La causa es un estrés atlético extremo no acostumbrado o un estrés de carrera extremo en el rango de alto rendimiento (correr cuesta arriba, subir escaleras). Las formas leves pueden tratarse con reducción de la formación; los síntomas avanzados requieren la división de la fascia.
Nervio tibial: Los síndromes típicos de compresión del nervio tibial son el síndrome del túnel tarsiano y la metatarsalgia de Morton.
Síndrome del túnel tarsiano: Correr y saltar son deportes predisponentes para el desarrollo del síndrome del túnel tarsiano, pero los judokas y los escaladores de fricción (dorsiflexión extrema) también pueden verse afectados. Los corredores que pronan mucho y tuercen los tobillos más a menudo mientras corren tienen un mayor riesgo de desarrollar el síndrome del túnel tarsiano. Unas zapatillas de correr mal ajustadas también pueden causar o empeorar los síntomas del síndrome del túnel tarsiano.
Los diagnósticos diferenciales incluyen la fascitis plantar (más grave por la mañana), el síndrome compartimental posterior, la tendinitis, los ganglios, las causas vasculares, la inflamación articular y las polineuropatías. En la compresión aislada del nervio plantar medial (“pie de corredor”), se produce un dolor dependiente de la carga en la zona del talón medial y el arco longitudinal con irradiación a los dedos mediales y la articulación del tobillo. El diagnóstico diferencial debe incluir la tendovaginitis del músculo. debe considerarse el flexor hallucis longus. El registro de la velocidad de conducción nerviosa (NLG) sensorial es más sensible para el diagnóstico que el registro de la NLG motora. El examen es técnicamente difícil, pero si la derivación tiene éxito, se encuentran hallazgos anormales en el 90% de los pacientes con síndrome del túnel tarsiano.
Los resultados normales de la exploración no descartan el síndrome del túnel tarsiano en una clínica típica; en este caso, puede ser útil un bloqueo diagnóstico de la conducción del nervio tibial. Para excluir un espacio en el túnel tarsiano, una artritis o una fractura por estrés, debe realizarse una resonancia magnética.
La terapia es principalmente conservadora con reducción o modificación del esfuerzo atlético, cambio en el estilo de correr, elevación del talón y amortiguación del talón, plantillas ortopédicas, posiblemente con soporte para la pronación, fisioterapia, antiinflamatorios y medicación neuromoduladora (antidepresivos tricíclicos, anticonvulsivos). Las inyecciones locales de cortisona bajo control ecográfico seguidas de un alivio del peso pueden dar buenos resultados. La mayoría de los autores recomiendan la cirugía sólo después de 6-12 meses de terapia conservadora.
Metatarsalgia de Morton: La metatarsalgia de Morton es un síndrome doloroso descrito por primera vez por Morton y causado por pequeños neuromas o más exactamente pseudoneuromas de los nervios digitales. Los corredores con un kilometraje extremo o las bailarinas de ballet suelen verse afectados. Las carreras largas desacostumbradas pueden desencadenar los síntomas incluso en personas con un kilometraje semanal menor. La inyección de anestesia local elimina el dolor, la retirada del zapato y el masaje del antepié también aportan alivio. La mayoría de las veces, las molestias son típicas, por lo que no es necesario un examen de imagen adicional. Si se hace así, a menudo el neuroma puede detectarse directamente en el examen por resonancia magnética y también en la ecografía.
La terapia consiste inicialmente en medidas conservadoras como plantillas con soporte retrocapital, fisioterapia, mejora de la flexibilidad del tendón de Aquiles, entrenamiento de la marcha, administración de antiinflamatorios no esteroideos e infiltración con anestésico local y cortisona bajo control ecográfico. Suele ser necesaria una reducción del entrenamiento o un entrenamiento con descarga de peso (entrenamiento en el agua, en la bicicleta o en la cinta de correr con descarga de peso). En casos de síntomas resistentes a la terapia y un diagnóstico fiable, se recomienda la intervención quirúrgica.
Descargo de responsabilidad Agradecimiento: Este artículo se basa en dos de nuestros trabajos [9,10], partes de los cuales se han adoptado para este documento.
Literatura:
- Reuter I, et al: Síndromes de congestión nerviosa periférica en atletas. Sportverl Sportschad 2013; 27: 130-146.
- Hainline BW: Lesiones de los nervios periféricos en el deporte. Continuum 2014; 20: 1605-1628.
- Mitchell CH, et al: Resonancia magnética de las lesiones nerviosas periféricas relacionadas con el deporte. Am J Roentgenol 2014; 203: 1075-1084.
- Cass S: Síndromes de atrapamiento nervioso de las extremidades superiores en el deporte: una actualización. Curr Sports Med Rep 2014; 13: 16-21.
- Meadows JR, et al: Atrapamientos nerviosos de las extremidades inferiores en atletas. Curr Sports Med Rep 2014; 13: 299-306.
- Russels CR: Retos terapéuticos para los atletas: opciones de entablillado. Clin Sports Med 2015; 34: 181-191.
- Hausner T, et al: El uso de ondas de choque en la regeneración de nervios periféricos: ¿nuevas perspectivas? Int Rev Neurobiol 2013; 109: 85-98.
- Harris JD, et al: Lesiones nerviosas sobre el codo en el atleta. Sports Med Arthrosc 2014; 22: 7-15.
- Tettenborn B, et al: Lesiones deportivas de los nervios periféricos. Fortschr Neurol Psychiatr 2016; 84: 1-17.
- Tettenborn B, et al: Lesiones deportivas de los nervios periféricos. Neurofisiología clínica 2016; 47: 57-77.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2016; 14(6): 4-10.











