Las cefaleas son la segunda causa más común de dolor en todo el mundo [1]. Tres mil millones de personas se ven afectadas cada año y, a menudo, el diagnóstico de los distintos tipos de cefalea es un quebradero de cabeza incluso para los terapeutas. El Dr. Uwe Pohl, médico jefe del Centro Neuromuscular del Hospital Universitario de Zúrich y responsable de la consulta de cefaleas de dicho centro, explica cómo localizar el dolor [2].
A la hora de diagnosticar las cefaleas, ha resultado útil dividirlas en primarias y secundarias, ya que las terapias también son muy diferentes. La cefalea primaria es la expresión de una tendencia persistente a la cefalea del mismo fenotipo o similar, incluso sin un desencadenante y, por tanto, generalmente recurrente. Factores desencadenantes como el estrés, la falta de sueño o la luz brillante pueden influir en la propensión al dolor, pero no lo desencadenan por sí mismos. Suelen ocupar a los terapeutas durante un largo periodo de tiempo. El reto con este tipo de dolor de cabeza es evitar que el dolor se repita.
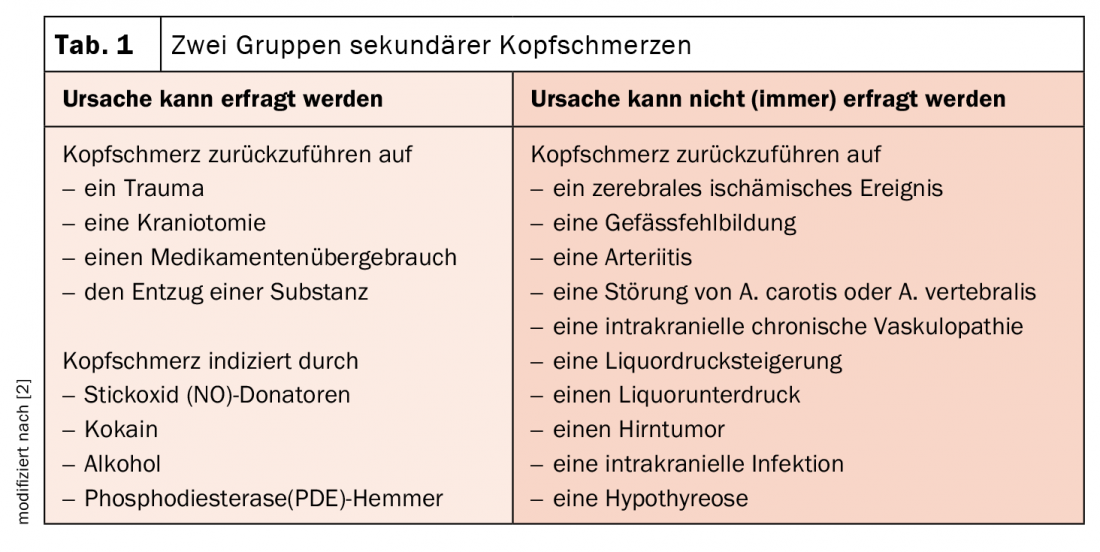
Las cefaleas secundarias, en cambio, tienen una condición sine qua non: una causa potencialmente evitable sin la cual el dolor nunca se habría producido. Los desencadenantes de este tipo de dolor de cabeza actúan directamente sobre los receptores y desencadenan el propio dolor. Éstos remiten rápidamente cuando la causa ya no existe. Por lo tanto, la primera prioridad en este caso es encontrar la causa del dolor. Sin embargo, esto no siempre puede solicitarse al paciente. Por lo tanto, tiene sentido otra clasificación en causas investigables y no investigables (Tab. 1).
Paso a paso hacia el diagnóstico correcto
El Dr. Pohl recomienda un enfoque sistemático en 4-5 pasos:
- Pregunte por el fenotipo, porque así es como se distinguen las cefaleas primarias.
- Pregunte por los posibles desencadenantes de cefaleas secundarias, ya que éstas se diferencian según su causa.
- Consulte las banderas rojas para encontrar pruebas de una cefalea secundaria que el paciente no pueda reconocer como tal.
- Compruebe el estado neurológico. Sólo cuando uno de los cuatro puntos indica que podría tratarse de una cefalea secundaria, se da el último paso:
- Organice exámenes adicionales. Básicamente, el experto anima a realizar una “anamnesis basada en hipótesis”: en cuanto sospeche de un determinado tipo de dolor de cabeza, debe preguntar específicamente en esta dirección. Es responsabilidad del terapeuta obtener la información necesaria. Se necesita bastante tiempo y asistencia para conseguir declaraciones importantes y correctas en la complicada comunicación con los pacientes. El Dr. Pohl citó un caso ilustrativo de su cirugía:
Se pregunta al paciente si es especialmente sensible a la luz durante el dolor (“no”) y si prefiere estar en una habitación iluminada o a oscuras (“por supuesto en una habitación oscura”). Incluso la pregunta de qué hace el paciente durante un ataque (“tomar medicación”) o si hay algún comportamiento especial (“no”) sólo obtiene la respuesta correcta mediante la asistencia posterior sobre si el paciente tal vez se tumba (“Sí, por supuesto, todo el mundo lo hace, está claro”).
|
¿Dolores de cabeza tras la vacunación con ARNm? Para el tratamiento de la cefalea tensional asociada a las vacunas, el Dr. Pohl aconseja distinguir entre lo siguiente: El dolor de cabeza asociado a la vacuna suele producirse directamente el día de la vacunación o el día siguiente y, como respuesta inflamatoria del organismo a la vacunación, puede tratarse bien con AINE como el ibuprofeno. Si el dolor aparece entre 5 y 7 días después de la vacunación, se aconseja realizar pruebas de imagen para descartar una trombosis venosa cerebral. Si el dolor persiste, la cortisona podría ayudar, de lo contrario se clasificaría más a través de los fenotipos. |
Reconocer los fenotipos más comunes de la cefalea primaria
Migraña: Afecta a un 20% de la población femenina y a un 10% de la masculina. Se caracteriza por sus cinco síntomas principales sensibilidad a la luz y al sonido, náuseas/vómitos, fatiga, más a menudo: necesidad de retirarse, y por una secuencia repetitiva: síntomas prodrómicos con ansia de comer (de ahí la mala fama del chocolate como desencadenante de migrañas), fatiga, aparición de sensibilidad a la luz, el sonido y el olor, a veces seguida de urgencia o retención urinaria. En algunos pacientes, a esto le sigue el aura, tras la cual aparece la fase de dolor con los síntomas principales pronunciados. La migraña no tratada suele sumirse después en un profundo sueño y el dolor remite. Pero: en esta última fase siguen presentes síntomas que a menudo no son percibidos o reconocidos como tales por los pacientes. Pregunte por el cansancio, la fatiga, la irritabilidad, pero también por la euforia o el aumento de la micción tras el dolor de cabeza [3].
El aura dura un mínimo de 5 y un máximo de 60 minutos. Se desencadena por una onda de despolarización que se propaga por el córtex y provoca alteraciones perceptivas diferentes y, lo que es más importante, cambiantes, como fortificaciones, parestesias por hormigueo, trastornos del habla o mareos a medida que se producen [4].
Cefalea en racimos: El segundo fenotipo afecta a entre el 0,04% y el 0,4% de la población, los hombres dos veces más que las mujeres. Se caracteriza por su extrema intensidad de dolor (“cefalea suicida”) y siempre se produce estrictamente en un lado. Los lados pueden cambiar, pero nunca se ven afectados al mismo tiempo. Los ataques se producen episódicamente a lo largo de 6-8 semanas, hasta 7-8 veces al día con una duración de 15-180 minutos, 1-1,5 horas de media si no se trata. Se producen principalmente por la noche, alcanzando su punto máximo a la 1 de la madrugada, un poco antes en las mujeres. Tras un episodio de este tipo, se produce una larga pausa que puede durar un año, pero también toda la vida. Puede observarse una acumulación en primavera y otoño.
Una característica especial son los fenómenos autonómicos (también estrictamente unilaterales): lagrimeo y moqueo, detrás de los cuales está el reflejo trigémino-autonómico, conocido por ejemplo por depilarse las cejas. Es posible que se pueda influir terapéuticamente con triptanos y oxígeno, lo más probable es que éstos ralenticen el reflejo. Esto se debe a que se supone que el reflejo, una vez desencadenado, hace que el umbral del dolor descienda cada vez más, lo que hace que el dolor sea cada vez más fuerte. En consecuencia, los pacientes refieren ataques de dolor que se hacen más intensos durante 6-8 minutos y luego alcanzan una meseta en la que permanecen por el momento. Otra indicación es el síndrome de Horner, presumiblemente desencadenado por la presión sobre la arteria oftálmica y posiblemente sobre la arteria carótida interna , que provoca una lesión de las fibras autonómicas y causa miosis y/o ptosis temporal o permanente. También se producen lipoedema y sudoración unilateral de la frente.
Lo que distingue claramente a los afectados de los pacientes de migraña es su fuerte inquietud. Esto puede manifestarse en movimientos repetitivos, agresividad o autolesiones masivas. Un grupo excepcional de pacientes se tumba a pesar de la inquietud. A menudo responden especialmente bien a la indometacina.
Cefalea tensional: La mayoría de la gente está familiarizada con este dolor, que se denomina “cefalea sin rasgos distintivos” por su falta de síntomas acompañantes. La cabeza da la sensación de estar sujeta en un tornillo de banco. El dolor es pulsátil, no pulsátil, de leve a moderadamente intenso y no aumenta con la actividad física. La fotofobia o la fonofobia sólo se dan de forma aislada, si es que se dan. El diagnóstico diferencial debe incluir la disfunción craneomandibular (rechinar de dientes), que puede reconocerse, por ejemplo, por marcas de dientes claramente visibles en el borde de la lengua.
Reducir aún más los dolores de cabeza secundarios con las Banderas Rojas
Si, tras una cuidadosa anamnesis y exploración, sigue sin estar claro si se trata de una cefalea secundaria, se recurre a las denominadas banderas rojas. Al igual que una prueba de cribado, proporcionan información sobre si existe una alta probabilidad de una cefalea secundaria y si son necesarios exámenes adicionales. En pacientes con cefalea de causa desconocida, un signo o síntoma es una señal de alarma si la cefalea secundaria es más probable con esa señal de alarma que sin ella [5].
Sin embargo, según el Dr. Pohl, la lista de banderas rojas (resumen 1) debe utilizarse con precaución; hay muy pocos estudios al respecto y la mayoría de los puntos son meramente eminentes. Los factores de riesgo como los puntos 2, 5, 11 o 14 sólo nos dicen algo sobre la probabilidad pretest pero nada sobre el dolor de cabeza que se busca y, por lo tanto, son los menos importantes. Sin embargo, los síntomas de las enfermedades que desencadenan las cefaleas secundarias son diferentes: éstos son los que hay que vigilar. Se trata de los puntos 1, 7, 8, 9 y 12.

Los síntomas sistémicos (1) incluyen principalmente fiebre, también un déficit neurológico, especialmente si éste es reciente. La cefalea posicional (7) puede deberse a una sobrepresión o infrapresión del LCR. Las cefaleas (8) desencadenadas por estornudos, tos o esfuerzos pueden tener su causa en patologías de la fosa posterior. En caso de dolor ocular repetido con síntomas autonómicos (12), con razón debe pensar también en la cefalea en racimos, pero a la primera también en el glaucoma. Suele presentar una pupila dilatada cuando es dolorosa y una pupila contraída en la cefalea en racimos (Horner). Si no siente dolor durante la consulta, debe pedir al oftalmólogo que le aclare la presión. El uso excesivo de medicamentos (15), la cefalea novedosa (6) o atípica (10) no ayudan a seleccionar las investigaciones adicionales necesarias.
Mensajes para llevarse a casa
- Siempre que encuentre un síntoma que no pueda explicarse por el dolor de cabeza, solicite pruebas adicionales.
- La anamnesis es de la mayor importancia en las cefaleas.
- Las cefaleas primarias se diferencian según su fenotipo.
- Las cefaleas secundarias se deben a una causa distinta.
- Recuerde que los pacientes no siempre conocen estas causas. En estos casos, las Banderas Rojas pueden ayudar.
Literatura:
- Colaboradores de Incidencia y Prevalencia de Enfermedades y Lesiones del GBD 2017: Incidencia, prevalencia y años vividos con discapacidad a nivel mundial, regional y nacional de 354 enfermedades y lesiones para 195 países y territorios, 1990-2017: un análisis sistemático para el Estudio de la Carga Mundial de Morbilidad 2017. Lancet 2018; 392: 1789-1858; doi: 10.1016/S0140-6736(18)32279-7.
- Foro de expertos WebUp “Neurología al día”, 06.04.2022.
- Blau JN: Migraña: teorías de la patogénesis. Lancet 1992; 339: 1202-1207; doi: 10.1016/0140-6736(92)91140-4.
- Pietrobon D, Moskowitz MA: Fisiopatología de la migraña. Annu Rev Physiol 2013; 75: 365-391; doi: 10.1146/annurev-physiol-030212-183717.
- Pohl H: Banderas rojas en el cuidado de las cefaleas. Dolor de cabeza 2022; doi: 10. 1111/head.14273.
- Do TP, Remmers A, Schytz HW, et al: Banderas rojas y naranjas para las cefaleas secundarias en la práctica clínica: lista SNNOOP10. Neurología 2019; 92(3): 134-144; doi: 10.1212/WNL.0000000000006697.
InFo DOLOR Y GERIATURA 2022; 4(1-2): 30-31











