La principal manifestación de la malformación arteriovenosa (MAV) sintomática es la hemorragia intracraneal, típicamente subaracnoidea o intracerebral como resultado de una rotura en la remodelación destructiva localizada de la pared del vaso. Otros síntomas típicos son la irritación, que a menudo se presenta en forma de cefalea y epilepsia, o la reducción de la circulación en las zonas adyacentes del cerebro, que da lugar a déficits neurológicos focales no hemorrágicos. Para reducir el riesgo de hemorragia, el objetivo terapéutico es excluir la MAV, lo que puede hacerse por vía endovascular, quirúrgica, radioquirúrgica o mediante una combinación de dos o los tres métodos, según las circunstancias. En presencia de síntomas no hemorrágicos como cefalea, epilepsia o déficits neurológicos focales, puede considerarse la oclusión parcial para mejorar los síntomas. En caso de síntomas hemorrágicos, el cierre de una lesión (aneurisma) sospechosa de ser el origen de la hemorragia puede proteger parcialmente contra nuevas hemorragias de la MAV en el mismo lugar, pero es preferible el cierre completo de la MAV si es posible con un riesgo aceptable.
Las malformaciones arteriovenosas (MAV) son enfermedades vasculares circunscritas, a menudo de origen congénito, que pueden manifestarse a lo largo de la vida con las consecuencias de múltiples conexiones en cortocircuito entre los sistemas arterial y venoso. Como en todas las enfermedades neurovasculares, existe la posibilidad de que se produzcan interferencias con la circulación cerebral normal adyacente o directamente con el cerebro.
Las MAV del SNC son comparables en frecuencia y tipo a las igualmente raras MAV de otros tejidos, que hoy en día suelen tratarse sólo por sus síntomas. La diferencia crucial radica en el tipo de manifestación clínica, que en la MAV del cerebro incluye la hemorragia y los síntomas neurológicos irritantes (epilepsia, cefaleas) o la disfunción neurológica, todas ellas afecciones que limitan gravemente la calidad de vida. Estos riesgos, que acompañan tanto al enfoque observacional como al activo, hacen que la decisión sobre el tratamiento activo o la adopción de una actitud de espera en caso de hallazgo incidental de una MAV no sea fácil y a menudo resulte controvertida.
Formación de un nidus
Es probable que las malformaciones arteriovenosas ya se hayan creado en el feto y, posteriormente, se hagan visibles y proporcionalmente más grandes a medida que crecen. Hoy en día, la IRM se realiza cada vez más en el feto o en la primera infancia, e incluso entonces rara vez muestra formas específicas de MAV por casualidad. Por tanto, cabe suponer que la mayoría de las MAV cerebrales, aunque presumiblemente fetales, sólo se hacen visibles en el transcurso de la vida y, dependiendo de su localización, sólo se manifiestan secundariamente.
Las malformaciones arteriovenosas incluyen múltiples cortocircuitos (fístulas AV) creados patológicamente entre arterias y venas, es decir, sin una red capilar interpuesta que reduzca la presión sanguínea y la velocidad del flujo sanguíneo. El gradiente de presión AV resultante conduce a una circulación acelerada, el llamado “shunt AV”. La succión consecutiva conduce a la génesis de numerosos vasos nuevos correspondientes a la necesidad y a menudo atrae colateralmente a territorios de vasos arteriales y venosos vecinos – se forma una rica red de vasos arterio-venosos, un nidus. Según la estructura y la ubicación del nido de la MAV y su relación con las arterias y venas de las partes adyacentes del cerebro, puede ser muy compacta y circunscrita, pero también de configuración difusa y, en este caso, más difícil de distinguir del tejido cerebral normal.
Estenosis y ectasias
El aumento de la circulación puede provocar el envejecimiento prematuro y el desgaste de la sección afectada del vaso, lo que puede dar lugar a la formación de estenosis y ectasias vasculares. En la actualidad, ambos tipos de cambios en las paredes se asocian a un mayor riesgo de hemorragia, ectasia arterial y venosa como lugar de debilitamiento de las paredes de los vasos y estenosis obstructiva como indicador de presión prestenótica potencialmente elevada, circunstancias que se evalúan mejor mediante un examen angiográfico con catéter. Incluso hoy en día, los métodos de diagnóstico por imagen transversales pasan por alto en gran medida esta información, que es crucial para tomar la decisión de actuar activamente.
Detectar a tiempo los procesos destructivos
Al igual que en otras enfermedades neurovasculares, por ejemplo también en los aneurismas, los procesos aterotrombóticos circunscritos a la pared del vaso se consideran actualmente responsables de los cambios inflamatorios adyacentes que debilitan la pared del vaso [1, 2]. La dificultad estriba en detectar a tiempo y correctamente estos procesos biológicos de remodelación destructiva debido a su sutileza, con el fin de prevenir posibles hemorragias.
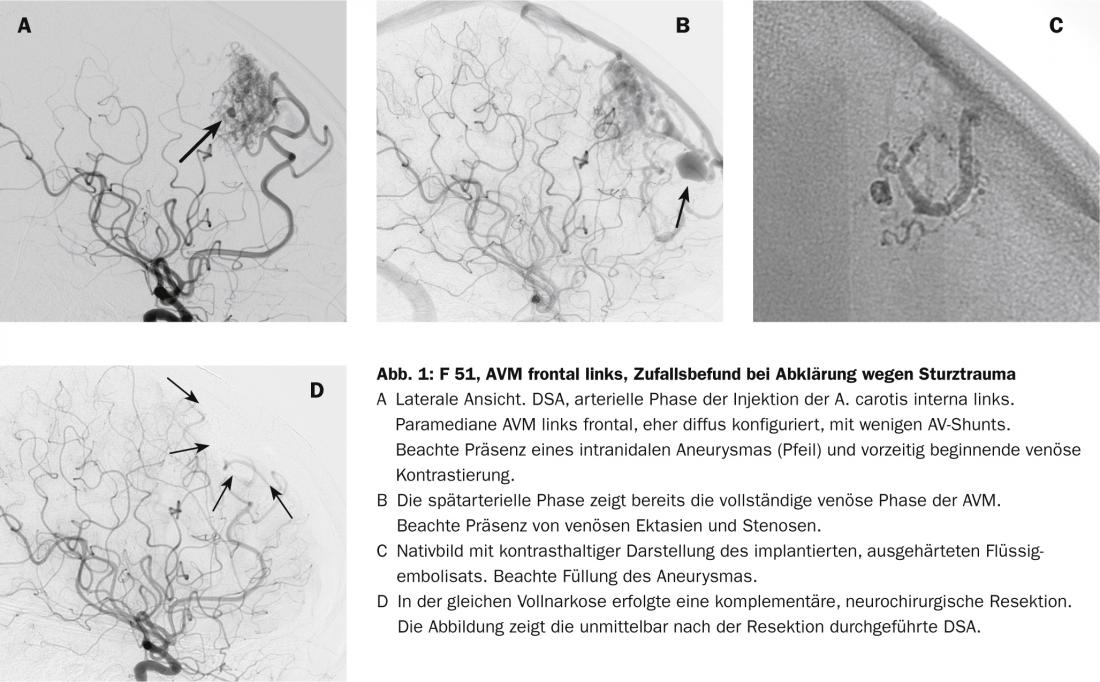
Dado que estadísticamente las MAV son raras, la patomorfología es muy variable y el comportamiento biológico es además individualmente variable, el pronóstico fiable de un riesgo de hemorragia sigue siendo difícil [3–6]. Además del tamaño y la localización, los criterios morfológicos vasculares que influyen en el pronóstico incluyen la formación de aneurismas arteriales, la ectasia venosa y, en particular, las estenosis asociadas a la salida venosa (Fig. 1). Aunque se sospecha que los procesos biológicos son responsables de la tendencia hemorrágica, no existen otros marcadores biológicos fiables que puedan utilizarse para evaluar de forma fiable el estado y la posible evolución de una malformación vascular [2].
El hallazgo fortuito
La calidad actual de la imagen médica mediante resonancia magnética (RM) y tomografía computarizada (TC) permite a menudo identificar una MAV sin buscarla específicamente, lo que crea la típica situación de una MAV asintomática encontrada por casualidad.
El ECA multicéntrico internacional ARUBA (“A Randomised Trial of Unruptured Brain AVMs”; http://avm.ucsf.edu/patient_info/aruba_trial), iniciado en 2007, compara el enfoque observacional con el tratamiento activo y se pronuncia en contra de un enfoque activo para los hallazgos incidentales según los datos conocidos actualmente. En breve se espera una evaluación detallada de los datos obtenidos.
Aunque las malformaciones arteriovenosas intracraneales son muy raras, hay que suponer que la incidencia real está algo subestimada, con una prevalencia estimada actualmente en 15 por 100.000. La incidencia anual (presentación sintomática) de las malformaciones AV es de 1-2/100000 al año. En el caso de las MAV que no se han manifestado por hemorragias, las diferencias entre las distintas series publicadas son relativamente pequeñas, por lo que se puede suponer un riesgo de hemorragia de entre el 2 y el 4% anual. Una vez que una MAV ha sangrado, aumenta el riesgo de nuevas hemorragias.
Las asociaciones familiares de malformaciones AV se observan clínicamente de forma casi exclusiva en asociación con el síndrome de Osler-Weber-Rendue (telangiectasia hemorrágica hereditaria, THH) y, por lo demás, se producen de forma esporádica. Por regla general, la aparición esporádica de una MAV hace innecesario un esclarecimiento de los miembros de la familia.
En cualquier caso, una malformación AV debe aclararse en detalle mediante una angiografía por catéter para poder detectar y evaluar los factores que suponen un mayor riesgo para el paciente. Los siguientes parámetros son indicadores reconocidos de un mayor riesgo de hemorragia por las razones expuestas anteriormente y por las publicaciones:
- Pequeña malformación AV (tamaño del nidus <3 cm)
- Localización profunda (peri o intraventricular, o en los ganglios basales)
- Drenaje venoso profundo y ectasia venosa asociada a estenosis y aneurismas asociados yuxta o intranidales.
Si ya se ha producido una hemorragia, el riesgo de volver a sangrar aumenta significativamente, sobre todo en los primeros seis meses [7].
Los síntomas iniciales no hemorrágicos son
Epilepsia: Los ataques epilépticos son el síntoma inicial en más de un tercio de los pacientes. En la mayoría de los pacientes, las convulsiones son focales o focales complejas, y la MAV cortical se asocia con más frecuencia a las convulsiones. Muchos pacientes pueden controlarse relativamente bien con medicación.
Cefaleas: Las cefaleas crónicas están presentes en cerca del 30% de los pacientes con MAV. La obliteración endovascular de cualquier afectación de la irrigación arterial meníngea suele dar lugar a una notable reducción de estos dolores de cabeza, lo que es indicativo de irritación meníngea. Se discuten mecanismos como la irritación de las arterias cerebrales que conduce a la cefalea, el nervi vasorum de los segmentos proximales de las arterias cerebrales podría permitir que se percibieran señales de dolor.
Déficits neurológicos focales: Los déficits neurológicos focales también están presentes en casi un tercio de los pacientes con MAV. Éstas pueden ser progresivas, estables o fluctuantes. El mecanismo de estos déficits focales varía. A veces, detrás de estos déficits focales puede ocultarse una afección postictal, pero lo más frecuente es que se trate de una alteración circunscrita de la circulación cerebral (fenómeno de “robo”). Así pues, a veces es probable que haya detrás una hipertensión venosa regional o también un efecto irritativo y pulsátil de ocupación del espacio de una ectasia vascular.
Opciones terapéuticas
En principio, las malformaciones AV pueden tratarse con neurocirugía, neurointervención o radioterapia. El objetivo de los tres tratamientos por separado o en combinación de dos o tres terapias debe ser cerrar completamente la MAV. La suposición, a veces existente, de que una reducción del tamaño de la MAV conlleva también una reducción del riesgo de hemorragia no es correcta. Por el contrario, un cambio en la hemodinámica de una MAV (consecuencia prácticamente inevitable de una reducción de tamaño sin oclusión completa) puede muy bien conducir también a un aumento del riesgo de hemorragia y en ningún caso debe inducir a una falsa sensación de seguridad.
En principio, la decisión a favor o en contra de una terapia específica para un angioma AV debe tomarse sobre una base interdisciplinar. En nuestra opinión, la terapia neuroquirúrgica y la terapia intervencionista solas o combinadas desempeñan el papel más importante (Fig. 1). En el caso de las MAV profundas o de las MAV del tronco encefálico, que se irrigan a través de arterias múltiples y perforantes, la radiocirugía es bastante menos arriesgada. Debido a la latencia entre la terapia y el cierre de la MAV tras la radioterapia, debe favorecerse la extirpación quirúrgica y la terapia endovascular solas o en combinación para lograr un efecto preventivo rápido.
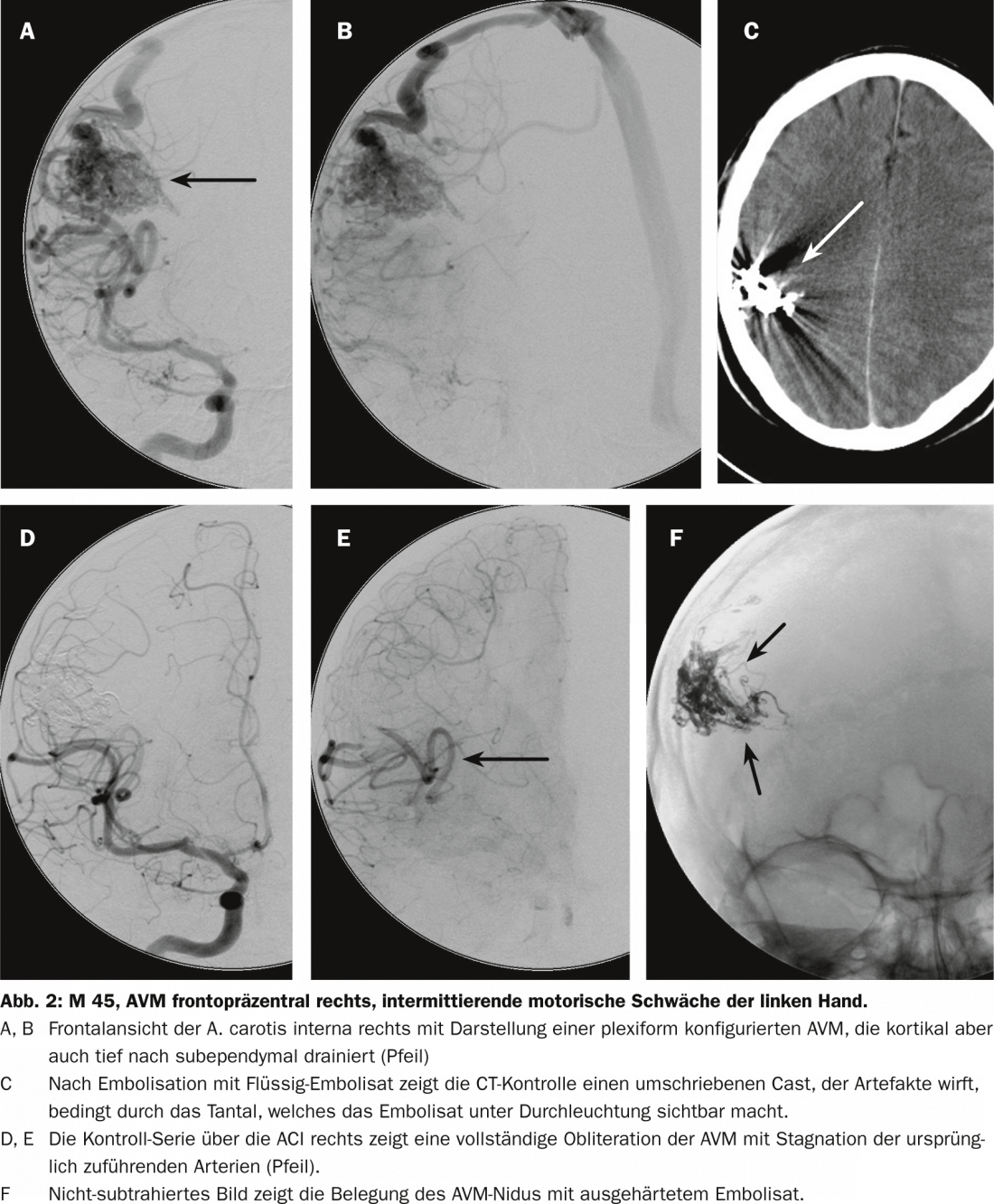
Tratamiento endovascular
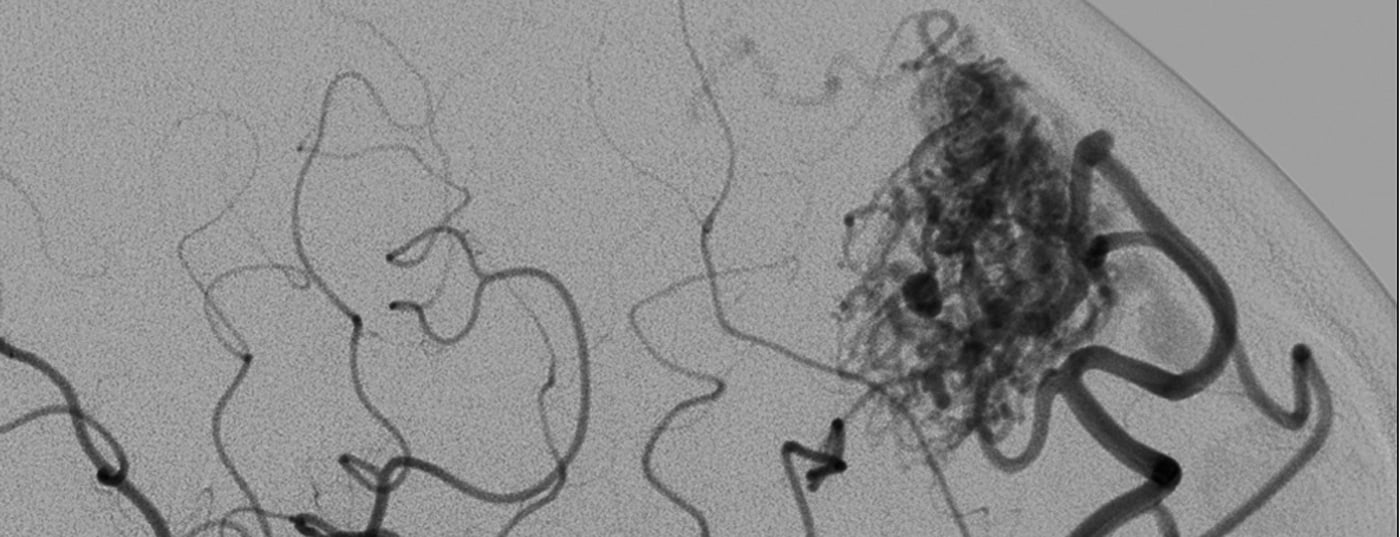
El acceso endovascular superselectivo con catéter a una MAV, que suele realizarse bajo anestesia, es ahora un procedimiento rutinario y, siempre que las dimensiones del vaso lo permitan, puede abordarse prácticamente cualquier rama del vaso. La obtención de imágenes superselectivas del lumen del vaso permite un análisis preciso de la morfología del vaso y del nido, al tiempo que abre la opción del cierre endovascular. Para ello, se suelen utilizar adhesivos líquidos polimerizantes o sustancias precipitantes, poco o nada adhesivas. Bajo control visual fluoroscópico biplano, estas sustancias se inyectan gradualmente, evitando la oclusión de los vasos normales adyacentes.
El riesgo reside en la obliteración de los vasos normales y en las hemorragias provocadas por la inyección y la manipulación endovascular. Se trata de riesgos que sólo se asumen si se consideran proporcionados al riesgo de hemorragia espontánea evaluado. La mayoría de las veces utilizamos una sustancia precipitante. Una vez alcanzada la posición del catéter intranidal, se inyecta lentamente en el nidus. A menudo es posible cerrar grandes partes de la MAV o incluso toda la MAV con una sola posición del catéter. Sin embargo, dependiendo de la compartimentación, puede ser necesario, por supuesto, cerrar una MAV de este tipo en dos o tres posiciones. La tasa de oclusiones completas ha aumentado significativamente desde el uso de dichas sustancias (Fig. 2) [8].
Tratamiento neuroquirúrgico
Las malformaciones AV superficiales y pequeñas pueden operarse y extirparse por completo con una mortalidad y morbilidad muy bajas, mientras que las malformaciones AV profundas y grandes que drenan a través del parénquima cerebral pueden asociarse a una morbilidad y mortalidad quirúrgicas drásticamente superiores, de hasta más del 50%. Un gran metaanálisis del año 2000 con más de 2400 pacientes mostró que la mortalidad media tras la extirpación neuroquirúrgica es del 3,3% y la morbilidad media del 8,6% (1,5-18,7%) [9].
El riesgo del tratamiento neuroquirúrgico debe evaluarse individualmente utilizando la clasificación según Spetzler y Martin. La graduación de la MAV de Spetzler-Martin se basa en el tamaño, el drenaje venoso y la elocuencia del tejido cerebral circundante, según la angiografía por catéter, la TC o la RM. La graduación de la lesión se determina por la suma de los puntos individuales. Cuanto mayor sea la puntuación, mayor será el riesgo operatorio neuroquirúrgico de morbilidad o mortalidad.
Esta clasificación no proporciona un pronóstico sobre los riesgos de cualquier terapia endovascular asociada.
Radiocirugía estereotáctica
En la radioterapia estereotáctica, que se realiza en una sola sesión como la denominada radiocirugía, tiene especial importancia el inicio gradual del efecto de la radiación, que dura hasta un máximo de 1 a 2 años tras la finalización de la terapia. El éxito obliterante del tratamiento, que puede observarse unos cinco años después de la terapia, depende decisivamente del tamaño de la MAV y del diámetro de los vasos que la irrigan. Para la MAV con un nidus de tamaño inferior a 15 mm, la tasa de obliteración completa es del 77%; si el nidus se encuentra entre 15 y 25 mm, la tasa de obliteración es del 62%, reduciéndose al 44% si el nidus es superior a 25 mm. Con afluencias durales adicionales presentes, la probabilidad de obliteración completa es sólo la mitad. Las complicaciones del tratamiento tardío de la radioterapia, debidas principalmente a la necrosis por radiación en el tejido cerebral adyacente, son del 5-7%; además, existe un riesgo persistente de hemorragia del 3-4% anual mientras no se haya cerrado la MAV.
Cooperación multidisciplinar
El asesoramiento y el tratamiento de la MAV cerebral se realiza mejor de forma multidisciplinar por un equipo médico formado por neurorradiólogos intervencionistas, neurocirujanos y radioterapeutas, asociado a una evaluación crítica por neurólogos y, si procede, neuropsicólogos y psiquiatras. Los cuidados posterapéuticos se prestan en estrecha colaboración con los neurointensivistas y, si es necesario, con una red de rehabilitación y reinserción social.
La exclusión preventiva de la hemorragia mediante el tratamiento de la MAV asintomática se cuestiona en la actualidad, ya que se considera que los riesgos de una terapia invasiva son mayores que los de un curso espontáneo. Por lo tanto, es necesaria una atención a largo plazo de los pacientes y sus familiares, especialmente cuando se opta por un enfoque no activo, y resulta ventajosa una relación continua entre médico y paciente.
Literatura:
- Chen Y, et al.: Pruebas de la implicación de células inflamatorias en las malformaciones arteriovenosas cerebrales. Neurocirugía 2008; 62(6): 1340-1349 (discusión 1349-1350).
- Kim H, et al: Consideraciones genéticas relevantes para la hemorragia intracraneal y las malformaciones arteriovenosas cerebrales. Acta Neurochir Suppl 2008; 105: 199-206.
- Laakso A, Hernesniemi J: Malformaciones arteriovenosas: Epidemiología y presentación clínica. Neurocirugía Clin N Am 2012; 23(1): 1-6.
- Laakso A, et al: Riesgo de hemorragia en pacientes con malformaciones arteriovenosas de grado IV y V de Spetzler-Martin no tratadas: Un estudio de seguimiento a largo plazo en 63 pacientes. Neurocirugía 2011; 68(2): 372-377; (discusión 378).
- Hernesniemi JA, et al: Historia natural de las malformaciones arteriovenosas cerebrales: Un estudio de seguimiento a largo plazo del riesgo de hemorragia en 238 pacientes. Neurocirugía 2008; 63(5): 823-829 (discusión 829-831).
- Al-Shahi R, Warlow C: Revisión sistemática de la frecuencia y el pronóstico de las malformaciones arteriovenosas cerebrales en adultos. Cerebro 2001; 124: 1900-1926.
- Stapf C, et al.: Predictores de hemorragia en pacientes con malformación arteriovenosa cerebral no tratada. Neurología 2006; 66(9): 1350-1355.
- Panagiotopoulos V, et al: Embolización de malformaciones arteriovenosas intracraneales con copolímero de etileno y alcohol vinílico (onyx). AJNR Am J Neuroradiol 2009; 30(1): 99-106.
- Castel JP, Kantor G: Morbilidad y mortalidad postoperatorias tras la exclusión microquirúrgica de las malformaciones arteriovenosas cerebrales. Datos actuales y análisis de la literatura reciente. Neurocirugía 2001; 47(2-3): 369-383.