Un artículo de revisión con especial atención a las posibles manifestaciones cutáneas en manos y pies en las colagenosis clásicas, como el lupus eritematoso, la esclerodermia sistémica, la dermatomiositis y el síndrome de Sharp.
Es bien sabido que las colagenosis clásicas lupus eritematoso, esclerodermia sistémica, dermatomiositis y síndrome de Sharp (sinónimo: colagenosis mixta) pueden causar diversos síntomas cutáneos y daños orgánicos. Este artículo de revisión se centra exclusiva y específicamente en la zona de las manos y los pies, respectivamente en los posibles síntomas cutáneos en manos y pies en la colagenosis.
Fenómeno de Raynaud
El fenómeno de Raynaud (sinónimo de enfermedad de Raynaud, síndrome de Raynaud) es común a casi todas las colagenosis, por lo que debe anteponerse a las demás descripciones como fenómeno cutáneo superior en manos y pies. Esto se entiende típicamente como un característico juego de tres colores de las manos desencadenado por el frío o el estrés emocional: blanco, azul, rojo, por lo que también se habla del llamado fenómeno tricolor . Se basa en una desregulación simpática del sistema nervioso autónomo, que provoca una vasoconstricción excesiva de las arteriolas a través de los receptores, lo que conduce primero a una isquemia con entumecimiento y dolor en las zonas afectadas (blanco) y después a una cianosis debida a la hipoxia (azul). Por lo general, estos espasmos vuelven a resolverse por sí solos, dando lugar a la hiperemia reactiva final con enrojecimiento y hormigueo (enrojecimiento). Sólo esta secuencia característica de colores se define como fenómeno de Raynaud y debe describirse en la documentación de la historia clínica. El síndrome de Raynaud primario debe distinguirse del síndrome de Raynaud secundario. En el síndrome de Raynaud primario, que se da con mucha más frecuencia, no existe ninguna enfermedad subyacente causal o concomitante, a diferencia del síndrome de Raynaud secundario, que ya puede distinguirse por el aspecto clínico con afectación asimétrica de dedos individuales y la detección de anticuerpos antinucleares. El fenómeno de Raynaud en las colagenosis es por tanto, por definición, una forma secundaria.
Esclerodermia sistémica
En la esclerodermia sistémica (esclerosis), los cambios cutáneos característicos aparecen en las manos y los pies en una fase relativamente temprana, por lo que a menudo se puede hacer un diagnóstico de sospecha de esclerodermia sistémica basándose únicamente en esto.
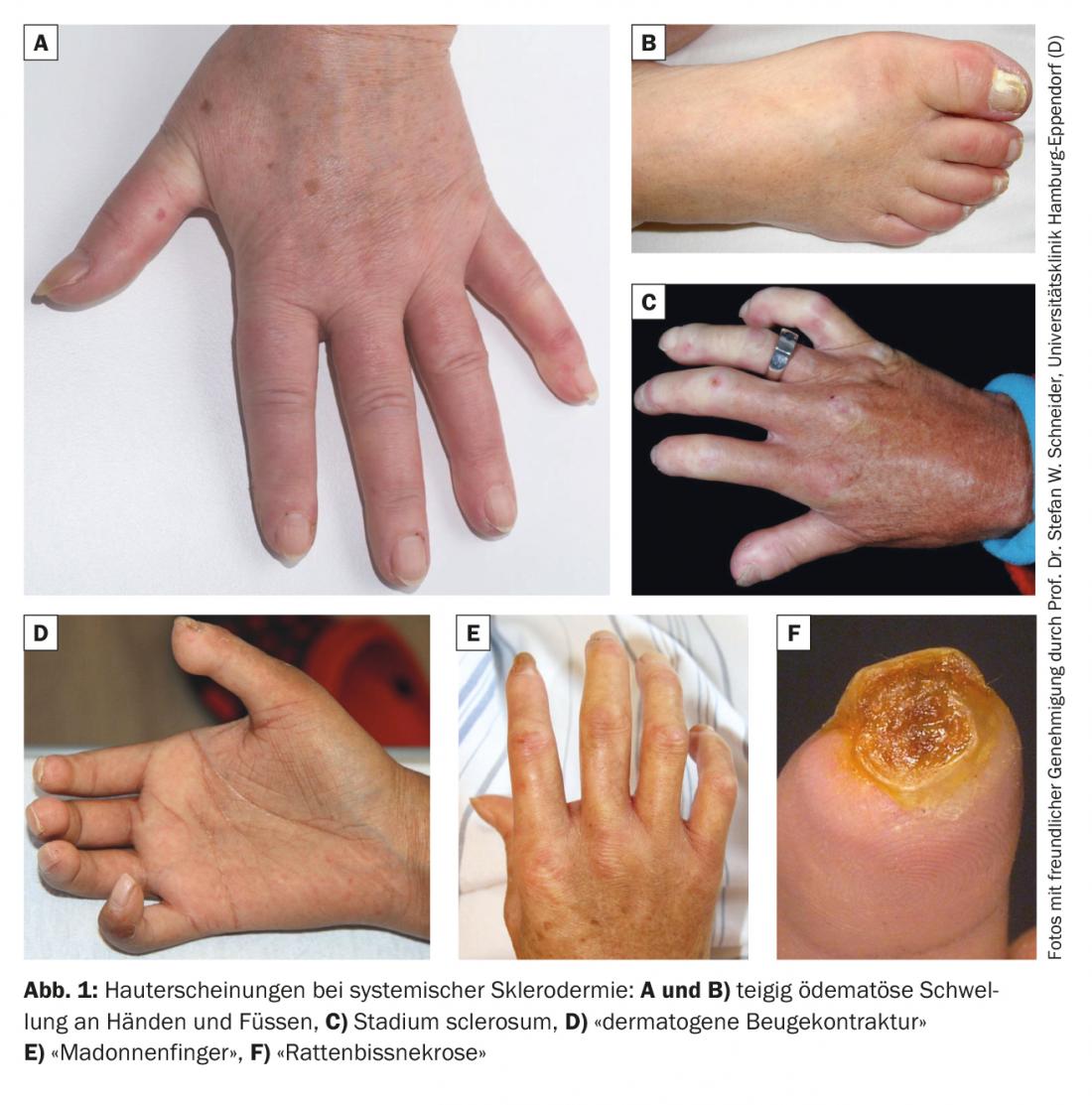
Clínicamente, se distingue un estadio edematoso con dedos hinchados pastosos y edematosos. (Fig. 1A y 1B) Del estadio escleroso de desarrollo posterior con piel de los dedos cerosa, endurecida y no deslizante (esclerodactilia). (Fig. 1C). En la fase final, se produce finalmente una fijación y una postura de los dedos en forma de garra (“contracturas dermatógenas de flexión”). (Fig. 1D). Los dedos también se vuelven notablemente más delgados hacia las puntas de los dedos, lo que se describe acertadamente con el término “dedos de Madonna”. (Fig. 1E). Pueden producirse alteraciones tróficas y necrosis (“necrosis por mordedura de rata”) en el extremo distal (Fig. 1F). Las uñas también pueden mostrar cambios tróficos en consecuencia.
En los pacientes con esclerodermia, todas las patologías pueden observarse bajo el microscopio capilar, a veces incluso simultáneamente. Sin embargo, normalmente pueden distinguirse diferentes etapas entre sí (visión general 1).

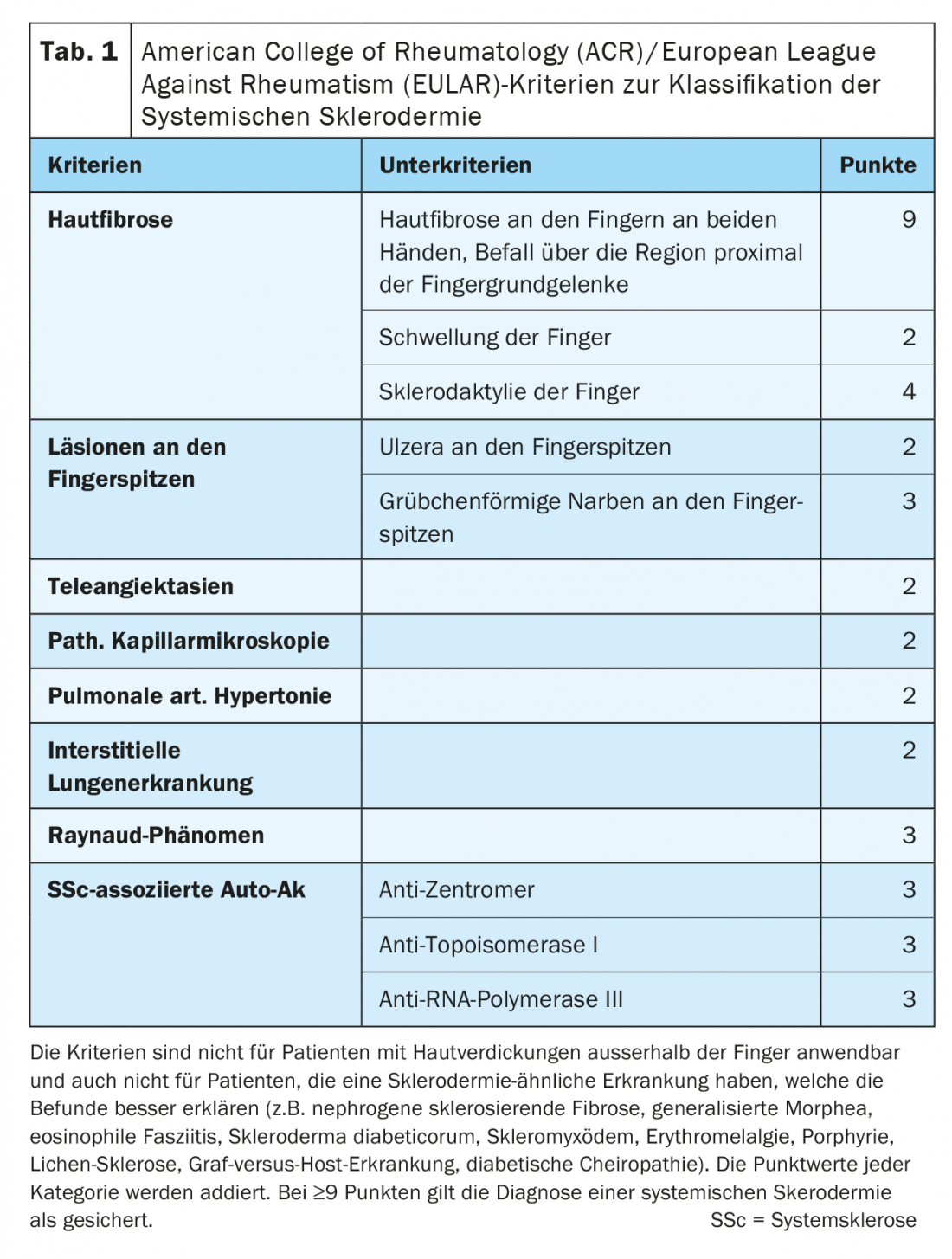
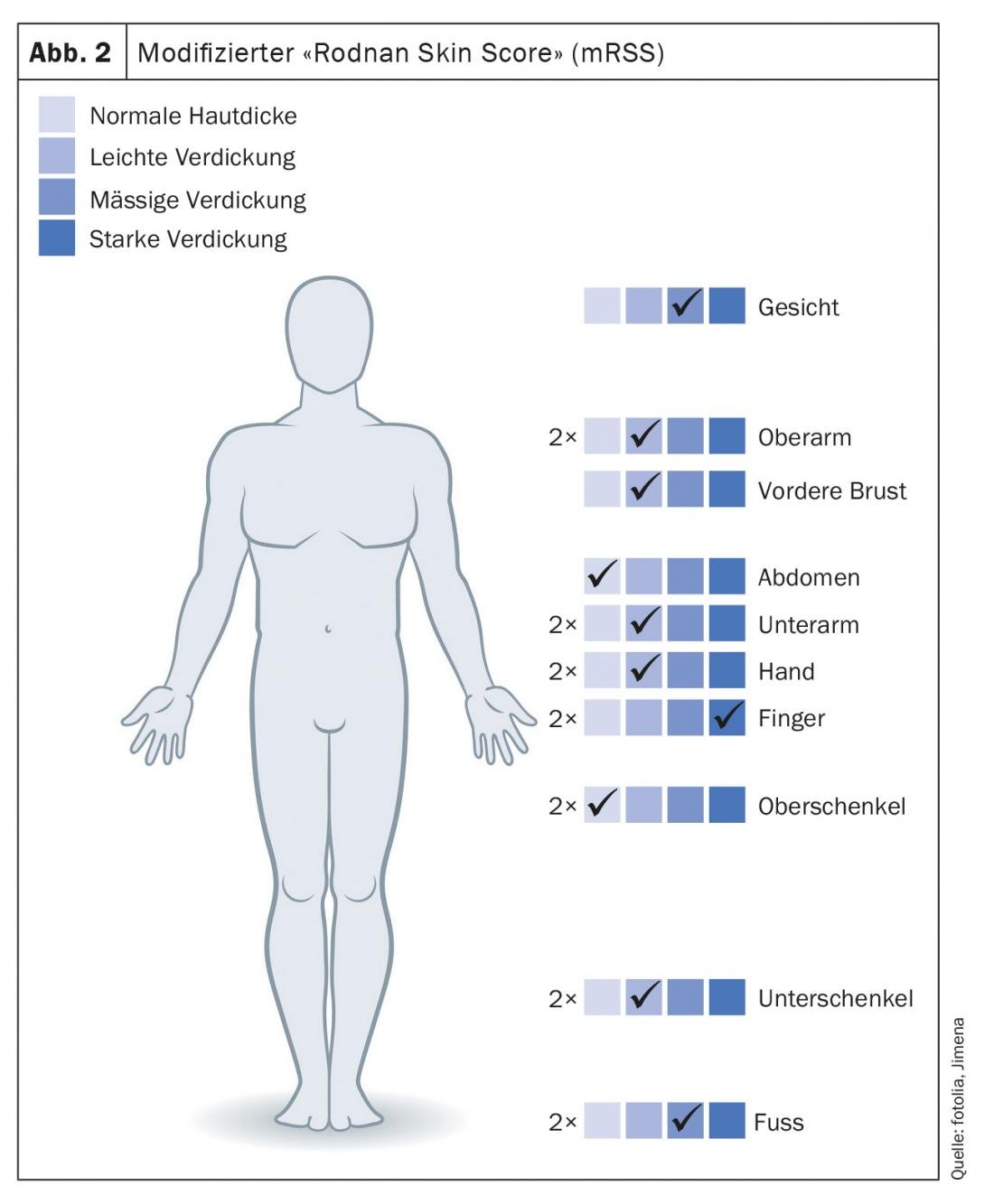
Los cambios cutáneos en las manos y los pies, tan típicos de la esclerodermia sistémica, también se reflejan en consecuencia en las “puntuaciones” y clasificaciones para el diagnóstico y la gravedad. Sobre la base de los criterios del Colegio Americano de Reumatología (ACR)/Liga Europea contra el Reumatismo (EULAR), la esclerodermia sistémica puede diagnosticarse casi únicamente sobre la base de los cambios cutáneos en las manos. (Tab. 1). La “puntuación cutánea de Rodnan” modificada (mRSS) de 1995 sigue considerándose el mejor parámetro de correlación validado para estimar la afectación de órganos, especialmente de los pulmones. En 17 regiones, con las manos y los pies representados un total de seis veces, se evalúa la esclerosis cutánea con una puntuación de 0 a 3 (Fig. 2).
Lupus eritematoso sistémico (LES)
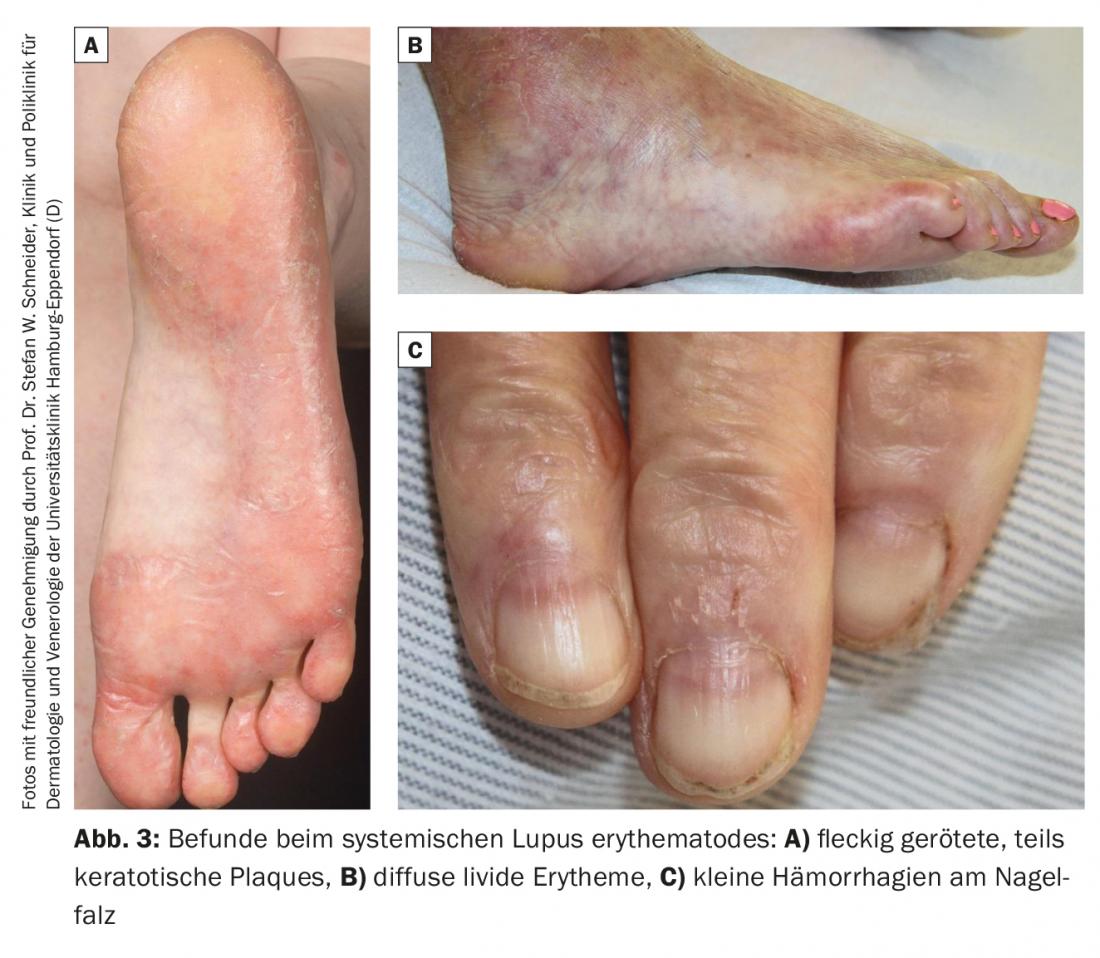
Los cambios cutáneos en manos y pies son menos específicos en el lupus eritematoso sistémico que en la esclerodermia sistémica. Hay livedo racemosa, placas rojas parcheadas, parcialmente queratósicas en las caras dorsales de los dedos o en las plantas ( Fig. 3A), eritema lívido difuso en las palmas y las plantas (Fig. 3B), así como en las extremidades de los dedos de manos y pies, telangiectasia periungueal y en las yemas de los dedos, y pequeñas hemorragias en el pliegue ungueal (Fig. 3C).
En la microscopía capilar, los pacientes con LES suelen presentar un cuadro colorido con acumulación de diversos cambios patológicos. Así, predominan las variaciones de calibre, el “fango”, la ramificación y el alargamiento.
Lupus chilblain
El lupus de Chilblain es la variante adquirida y poco frecuente del lupus eritematoso cutáneo con placas pernioniformes, acrales, inducidas por el frío y dolorosas a la presión, por lo que también suele pasarse por alto y no diagnosticarse. Se da casi exclusivamente en mujeres, sobre todo en la estación fría y en latitudes más frías, antes, con o después de otras manifestaciones de lupus eritematoso cutáneo o sistémico.
En las primeras fases, aparecen hinchazones, placas y nódulos extensos, de color rojo intenso, que recuerdan a la congelación (sabañón).
En el transcurso de los años, se desarrollan placas hiperqueratósicas rojizo-livianas, borrosas, claramente induradas, lisas en la superficie o con descamación laminar gruesa. Pueden aparecer hiperestesia, atrofia central, erosiones o rágades sobre las partes dorsales de las articulaciones de los dedos o ulceraciones extensas (Fig. 4). Es típico un curso estacional con una clara acentuación de los síntomas cutáneos en la estación fría y una remisión igualmente clara, pero normalmente no completa, en los meses de verano.
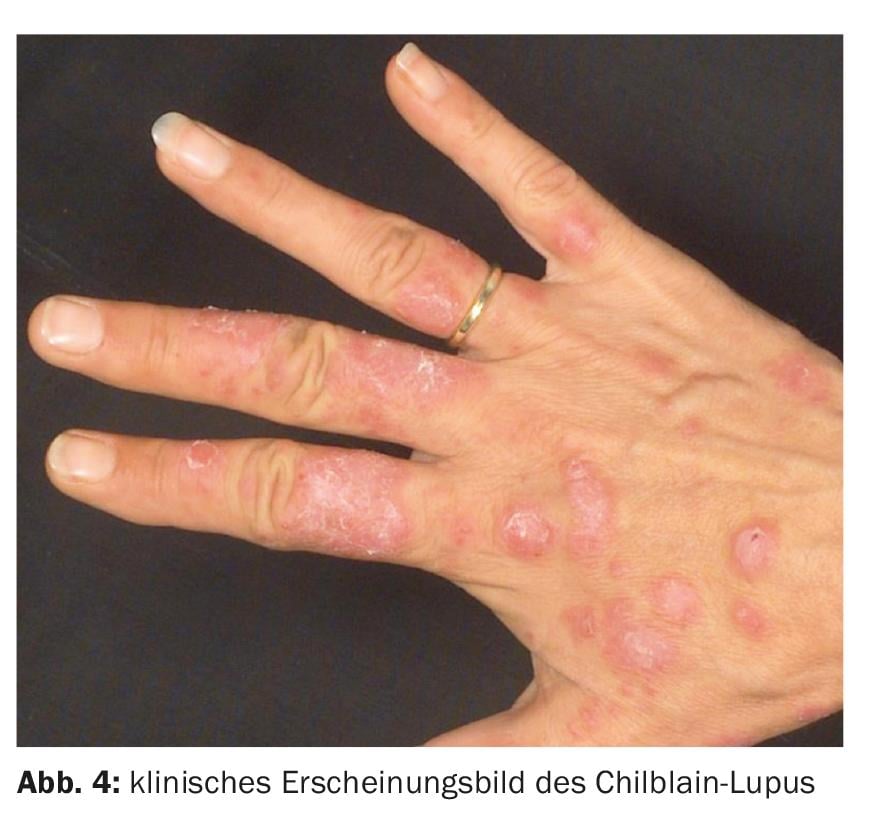
En 2006 se describió por primera vez una forma familiar de lupus de Chilblain, que se basa en una mutación del gen TREX1.
El laboratorio suele mostrar hipergammaglobulinemia. ANA: frecuentemente positivo; antifosfolípido-Ak, anti SSA/Ro variablemente positivo; ds-DNA: negativo; BSR acelerado. Variable: Disminuir C3 y C4. El diagnóstico se considera confirmado si se cumplen dos criterios principales y un criterio secundario del resumen 2 . El diagnóstico diferencial debe incluir los sabañones verdaderos (pernio), la sarcoidosis (lupus pernio), la trombosis y, con menor frecuencia, la crioglobulinemia, la macroglobulinemia o las vasculitis.

Dermatomiositis
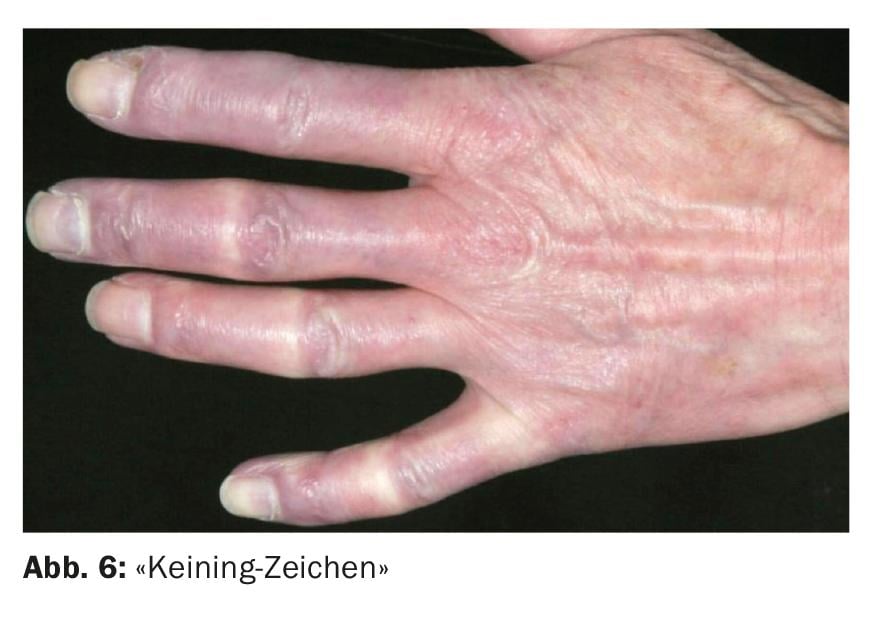
Los pacientes con dermatomiositis pueden desarrollar síntomas cutáneos característicos en las manos y los pies. Las caras dorsales de los dedos muestran a menudo pápulas rojizas de color blanco porcelana (“pápulas de Gottron”) (Fig. 5). Eritema periungueal con telangiectasias y hemorragias en astilla, así como hiperqueratosis del eponiquio, cuya retracción se percibe como dolorosa y se denomina “signo de Keining” (Fig. 6) . Además, las uñas pueden presentarse deslucidas y estriadas. La microscopía capilar muestra predominantemente ectasia capilar y hemorragia, sin rarefacción de los vasos. La relativa hiperemia y la ralentización del flujo sanguíneo proporcionan el correlato microscópico a la visible decoloración lívida de la piel.

Enfermedad mixta del tejido conectivo (síndrome de Sharp)
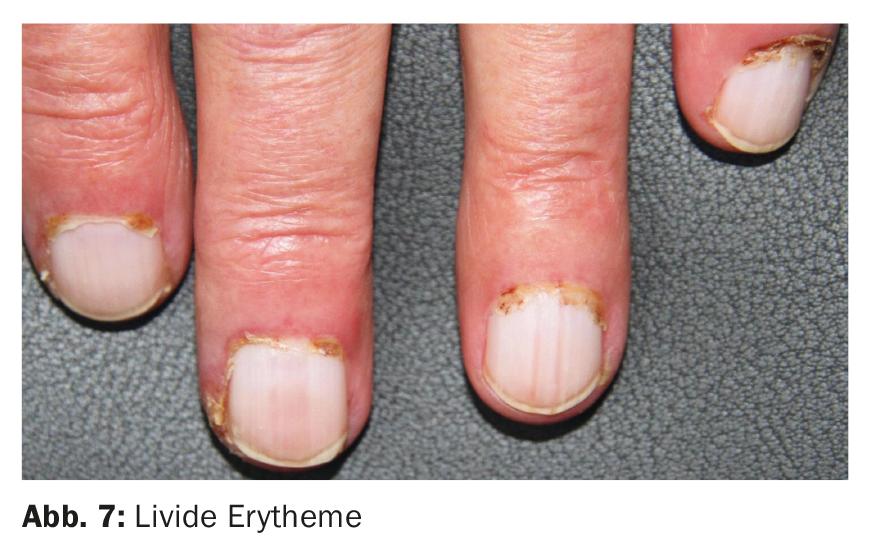
Dependiendo de la gravedad y de los síntomas principales, el síndrome de Sharp muestra cambios cutáneos en parte específicos y en parte inespecíficos en las manos y los pies. La esclerodactilia se da predominantemente en pacientes más propensos a la esclerodermia sistémica. El eritema periungueal con telangiectasia y el eritema lívido (Fig. 7) son más característicos del lupus o de la dermatomiositis superpuesta.
Para saber más:
- Krieg T: Esclerodermia. Dermatología y Venereología, 5ª edición, 676-689. Springer Verlag 2005.
- Meurer M: Lupus eritematoso. Dermatología y Venereología, 5ª edición, 690-705. Springer Verlag 2005.
- Messer G: Dermatomiositis y otras enfermedades autoinmunes. Dermatología y Venereología, 5ª edición, 706-715. Springer Verlag 2005.
- Hunzelmann N, Krieg T: Esclerodermia: Dermatología, venereología y alergología, 6ª edición, 849-865. Springer Verlag 2012.
- Sticherling M, Kuhn A: Lupus eritematoso Dermatología, venereología y alergología, 6ª edición, 866-882. Springer Verlag 2012.
- Eming R: Dermatomiositis y otras enfermedades autoinmunes. Dermatología, Venereología y Alergología, 6ª edición, 883-896. Springer Verlag 2012.
- Hunzelmann N: Esclerodermia sistémica. Der Hautarzt 2013; 64: 299-312.
- Persa OD, et al: Esclerodermia sistémica. Der Hautarzt 2015; 66: 599-603.
- Volc-Platzer B: Dermatomiositis – actualización. Der Hautarzt 2015; 66: 604-610.
- Günther C, Beisserter S: Lupus eritematoso. Der Hautarzt 2015; 66: 611-616.
- Enciclopedia en línea de Altmeyer. (www.enzyklopaedie-dermatologie.de)
- Sander S, et al: Taschenatlas der Kapillarmikrokopie, 3ª edición, 2008.
PRÁCTICA DERMATOLÓGICA 2022; 32(4): 10-13