La terapia basada en catéteres para las enfermedades vasculares ha cambiado significativamente en los últimos años. Los rápidos avances técnicos y una mayor experiencia clínica permiten ahora recanalizar incluso las oclusiones arteriales gravemente calcificadas y de gran extensión. Una gama de catéteres permite la eliminación activa de patologías trombóticas y embólicas, de modo que procedimientos complejos que hace unos años eran técnicamente inviables ahora pueden realizarse con seguridad.
La angiología intervencionista ha vuelto a progresar con fuerza en los últimos años. Aunque el alambre, los catéteres de balón y los manómetros siguen siendo las herramientas más importantes del intervencionista, han evolucionado hasta tal punto que ahora es posible realizar procedimientos que hace unos años se creían inalcanzables.
El desarrollo de alambres refinados, dispositivos de “reentrada” [1], catéteres de balón lubricados ultrafinos, dispositivos de aterectomía, catéteres de lisis y aspiración ha demostrado de forma impresionante que hay más cosas en el horizonte. Al mismo tiempo, los procedimientos intervencionistas también se han vuelto mucho más exigentes y requieren mucho más tiempo y recursos.
El problema actual no es tanto recanalizar las oclusiones de larga duración, sino mantenerlas abiertas durante más tiempo. Muchas preguntas siguen sin respuesta: ¿Inhibición de la función plaquetaria con monoterapia? ¿Inhibición dual de la función plaquetaria? ¿Anticoagulación? Si es así, ¿con qué? Prácticamente no existen grandes ensayos aleatorizados similares a los de cardiología, por lo que aquí en Suiza nos guiamos por opiniones de expertos [2] o por estudios de intervención cardiológica. Pero también hay avances en el sector farmacológico que esperamos que reduzcan significativamente este problema en el futuro. Los nuevos inhibidores de la función plaquetaria actúan de forma más específica en los lugares donde se necesita su efecto [3].
En el siguiente artículo, nos gustaría presentar algunos casos excepcionales de nuestra práctica diaria que son representativos de los nuevos avances.
Caso 1
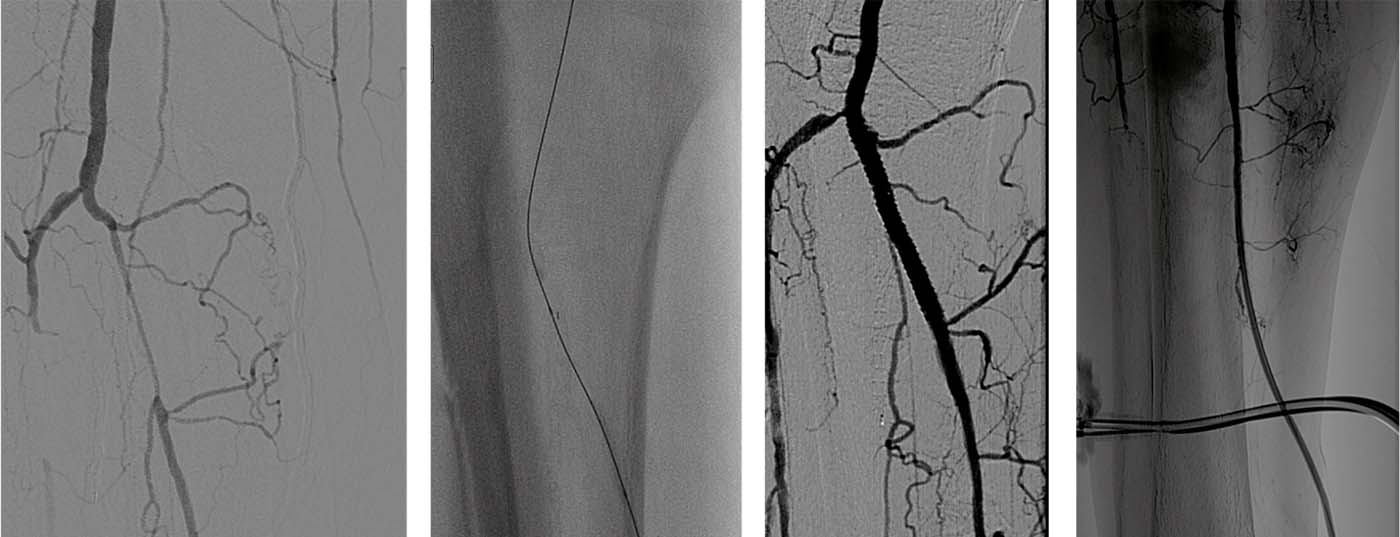
Se trataba de una paciente de 84 años con isquemia crítica de la pierna derecha, dolor en reposo durante tres semanas, múltiples ulceraciones en la parte inferior de la pierna y el pie derechos, ITB derecho de 0,3, oclusión dúplex con ecografía de largo recorrido de la arteria femoral superficial derecha y flujo postoclusivo mínimo en la arteria poplítea. La parte inferior de las piernas no puede evaluarse de forma concluyente. La angiografía del día siguiente confirma la ecografía dúplex.
- Se realizó una punción retrógrada de la arteria femoral común izquierda. La angiografía de revisión de las arterias ilíacas muestra que no presentan estenosis relevantes. Existe una oclusión completa y prolongada de la arteria femoral superficial derecha (Fig. 1a).
- La arteria poplítea está gravemente alterada escleróticamente con estenosis multisegmentarias (Fig. 1b).
- La parte inferior de la pierna muestra una arteria tibial anterior gravemente esclerotizada con estenosis multisegmentarias, una arteria fibular gravemente esclerotizada con estenosis multisegmentarias y una oclusión de la arteria tibial posterior (Fig. 1c).
- Se realiza una recanalización sofisticada con múltiples cables CTO. A continuación se producen múltiples dilataciones superpuestas de todo el AFS. La angiografía de control tras la angioplastia con balón repetida muestra una arteria femoral superficial continua, pero aún estenosada multisegmentariamente ( ) (Fig. 1d).
- A continuación se implanta un stent SMARTflex 5/200 mm, un stent EverFlex 6/150 mm y un stent Pulsar 6/150 mm. Toda la sección se posdilata varias veces solapándola con un balón de 5/100 mm (Fig. 1e).
- La angiografía de control tras la ATP y la colocación del stent muestra un flujo de salida a la parte inferior de la pierna significativamente mejor (fig. 1f).
- Tras un tiempo de procedimiento de 3,5 horas y un tiempo de fluoroscopia de 58 minutos, el lugar de punción se cierra con un StarClose. El paciente puede ser dado de alta a domicilio al día siguiente, ya no hay dolor en reposo. Al cabo de tres meses, todas las ulceraciones han cicatrizado (Fig. 1g).
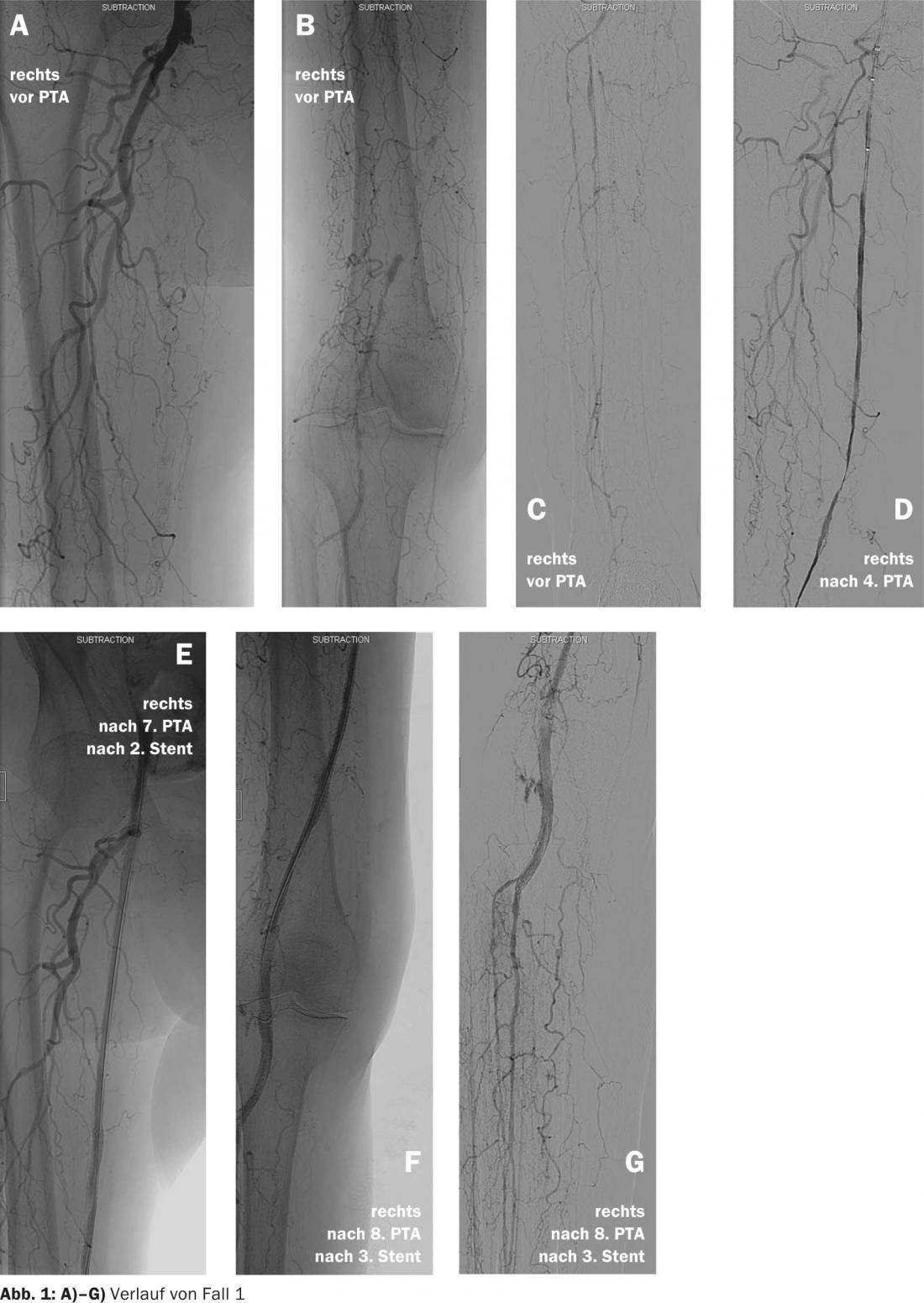
Caso 2
Se trata de un paciente de 73 años con isquemia crítica de la extremidad inferior derecha. El ABI no es utilizable debido a la mediasclerosis. La ecografía dúplex muestra estenosis de alto grado de las arterias ilíaca externa, común y femoral superficial a la derecha. Las arterias de la parte inferior de la pierna no pueden evaluarse de forma concluyente en caso de calcificaciones pronunciadas. El suelo pélvico, el AFC y el AFS se dilataron en un hospital externo.Debido a la persistencia del dolor en reposo, la paciente es remitida a nuestra clínica.
- La angiografía de revisión muestra una ATP exitosa en los segmentos proximales del vaso. En la parte inferior de la pierna, las arterias tibiales anterior, posterior y fibular están ocluidas. La arteria tibial posterior se llena a través de colaterales en el tercio proximal de la parte inferior de la pierna y es la única arteria continua de la parte inferior de la pierna que está gravemente esclerotizada y moderadamente estenosada distalmente al tobillo. Tras numerosos intentos con varios alambres CTO y una vaina larga, no es posible recanalizar la arteria tibial posterior mediante un abordaje anterógrado a través de la arteria femoral común (fig. 2a).
- A continuación, al día siguiente se realiza una punción dirigida por ecografía de la arteria tibial posterior y se inserta una vaina de 4F. Retrógrada pasa fácilmente el cierre de la arteria tibial posterior proximal con un alambre CTO. Tras la predilatación con un balón de 1,5/40 mm, se implanta un stent XIENCE 3,5/38 mm “liberador de fármaco” (Fig. 2b).
- La angiografía final muestra un resultado muy bueno (Fig. 2c).
- La paciente está libre de síntomas inmediatamente después del procedimiento y puede ser dada de alta al día siguiente (Fig. 2d).
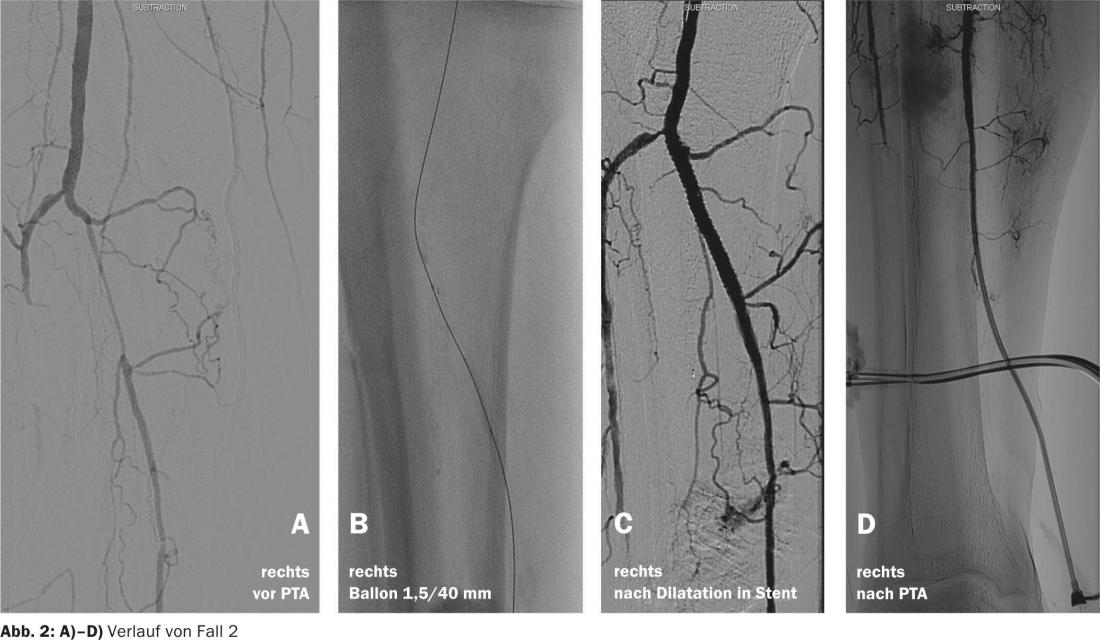
Caso 3
Como tercer caso, nos gustaría presentar a una paciente de 53 años con múltiples ATP y colocación de endoprótesis de una oclusión de largo recorrido de la arteria femoral izquierda superficial. Se produce una oclusión aguda del stent con isquemia crítica, dolor en reposo y un ABI li=0,46.
- La angiografía basal muestra una oclusión instensiva de segmento largo de la arteria femoral superficial izquierda. Para evitar la embolización, se realiza una trombectomía reolítica con un catéter angiojet, trombolisis con rtPA, dilatación con balón y colocación de endoprótesis (Fig. 3a).
- El material trombótico abundante puede eliminarse con el angiojet (Fig. 3b).
- Los trombos residuales se penetran en la pared con 5 mg de Actilyse a través del catéter angiojet y se lisan (Fig. 3c).
- Una segunda pasada con el angiojet mejora aún más el resultado angiográfico (Fig. 3d).
- Una estenosis en el extremo proximal de la endoprótesis se dilata varias veces y finalmente se coloca la endoprótesis, como se muestra en la figura 3e .
- La angiografía final muestra un resultado muy bueno (Fig. 3f).
- En la parte inferior de la pierna hay drenaje libre de contraste sin evidencia de embolización. Se ha informado de que el riesgo de microembolización aterotrombótica distal durante los procedimientos endovasculares es de hasta el 98%, aunque sólo entre el 1,6 y el 3% son clínicamente relevantes. El Angiojet es un sistema hidrodinámico de trituración y extracción de material trombótico basado en el principio de Bernoulli y el efecto Venturi (véase la sección sobre Angiojet en gefaessmedizin.ch). La solución salina se inyecta a gran velocidad y crea un vacío que expulsa el trombo fragmentado hacia los orificios laterales del catéter. Estos catéteres están disponibles en diámetros de 2,0-20,0 mm y en longitudes de hasta 140 cm, lo que ofrece un amplio campo de aplicación potencial desde las pequeñas arterias de la parte inferior de la pierna hasta las venas de mayor lumen (Fig. 3g).
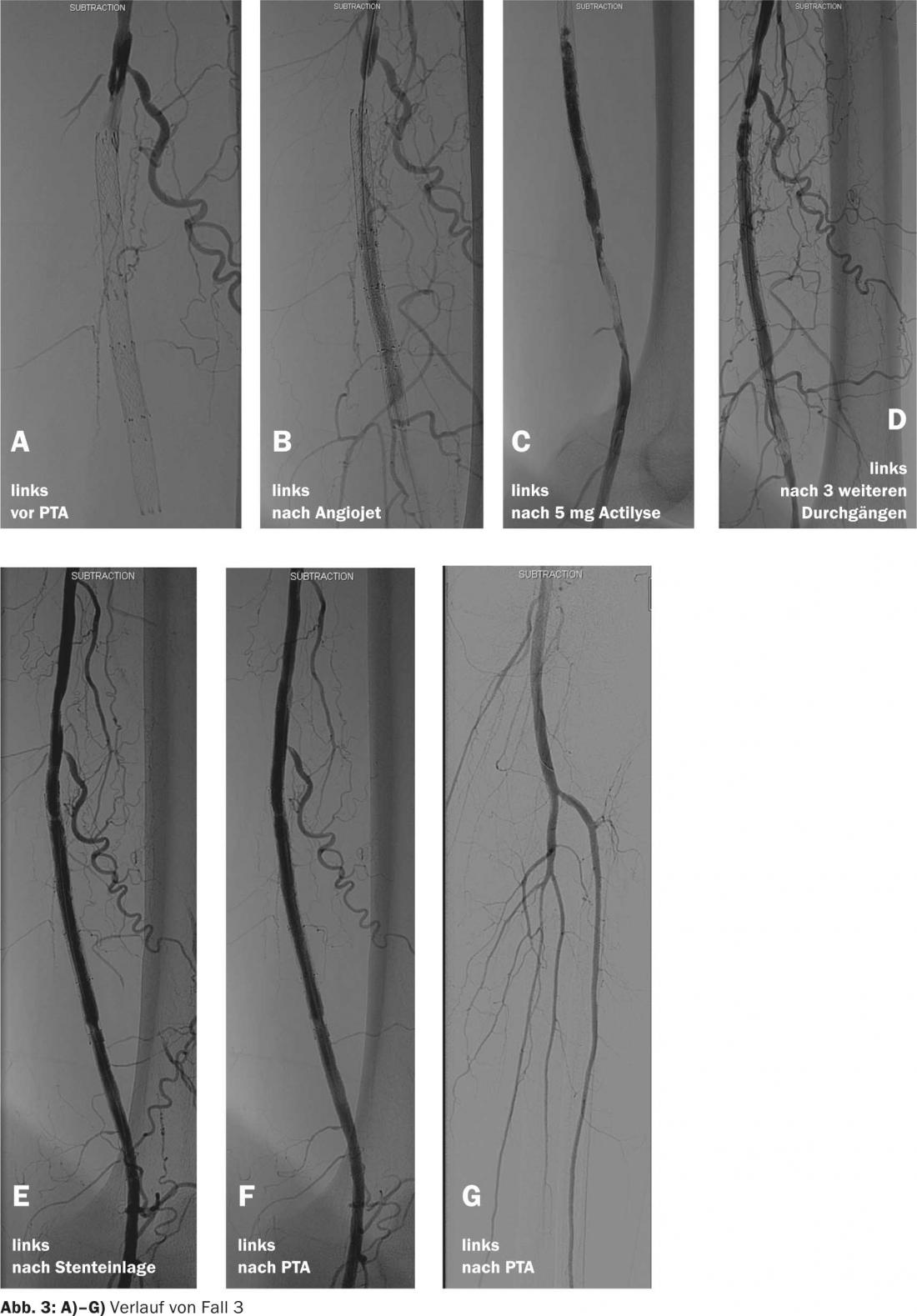
Caso 4
Se trata de una paciente de 80 años con claucicatio intermitente tras caminar 100 m sin dolor en la pierna izquierda. Tiene un perfil de riesgo clásico (síndrome metabólico y 50 py de tabaquismo) y un ABI de 0,53 a la izquierda. La ecografía dúplex muestra una estenosis de alto grado de la arteria poplítea izquierda debida a una placa esclerótica excéntrica.
- La angiografía intraarterial confirma los hallazgos del dúplex (Fig. 4a).
- Debido a la placa esclerótica excéntrica, decidimos realizar una aterectomía con un TurboHawk con el objetivo principal de reducir la carga de placa (Fig. 4b).
- Se utiliza un alambre guía para atravesar la estenosis, se coloca distalmente un filtro de protección embólica y se extrae la placa en varias pasadas con el TurboHawk (Fig. 4c).
- El resultado postintervención es tan satisfactorio que se puede prescindir de una ATP (Fig. 4d).
- El flujo de salida distal no presenta cambios y no hay indicios de embolia. El objetivo de la aterectomía es reducir la carga de placa y aumentar así el diámetro intraluminal. Se esperan menores tasas de reintervención y menos endoprótesis de rescate. En gefaessmedizin.ch en la sección Turbohawk le mostramos el procedimiento de una aterectomía con el TurboHawk (Fig. 4e).

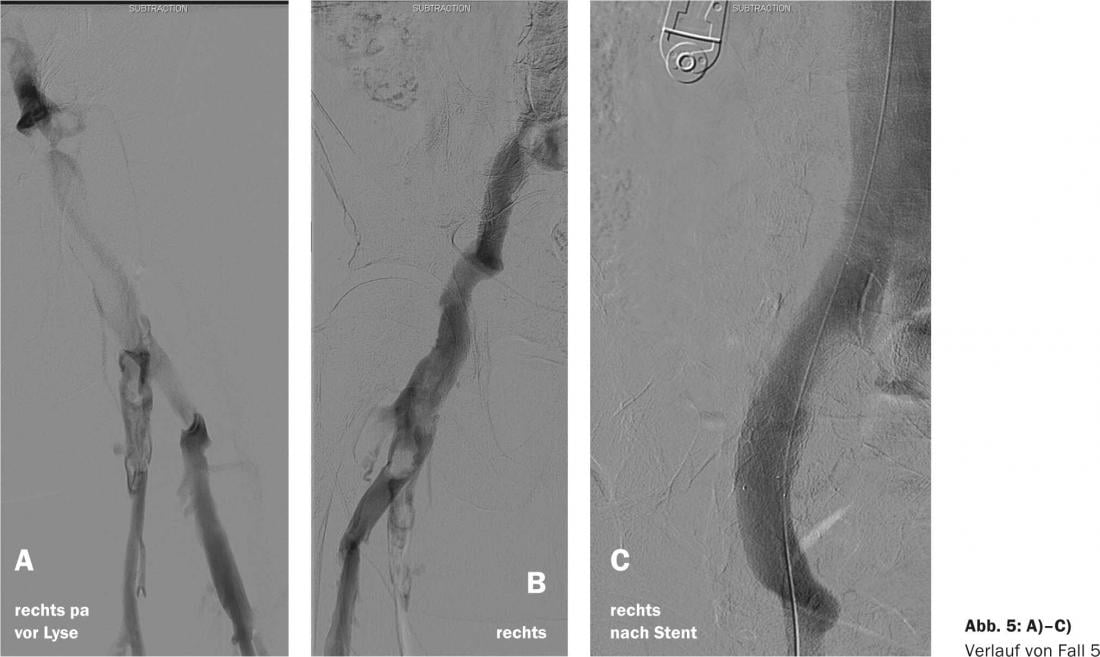
Caso 5
Un paciente de 70 años presenta una inflamación masiva de la parte superior e inferior de la pierna derecha. Informa de que ha sufrido repetidas trombosis venosas, que fueron tratadas por su médico de cabecera con la administración de heparina a corto plazo. Después de que la hinchazón de la pierna hubiera remitido al cabo de unos días, se suspendió la administración de heparina en cada caso. Además de la hinchazón de la pierna, hay pronunciados depósitos de hemosiderina en la cara interna del tobillo de la pierna afectada. La ecografía dúplex revela una trombosis de la vena ilíaca derecha con obstrucción completa de la vena ilíaca externa derecha ( ), una trombosis probablemente más antigua de la vena femoral común derecha (V. femoralis communis) y una trombosis parcial de la vena femoral superficial (V. femoralis superficialis).
- La flebografía, que se tomó en decúbito prono tras la punción guiada por ecografía de la vena poplítea derecha, confirma este hallazgo. Suponemos que las trombosis en la V. iliaca externa y la V. femoralis communis son más antiguas y muestran una trombosis fresca. Debido a la pronunciada hinchazón de las piernas y a los cambios tróficos de la piel, se indica la lisis del catéter. Para ello, se coloca un catéter de lisis en la oclusión del V. femoralis communis y se lisan con un total de 20 mg de rt-PA (Actilyse) durante 15 horas. Ya cuatro horas después del inicio de la lisis, la pata derecha tiene los mismos diámetros que la izquierda (Fig. 5a).
- Tras completar la lisis, la flebografía de curso muestra una reducción de la carga de trombos en la zona del V. femoralis communis. La trombosis crónica en la zona del eje pélvico no se ha modificado (Fig. 5b).
- La lesión de la vena ilíaca se cubre con una endoprótesis vascular Zilver 16/60 para mejorar el flujo venoso. A continuación se retira el material del catéter y se aplica un vendaje de presión durante tres horas. El paciente abandona el hospital esa misma tarde sin ninguna queja. Se prescribe anticoagulación permanente con rivaroxaban. Los pacientes con trombosis venosa profunda ilio-femoral tienen un alto riesgo de desarrollar un síndrome postrombótico. La lisis directa con catéter y la colocación de endoprótesis en las estenosis venosas pueden evitarlo con éxito (Fig. 5c) [4].
Literatura:
- Langhoff H, et al: J Cardiovasc Surg (Torino) 2013 Oct; 54(5): 553-559
- Jäger KA, et al: Switzerland Med Forum 2009; 9(39): 690-693.
- Morrow DA, et al: N Engl J Med 2012; 366: 1404-1413.
- Karnabatidis D, et al: J Endovasc Ther 2006; 13: 269-280.
- Lin PH, et al: J Surg Res 2002; 103: 153-159.
- Karnabatidis D, et al: Cardiovasc Interv Radiol 2011; 34: 1123-1136.
- Zeller T, et al: J Am Coll Cardiol 2006; 48: 1573-1578.
- Shammas NW, et al: J Vasc Interv Radiol 2011; 22: 1223-1228.
- Engelberger RP, et al: Thromb Haemost 2014; 111: 1153-1160.
CARDIOVASC 2014; 13(5): 8-14