El término enfermedad del hígado graso no alcohólico abarca un espectro de hallazgos que van desde la simple esteatosis o hígado graso hasta la esteatohepatitis como forma inflamatoria, pasando por la fibrosis hepática y la cirrosis. Existe una estrecha relación entre la diabetes de tipo 2 y el síndrome metabólico. Sin embargo, la fisiopatología no se ha aclarado de forma concluyente, por lo que en general no se recomienda el tratamiento farmacológico.
Los valores hepáticos elevados como parte de la atención sanitaria preventiva no son infrecuentes, explica el Prof. Dr. Thomas Berg, Jefe de la Sección de Hepatología y Director en funciones de la Clínica de Gastroenterología del Hospital Universitario de Leipzig (UKL) [1]. Más del 70% de los pacientes padecen enfermedad del hígado graso. La causa de la enfermedad del hígado graso no alcohólico (EHGNA) pueden ser trastornos metabólicos, enfermedades hereditarias, diabetes o medicación, además de la obesidad [2].
La NAFLD se caracteriza por una acumulación excesiva de grasa hepática. Histológicamente, más del 5% de los hepatocitos muestran esteatosis. Se distingue entre esteatosis sola, es decir, hígado graso no alcohólico (HGNA), y esteatohepatitis no alcohólica (EHNA). La esteatohepatitis no alcohólica (EHNA) es cuando también se producen cambios inflamatorios en el hígado. La EHNA es la forma progresiva de la HGNA con un mayor riesgo de desarrollar fibrosis, cirrosis y carcinoma hepatocelular (CHC) [3]. En la mayoría de los casos, los pacientes con NAFL presentan hiperlipidemia o síndrome metabólico, además de un estilo de vida poco saludable, y tienen un mayor riesgo cardiovascular. Los pacientes con EHNA suelen presentar ya una fibrosis avanzada.
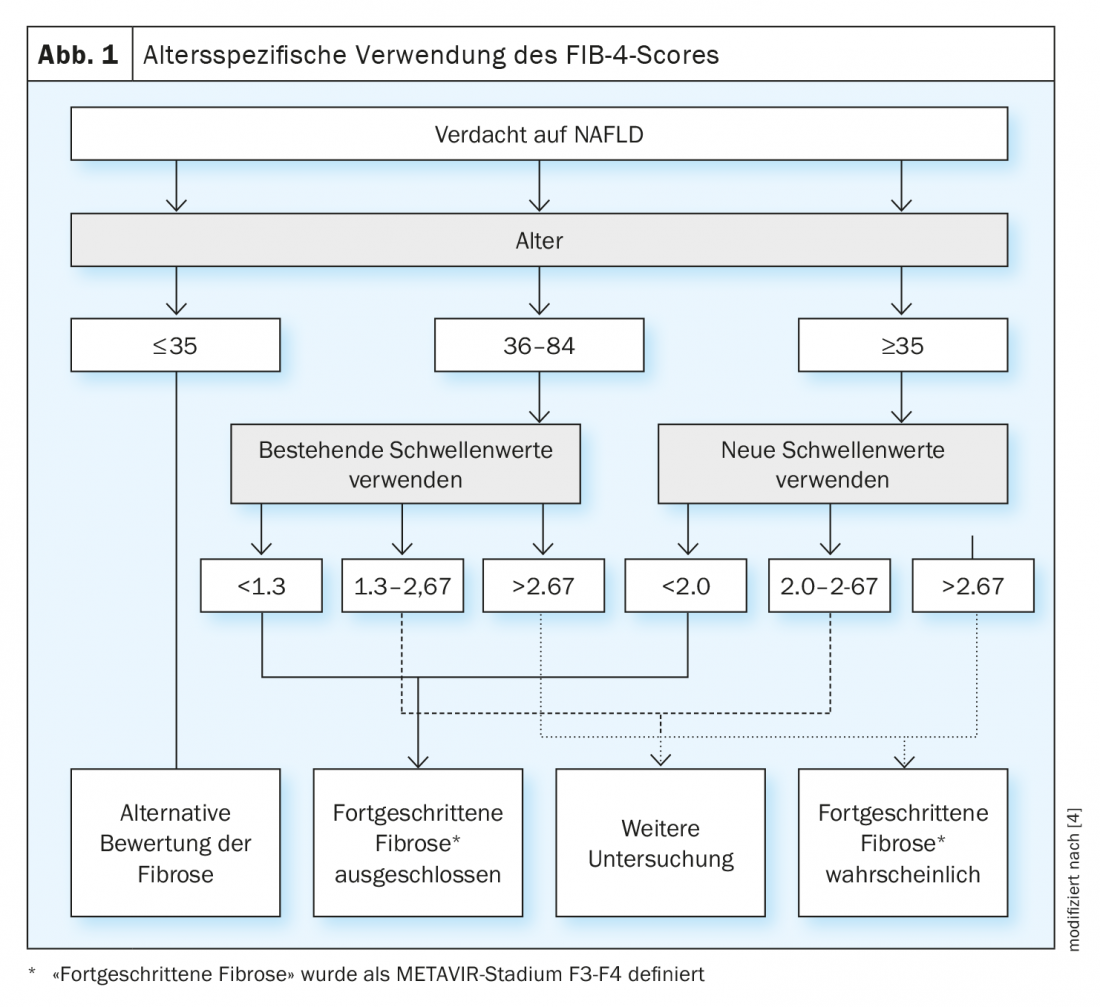
Índice Fibrosis-4 para la fibrosis hepática
Un enfoque práctico para la estratificación del riesgo en la sospecha de NALFD es el denominado Índice de Fibrosis-4 (FIB-4). Esto permite una evaluación no invasiva de la fibrosis hepática. La puntuación FIB4 se calcula según la siguiente fórmula: [Alter × Aspartataminotransferase (AST)] / [Thrombozyten × Alanin-Aminotransferase (ALT)]; con una puntuación FIB4 ≤1,30 (<2,0 en pacientes de 65 años o más) existe un menor riesgo de fibrosis hepática, valores >3,25 indican fibrosis con una fuerte probabilidad, los valores intermedios deben comprobarse en consecuencia (por ejemplo, con elastografía transitoria) (fig. 1) [4].
Técnicas de imagen
Los primeros signos de cirrosis hepática pueden detectarse en la ecografía B-scan a partir, entre otras cosas, de una textura no homogénea del tejido hepático, una superficie irregular del hígado o un agrandamiento del lobus caudatus. Un signo de enfermedad hepática crónica avanzada con transición a cirrosis es la trombocitopenia. Además, se aprecian restricciones en la función de síntesis hepática y en la desintoxicación hepática. El equipo de diagnóstico incluye ecografía abdominal superior y gastroscopia. La esofagogastroduodenoscopia (OGD) se utiliza para detectar las varices esofágicas y evaluar su riesgo de hemorragia y debe realizarse como parte del diagnóstico inicial de la cirrosis hepática o de la sospecha de cirrosis. La realización de una biopsia hepática está contraindicada si el diagnóstico de cirrosis hepática puede establecerse claramente de forma clínica y con ayuda del diagnóstico por imagen. La biopsia hepática, por su parte, está indicada en casos de etiología poco clara y cuando el estadio de la enfermedad hepática no puede identificarse claramente sobre la base de los parámetros ya mencionados.
Ajuste del estilo de vida
Aún no se dispone de un tratamiento farmacológico causal para la NAFLD. La mejor terapia posible en la actualidad es el cambio de estilo de vida y el aumento de la actividad física, con el objetivo de una reducción de peso de 0,5 a 1 kg/semana. La reducción de peso debe ser como mínimo del 7 al 10% del peso corporal, ya que podría demostrarse una mejora de todos los componentes histológicos de la EHNA a partir de una reducción del 7% (Fig. 2) [5]. En los pacientes obesos, una reducción de peso del 10% en el plazo de un año ya es suficiente para reducir significativamente la puntuación de EHNA y el estadio de fibrosis. Sin embargo, incluso en condiciones de estudio estrictamente controladas, sólo alrededor del 10% de los pacientes logran la pérdida de peso recomendada del 10% en un año. Los fármacos para el tratamiento del síndrome metabólico, como las estatinas y los antidiabéticos, también desempeñan un papel nada desdeñable. La posible influencia positiva de la vitamina E, el ácido ursodesoxicólico y la cafeína sigue siendo controvertida.

Literatura:
- Prof. Dr. Thomas Berg: Gastroenterología II. Hepatitis, hígado graso hepatitis, enfermedades raras del hígado, enfermedades biliares, fresco up Medicina de Familia 11.02.2022.
- Brown GT, Kleiner DE: Histopatología de la enfermedad del hígado graso no alcohólico y la esteatohepatitis no alcohólica. Metabolismo 2016; doi: 10.1016/j.metabol.2015.11.008.
- EASEL, EASD & EASO: Guías de práctica clínica para el tratamiento de la enfermedad del hígado graso no alcohólico. J Hepatología 2016; doi: 10.1016/j.jhep.2015.11.004.
- McPherson S, et al: La edad como factor de confusión para el diagnóstico no invasivo preciso de la fibrosis NAFLD avanzada. Am J Gastroenterol 2017; doi: 10.1038/ajg.2016.453.
- Romero-Gómez M, et al.: Tratamiento de la NAFLD con dieta, actividad física y ejercicio. J Hepatology 2017; doi: https://doi.org/10.1016/j.jhep.2017.05.016.
PRÁCTICA GP 2022; 17(5): 34-35











