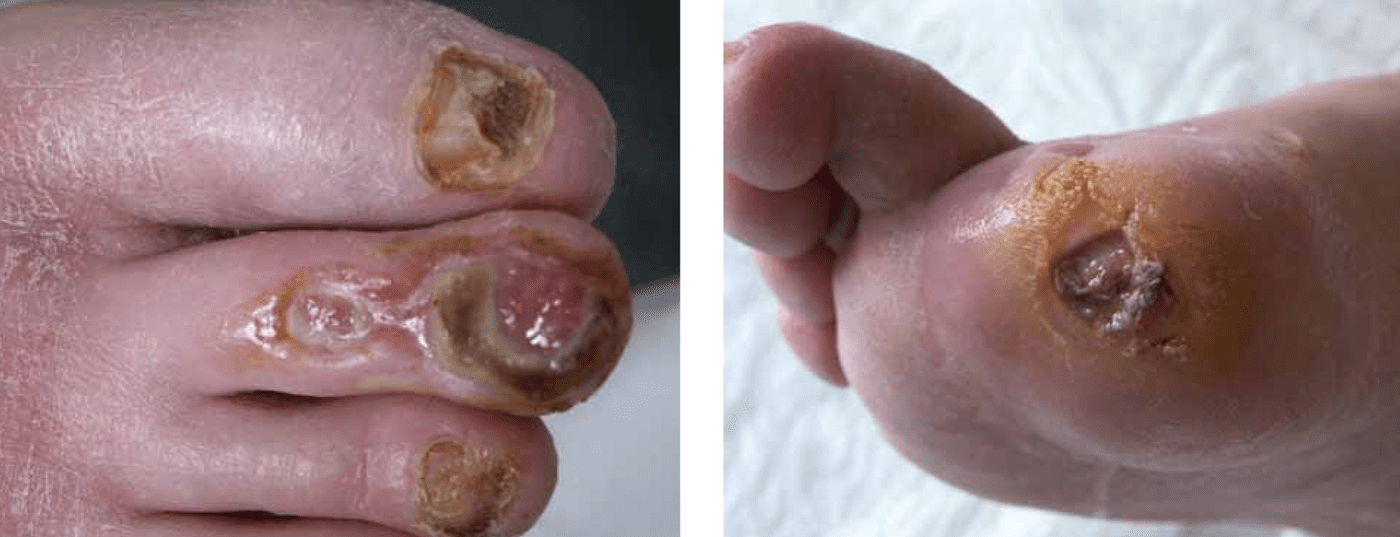
La isquemia crítica crónica de las extremidades es la forma más avanzada de la PAVD, que requiere una actuación rápida y un enfoque terapéutico agresivo para salvar la extremidad afectada. Especialmente en los diabéticos, esta enfermedad progresa sutilmente y a menudo no según los síntomas clásicos, fácilmente asignables. La tasa de amputación es alarmantemente alta en pacientes con isquemia crítica de las extremidades. En los últimos años se han establecido nuevos métodos, principalmente intervencionistas, con muy buenas tasas de apertura primaria y secundaria. Algunos de estos procedimientos son muy complejos, elaborados, llevan mucho tiempo y requieren no sólo mano de obra sino también el equipo adecuado, que sólo puede ofrecerse en un gran centro.
La isquemia crítica crónica de las extremidades se define como un dolor de reposo isquémico persistente y recurrente que requiere una analgesia regular adecuada durante más de dos semanas. La presión sistólica de la arteria del tobillo debe ser inferior a 50 mmHg y la de la arteria del dedo del pie inferior a 30 mmHg. Además, la isquemia crítica crónica de las extremidades incluye la ulceración o gangrena del pie o de los dedos con una presión arterial del tobillo inferior a 50 mmHg o una presión arterial del dedo del pie inferior a 30 mmHg.
En el mundo de habla alemana, la enfermedad arterial periférica (EAP) se evalúa predominantemente según la clasificación de Fontaine [1] (Tabla 1) .
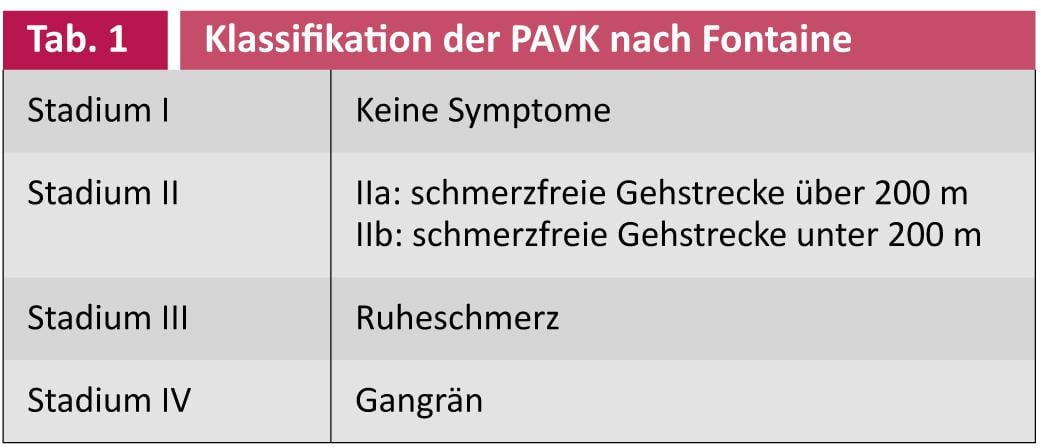
La isquemia crítica corresponde al estadio III o IV. En el mundo angloamericano se prefiere la clasificación según Rutherford [2] (Tab. 2 ). Las categorías 4-6 corresponden a la isquemia crítica.

Si la revascularización no es posible, la tasa de amputación en los seis meses siguientes es del 50%. El pronóstico quo ad vitam es muy malo: el 25% de los pacientes con isquemia crítica de las extremidades mueren en el primer año, el 32% en los dos primeros años [3, 4]. Los pacientes con síndrome del pie diabético, que suelen presentar cambios vasculares multisegmentarios y más graves sin los síntomas típicos de la PAVK, corren un riesgo especial. Además, a menudo se encuentran valores de presión arterial falsamente elevados porque las arterias ya no pueden comprimirse lo suficiente debido a una mediasclerosis pronunciada; a veces, incluso los pulsos periféricos siguen siendo palpables en el sentido de un pulso de parada. Todo esto nos adormece en una falsa sensación de seguridad. Por lo tanto, no deben subestimarse las ulceraciones de la pierna o el pie, especialmente en pacientes con diabetes mellitus. Para salvar las extremidades afectadas, no debe perderse tiempo innecesario; están indicados con urgencia un diagnóstico rápido y medidas agresivas de revascularización.
Pacientes con isquemia crítica de las extremidades (Fig. 1) requieren la infraestructura de un gran hospital con su correspondiente equipo interdisciplinar de especialistas disponibles las 24 horas del día. En los últimos años se han realizado grandes progresos en el campo terapéutico, especialmente en la terapia intervencionista. La terapia farmacológica, especialmente la profilaxis secundaria con inhibidores de la función plaquetaria, va a la zaga de este rápido desarrollo, aunque recientemente se han publicado los primeros estudios con una inhibición más específica de la función plaquetaria con antagonistas de los receptores de trombina [5]. Sin embargo, probablemente pasarán años antes de que estas prometedoras sustancias estén listas para su comercialización, e incluso entonces quedará por ver si estos nuevos fármacos son adecuados para la profilaxis secundaria tras una intervención quirúrgica intervencionista o vascular. Se está produciendo un cambio notable de la cirugía a las intervenciones mínimamente invasivas con catéter [6, 7]. A menudo, el material de la vena autóloga no es suficientemente adecuado para las operaciones exigentes y difíciles, o el flujo de salida es demasiado débil para garantizar una apertura prolongada del bypass [8, 9]. Los objetivos terapéuticos más importantes son restablecer un flujo sanguíneo suficiente para eliminar el dolor en reposo, prevenir la amputación y mejorar la calidad de vida del paciente.
Clínica
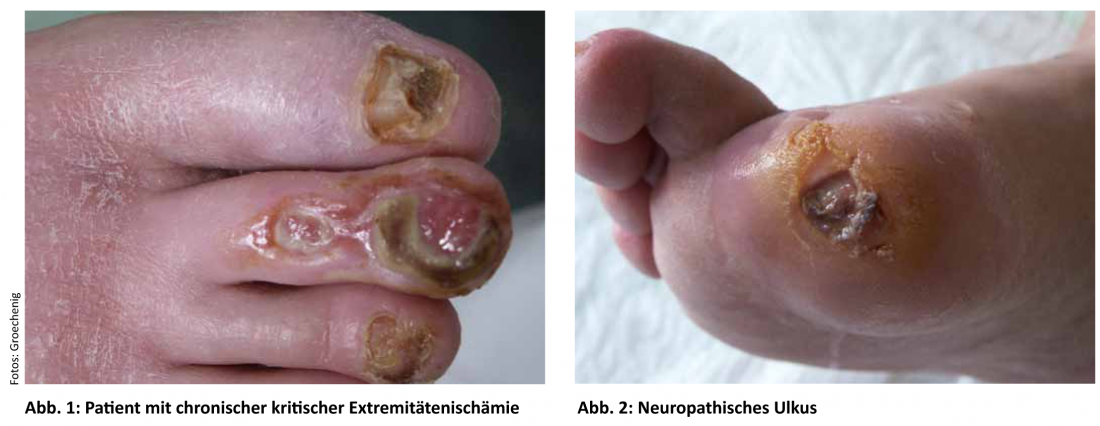
Las quejas se centran en el dolor intenso, los defectos tisulares o la neuropatía isquémica. El dolor en reposo se produce predominantemente por la noche, con ataques de dolor que duran de minutos a horas, que mejoran cuando el paciente deja colgar la pierna afectada fuera de la cama o duerme sentado en una silla. Clínicamente, se aprecia piel seca, falta de vello corporal y pérdida de tejido graso subcutáneo. La isquemia crítica de las extremidades no siempre se presenta con una clínica tan clara e inequívoca, especialmente en los diabéticos. En los diabéticos, todos los cambios son más sutiles debido a la polineuropatía periférica. El dolor en reposo suele estar ausente y la ulceración neuropática diabética (Fig. 2) suele preceder a la isquemia crítica de las extremidades. Para evitar la catástrofe en un caso así, es absolutamente necesario actuar con rapidez y adoptar medidas proactivas. Por desgracia, muchos de estos pacientes no llegan a ponerse en manos de un centro especializado o lo hacen demasiado tarde, por lo que entonces corre peligro no sólo la extremidad afectada, sino posiblemente también la vida del paciente afectado.
Diagnóstico
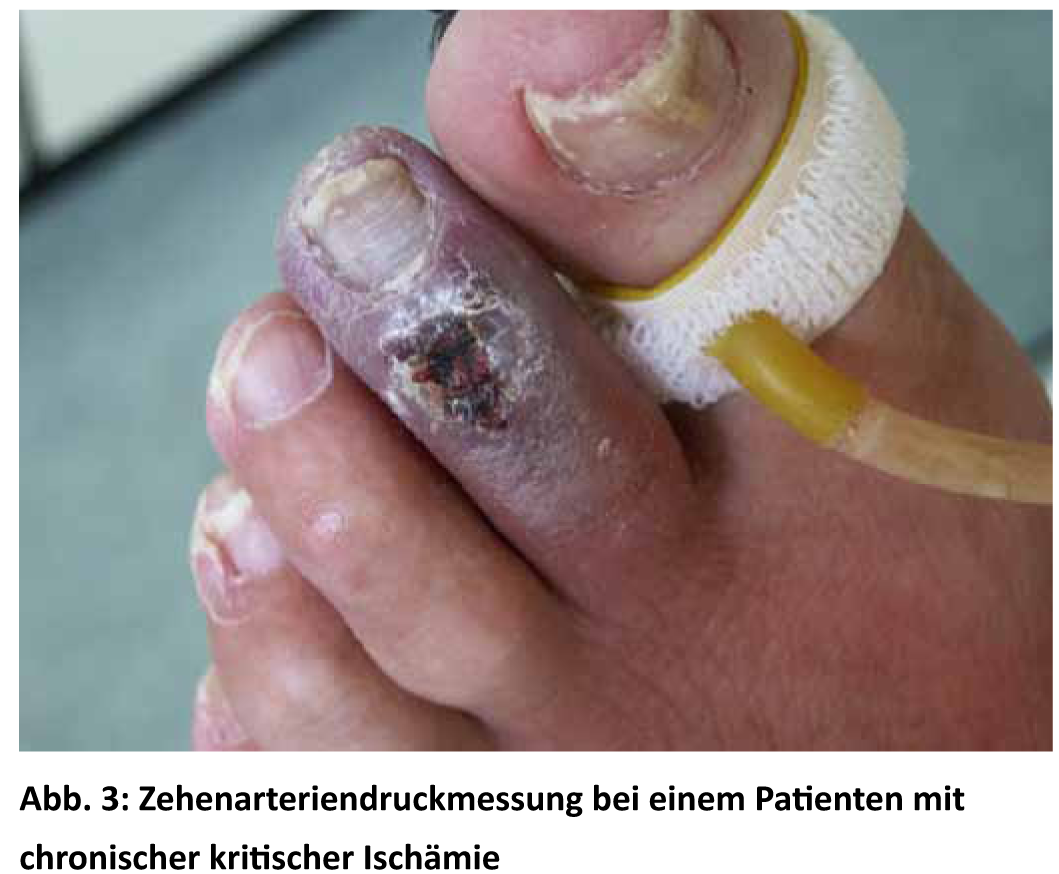
Es crucial no perder tiempo innecesario. Los pacientes con isquemia crítica de las extremidades deben acudir rápidamente a un centro especializado. El diagnóstico no siempre puede hacerse a partir de la presentación clínica y los antecedentes. Un estado vascular completo con registro del ITB, oscilografía segmentaria y digital del pulso, medición de la presión arterial en los dedos de los pies (Fig. 3) y medición de la presión parcial de oxígeno transcutánea son estándar en estos pacientes.
El siguiente paso es una ecografía dúplex, que suele permitir planificar la terapia de inmediato. En la mayoría de los casos, se trata de tomar una decisión rápida sobre si es posible o aconsejable un procedimiento intervencionista o si debe realizarse una intervención quirúrgica o híbrida más compleja. La ecografía dúplex en manos de un especialista experimentado es comparable a la angiografía intraarterial [10]. Esta última puede realizarse entonces como parte del procedimiento intervencionista o híbrido.
En los casos muy complejos, si el tiempo lo permite y está disponible, se obtiene una angiografía por RM. El factor decisivo es un enfoque específico y rápido, sin esperas innecesarias para los exámenes de imagen.
Terapia básica/profilaxis secundaria
Una analgesia adecuada es una cuestión de rutina. Un paciente con verdadera isquemia crítica de las extremidades suele recibir morfina. Los antiinflamatorios no esteroideos, el paracetamol u otros analgésicos no suelen ser suficientes.
La isquemia crítica de las extremidades es una de las formas más graves de aterosclerosis generalizada, lo que se refleja en el muy mal pronóstico de estos pacientes. Huelga decir que estos pacientes deben someterse a un tratamiento agresivo de los factores de riesgo secundarios según las recomendaciones actuales.
Tratamiento farmacológico
Varios ensayos controlados multicéntricos han demostrado que se puede mejorar la isquemia crítica y prevenir las amputaciones con un ciclo de infusión de iloprost de tres semanas como mínimo si no es posible la revascularización [11, 12].
Terapia de intervención
Aquí es donde se han realizado los mayores progresos en los últimos años. El perfeccionamiento de las técnicas y la mejora de los equipos permiten ahora realizar intervenciones con tasas de éxito asombrosas que se consideraban imposibles hace tan sólo unos años (Fig. 4a-d ). Los instrumentos más importantes siguen siendo un alambre guía y un globo. El perfeccionamiento, sobre todo de los alambres guía, los equipos adicionales como los dispositivos de aterectomía, los balones recubiertos de fármacos (véase el artículo del Dr. Büchel et al., p. 15), los medios auxiliares de recanalización, los lugares de punción no convencionales y mucho más, hacen posible hoy en día una recanalización con éxito incluso en casos que parecen desesperados.
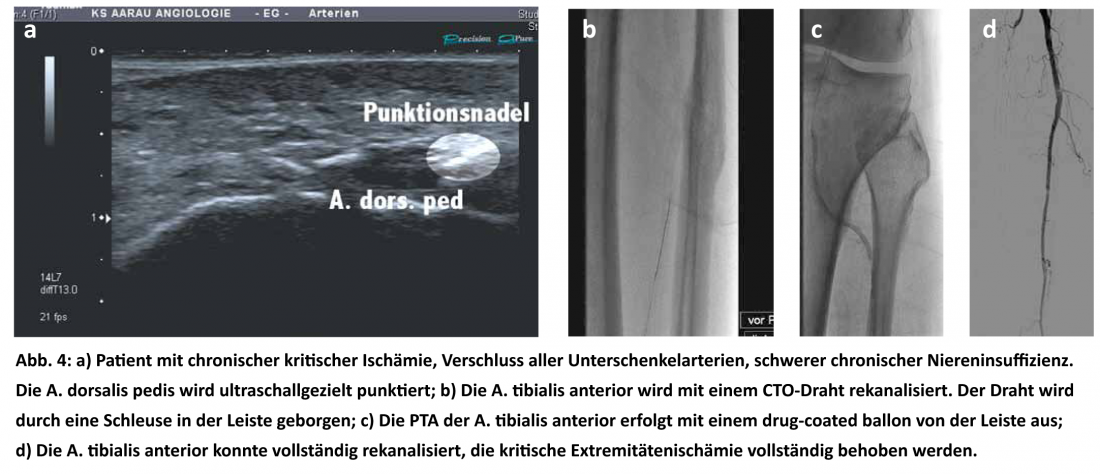
En la isquemia crítica de las extremidades, todo lo que aporte sangre a la extremidad afectada de cualquier forma está permitido. No queremos hablar de la “angioplastia con balón pura” convencional en este momento. El método ha demostrado su eficacia en sus más de 40 años de existencia. Mientras tanto, la estrategia de “intervenir primero” se ha documentado en numerosos estudios y por fin ha encontrado el lugar que le corresponde como recomendación clara en el TASC II.
La oclusión total crónica (OTC) es el mayor reto actual. Las oclusiones totales crónicas son intervenciones técnicamente exigentes y que requieren mucho tiempo, con alambres especiales para CTO y/o catéteres para CTO [13]. El éxito de la terapia intervencionista depende del número y la permeabilidad de los vasos descendentes, de la permeabilidad de las arterias del arco plantar y de la red colateral entre estos vasos. Por ejemplo, la tasa de apertura acumulada al cabo de un año es del 25% para una arteria abierta en la parte inferior de la pierna; aumenta hasta el 81% para tres arterias en el tracto de salida [14]. Cuantas más arterias de la parte inferior de la pierna estén abiertas, mejor y más rápida será la cicatrización de la úlcera [15]. La recanalización de las arterias principalmente responsables según el concepto de angiosoma es decisiva para el éxito de la terapia [16, 17]. Las tres arterias de la parte inferior de la pierna irrigan cinco zonas distales al plano maleolar, que pueden clasificarse anatómicamente (angiosomas) [18].
Recanalización subintimal
Si no se puede pasar una guía a través de una oclusión muy calcificada y de gran extensión, se puede realizar una recanalización subintimal (Fig. 5a-c) . Las primeras tasas de éxito primarias y secundarias publicadas, con una tasa de conservación de la pierna del 66%, una tasa de supervivencia del 71% y una ausencia de amputación del 48% al cabo de un año, hicieron que la gente se sentara y tomara nota [19].
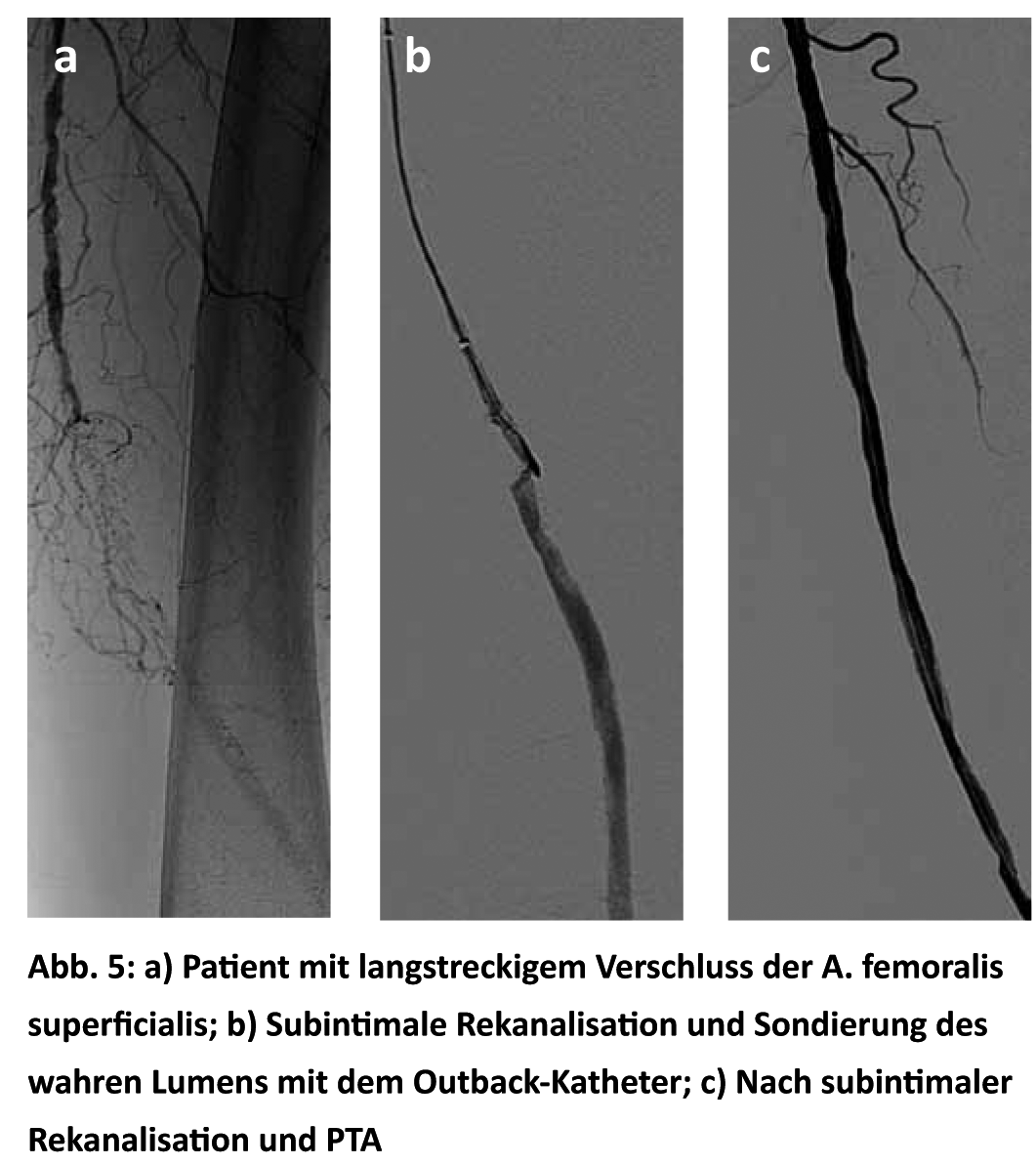
El problema de la reconexión al lumen verdadero distalmente del cierre se resolvió con la introducción del catéter Outback. Este método ha sido objeto de muchas discusiones y ha dado lugar a numerosas publicaciones que han llegado a conclusiones muy diferentes. En nuestras manos, la recanalización subintimal no ha tenido tanto éxito, por lo que nuestro principal objetivo es restaurar la luz original, lo que cada vez tiene más éxito con la nueva generación de alambres para OTC.
Colocación de endoprótesis primaria
Para las oclusiones supragenaliculares de largo recorrido, la colocación de endoprótesis primaria tiene mejores resultados a largo plazo que la angioplastia con balón sola, con tasas de apertura primaria del 90, 78, 74 y 69% al año, dos, tres y cuatro años, respectivamente (endoprótesis Zilver). La tasa de apertura primaria asistida alcanzó el 96% en el primer año y se mantuvo en el 90% en los años siguientes [20]. Para obtener un resultado tan bueno, es indispensable realizar controles periódicos de seguimiento.
Utilizando stents Zilver liberadores de paclitaxel [21], los resultados fueron aún mejores, con una tasa de apertura a los tres años del 83%. Dos estudios con endoprótesis liberadoras de sirolimus en oclusiones de segmento largo de la arteria femoral superficial han mostrado resultados decepcionantes, sin diferencias significativas en comparación con la endoprótesis metálica sin recubrimiento [22, 23].
Existen buenos resultados para la colocación de endoprótesis en lesiones infrapoplíteas. Por ejemplo, en 82 pacientes con una extremidad en riesgo de amputación y que ya no podían someterse a tratamiento quirúrgico, la ATP infrapoplítea asistida por stent logró una tasa de éxito primario del 94% con un 96% de ausencia de dolor en reposo, prevención de la amputación y cicatrización de la úlcera [24].
Los stents liberadores de fármacos están cobrando cada vez más protagonismo. Un estudio comparativo de endoprótesis liberadoras de sirolimus frente a endoprótesis metálicas sin recubrimiento mostró una clara superioridad del grupo de endoprótesis liberadoras de sirolimus en la parte inferior de la pierna. En una mediana del periodo de seguimiento, no se produjo ninguna reestenosis en el grupo SES frente al 39,1% en el grupo BMS [25].
Aterectomía
Utilizamos la aterectomía con el sistema TurboHawk (Fig. 6 ) principalmente para las placas escleróticas muy calcificadas y excéntricas.
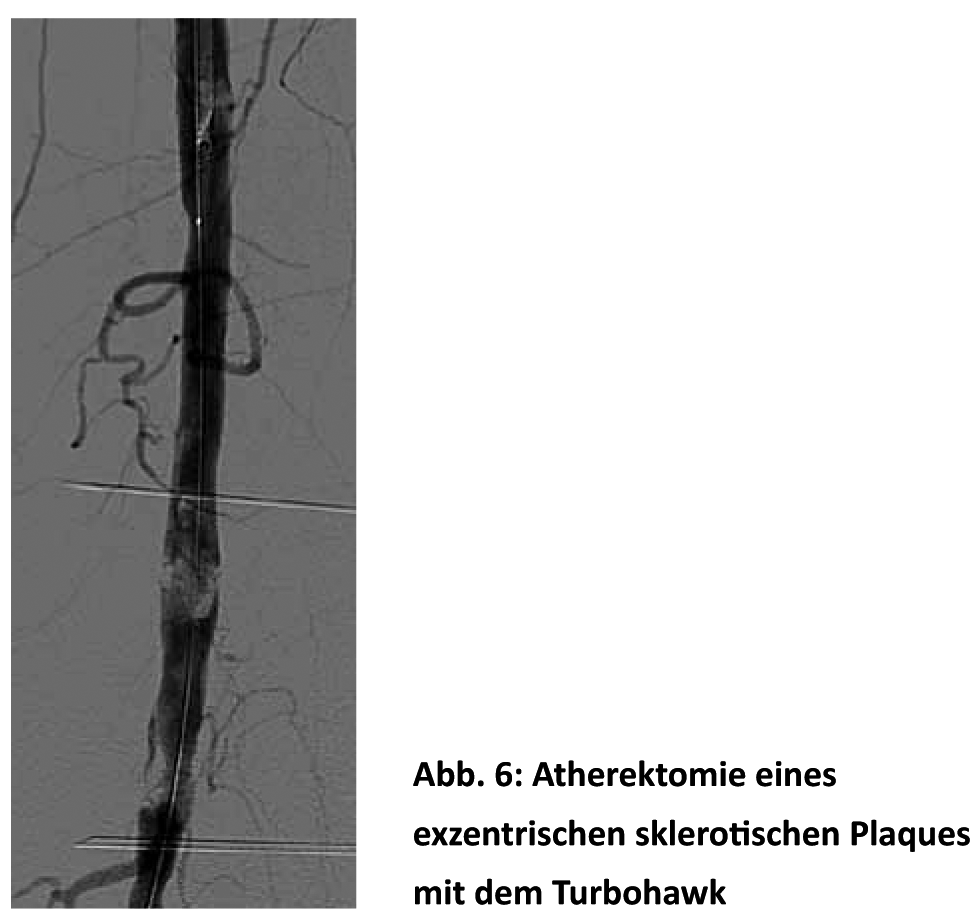
Teóricamente, este método evita las fuerzas de cizallamiento en la pared del vaso, el riesgo de disección, el retroceso elástico y las posibles reacciones inflamatorias tras la ATP y la colocación de endoprótesis, lo que debería manifestarse en un menor número de reestenosis. En cualquier caso, los estudios iniciales más amplios mostraron resultados prometedores con la prevención de amputaciones en un 82% [26]. Una tasa de apertura primaria y secundaria del 67 y el 91% al cabo de un año y del 60 y el 80% a los dos años respectivamente es bastante respetable [27].
Conclusión
En caso de pérdida inminente de una pierna, cualquier medio está justificado para llevar sangre de algún modo a la extremidad afectada. Cuantas más arterias puedan abrirse, mejor será el éxito a largo plazo. A lo largo de los años, hemos aprendido que las tasas de apertura primaria y secundaria no son lo mismo que el éxito clínico. El objetivo terapéutico más importante es el restablecimiento del flujo sanguíneo, la eliminación del dolor en reposo y la curación adecuada de la úlcera. Si esto tiene éxito, es posible introducir al paciente en un programa de entrenamiento de la marcha y promover la formación de vasos colaterales. Esto explica la discrepancia entre la tasa de apertura primaria/secundaria y el curso clínico. La tasa de conservación de la pierna y el éxito clínico de una intervención fueron del 70 y el 80% respectivamente en un estudio más amplio en pacientes diabéticos después de cinco años, mientras que las tasas de apertura primaria y secundaria fueron sólo del 33 y el 66% [28].
Literatura:
- Fontaine R, Kim M, Kieny R: El tratamiento quirúrgico de la enfermedad circulatoria arterial periférica. Helv Chir Acta 1954; 5/6: 199-533.
- Rutherford RB, Baker JD, Ernst C, et al: Recommended standards for reports dealing with lower extremity ischemia: a revised version. J Vasc Surg 1997; 26: 517-538.
- Dormandy JA, Rutherford RB: Tratamiento de la enfermedad arterial periférica Grupo de Trabajo del TASC, Consenso Intersocietario Transatlántico (TASC). J Vasc Surg 2000; 31 (1Pt 2): S1-S296.
- Norgren L, Hiatt WR, Dormandy JA, et al: Consenso intersociedades para el tratamiento de la enfermedad arterial periférica (TASC II). J Vasc Surg 2007; 1 Suppl: S5-S67.
- Morrow DA, Braunwald E, Bonaca MP, et al: Vorapaxar en la prevención secundaria de acontecimientos aterotrombóticos. NEJM 2012; 366: 1404-1413.
- Faglia E, Dalla Paola L, Cierici G, et al: Angioplastia periférica como procedimiento de revascularización de primera elección en pacientes diabéticos con isquemia crítica de las extremidades: estudio prospectivo de 993 pacientes consecutivos hospitalizados y seguidos entre 1999 y 2003. Eur J Vasc Endvasc Surg 2005; 29: 620-627.
- Bosiers M, Hart JP, Deloose K, et al: Terapia endovascular como enfoque principal para la salvación de extremidades en pacientes con isquemia crítica de las extremidades: experiencia con 443 procedimientos infrapoplíteos. Vascular 2006; 14: 63-69.
- Nowygrod R, Egorova N, Greco G, et al: Tendencias, complicaciones y mortalidad en cirugía vascular periférica. J Vasc Surg 2006; 43: 205-216.
- Conte MS, Bandyk DF, Clowes AW, et al: Results of PREVENT III: a multicenter, randomized trial of edifoligide for the prevention of vein graft failure in lower extremity bypass surgery. J Vasc Surg 2006; 43: 742-751.
- Eiberg JP, Madycki G, Hansen MA, et al: La ecografía de la enfermedad arterial infrainguinal presenta una elevada concordancia interobservador. Eur J Vasc Endovasc Surg 2002; 24: 293-299.
- U.K. Severe Limb Ischaemia Study Group: Treatment of Limb Threatening Ischaemia with Intravenous Iloprost: A Randomised Double-blind Placebo Controlled Study. Eur J Vasc Surg 1991; 5: 511-516.
- Dormandy J, Belcher G, Bross P, et al: En nombre del grupo Hawaii Study: Estudio prospectivo de 713 amputaciones por debajo de la rodilla por isquemia y el efecto de un análogo de la prostaciclina en la cicatrización. British Journal of Surgery 1994; 81: 33-37.
- Khalid MR, Khalid FR, Farooqui FA, et al: Un catéter novedoso en pacientes con oclusiones totales crónicas periféricas: la experiencia de un solo centro. Catheter Cardiovasc Interv 2010; 76: 735-739.
- Lazaris AM, Salas C, Tsiamis AC, et al: Factores que afectan a la permeabilidad de la angioplastia infrainguinal subintimal en pacientes con isquemia crítica de las extremidades inferiores. Eur J Vasc Endovas Surg 2006; 23: 668-674.
- Fernandez N, McEnaney R, Marone LK, et al: Intervenciones endovasculares multinivel frente a intervenciones endovasculares aisladas en la tibia para la isquemia crítica de las extremidades. J Vasc Surg 2011; 54: 722-729.
- Neville RF, Attinger CE, Bulan EJ, et al: Revascularización de un angiosoma específico para salvar una extremidad: ¿importa la arteria objetivo? Ann Vasc Surg 2009 ; 23: 367-373.
- Iida O, Nanto S, Uematsu M, et al: Importancia del concepto de angiosoma para la terapia endovascular en pacientes con isquemia crítica de las extremidades. Catheter Cardiovasc Interv 2010; 75: 830-836.
- Taylor GI, Palmer JH: Los territorios vasculares (angiosomas) del cuerpo: estudio experimental y aplicaciones clínicas. Br J Plast Surg 1987; 40: 113-141.
- Spinosa DJ, Leung Da A, Mastumoto AH, et al: Recanalización extraluminal intencionada percutánea en pacientes con isquemia crítica crónica de las extremidades. Radiología 2004; 232: 499-507.
- Ferreira M, Lanziotti L, Monteiro M, et al: recanalización de la arteria femoral superficial con stents autoexpandibles de nitinol: resultados del seguimiento a largo plazo. Eur J Vasc Endovasc Surg 2007; 34: 702-708.
- Ansel GM, El ensayo del stent liberador de fármaco Zilver PTX muestra tasas superiores de TLR a 3 años en el tratamiento de la enfermedad femoropoplítea, EVToday 2012, www.EVToday.com.
- Duda SH, Bosiers M. Lammer J, et al: Stents liberadores de fármacos y de nitinol desnudo para el tratamiento de lesiones ateroscleróticas en la arteria femoral superficial: resultados a largo plazo del ensayo SIROCCO. J Vasc Interv Radiol 2005; 16: 331-338.
- Duda SH, Bosiers M, Lammer J, et al: Sirolimus-eluting versus bare nitinol stent for obstructive superficial femoral artery disease: the SIROCCO II trial. J Vasc Interv Radiol 2005; 16: 331-338.
- Feiring AJ, Wesolowski AA, Lade S: Angioplastia primaria con stent para el tratamiento de la isquemia crítica de las extremidades por debajo de la rodilla y la claudicación grave: resultados iniciales y a un año. J Am Coll Cardiol 2004 ; 44: 2307-2314.
- Scheinert D, Ulrich M, Scheinert S, et al: Comparación de stents liberadores de sirolimus frente a stents metálicos sin recubrimiento para el tratamiento de obstrucciones infrapoplíteas. EuroIntervention 2006.
- Kandzari DE, Kieszh RS, Aliie D, et al: Procedural and clinical outcomes with catheter-based plaque excision in critical limb ischemia. J Endovasc ther 2006; 13: 12-22.
- Zeller T, Sixt S, Schwarzwalder U, et al: Resultados a los dos años tras la aterectomía direccional de las arterias infrapoplíteas con el dispositivo SilverHawk. J Endovasc ther 2007; 14: 232-240.
- Alexandrescu V, Hubermont G, Philips Y, et al: Angioplastia primaria combinada subintimal y endoluminal para úlceras isquémicas de miembros inferiores en pacientes diabéticos: práctica de 5 años en un servicio multidisciplinar de pie diabético. Eur J Vasc Endovasc Surg 2009; 37: 448-456.
CARDIOVASC 2013; nº 1: 8-13