La enfermedad arterial periférica, como una de las causas más comunes de morbilidad y mortalidad, tiene ahora un carácter pandémico. Este desarrollo fomenta el progreso técnico y estimula la investigación farmacéutica. Por desgracia, en los últimos años no ha cambiado mucho la frecuencia de las amputaciones en los diabéticos. Sin embargo, el 85% de las amputaciones podrían evitarse. Es importante pensar precozmente en el síndrome del pie diabético, restablecer la perfusión y vigilar de cerca al paciente para detectar a tiempo las recidivas. Los DOAK han hecho que la terapia farmacológica y la profilaxis del tromboembolismo venoso sean más sencillas y seguras, pero también más caras. También existe la posibilidad de cateterizar un tromboembolismo venoso agudo.
La angiología es un tema muy dinámico que ha evolucionado mucho en los últimos años, afortunadamente, ya que 202 millones de personas en todo el mundo están afectadas por la enfermedad arterial periférica (EAP) [1]. Esto es casi cinco veces más que el número de pacientes seropositivos en todo el mundo. Otra novedad es que ya no hay diferencias en la prevalencia de la enfermedad arterial periférica en todo el mundo. Las fronteras nacionales, la renta y el nivel de vida ya no desempeñan ningún papel en términos de morbilidad.
La anamnesis, la medición del ITB y el oscilograma son los datos básicos mínimos necesarios para el diagnóstico de la enfermedad oclusiva arterial periférica. Sin embargo, es importante recordar que dos tercios de los pacientes con PAOD manifiesta no presentan síntomas. La medición rutinaria del ITB en la consulta del médico de cabecera, tan habitual como un ECG, es algo que venimos reclamando desde hace años. El objetivo no es reclutar el mayor número posible de pacientes para una terapia. Las personas que no presentan síntomas no suelen necesitar una terapia vascular específica. Una PAVK es una indicación clara de aterosclerosis manifiesta y tiene un significado similar a las alteraciones de la repolarización en el ECG, que indican isquemia miocárdica silente. El 50% de los pacientes con PAOD presentan una afectación coronaria significativa y el 43% una afectación cerebral importante [2]. No diagnosticar la PAOD significa desaprovechar un enfoque preventivo en estos pacientes.
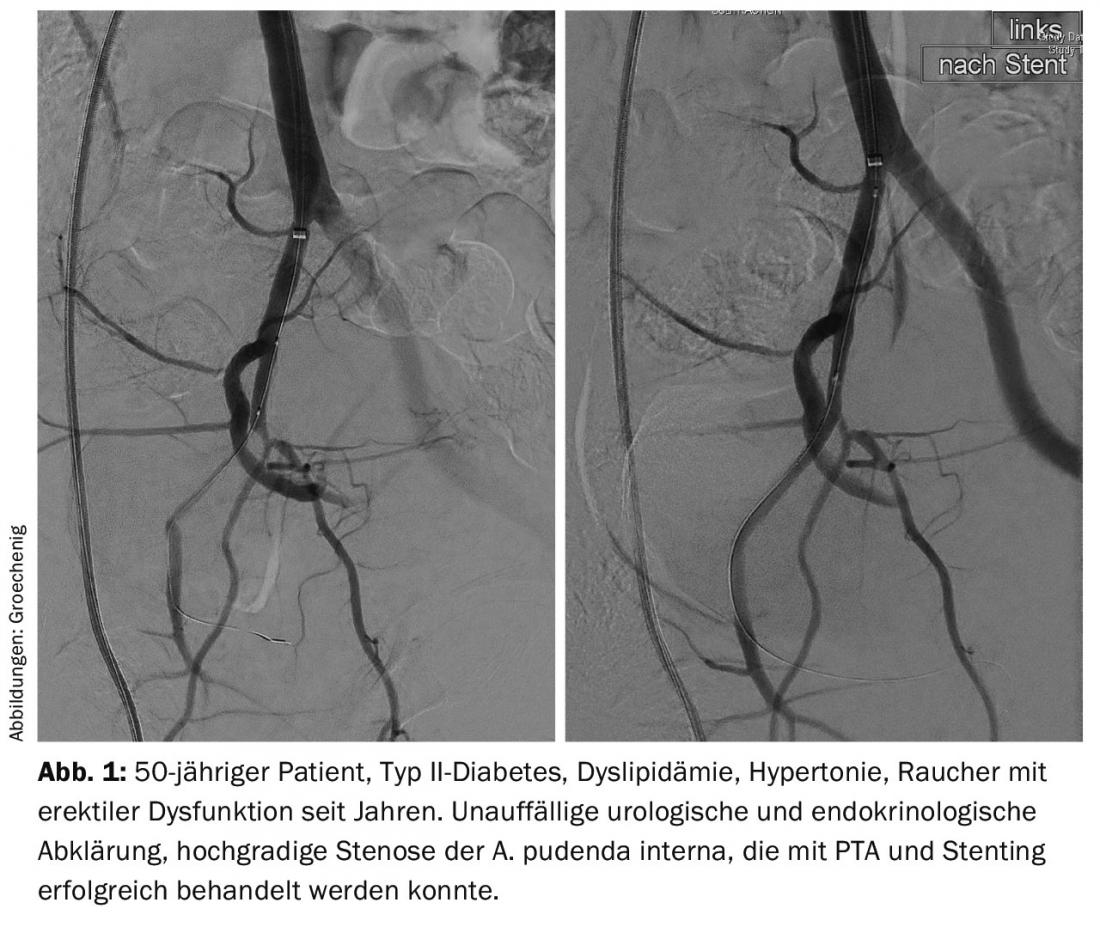
Disfunción eréctil: También me gustaría señalar un importante factor de riesgo que a menudo no se detecta. La disfunción eréctil afecta hasta al 50% de los hombres, dependiendo de su edad. Llama la atención la asociación significativa entre diabetes, hipertensión, tabaquismo, obesidad y dislipidemia, es decir, precisamente los factores de riesgo clásicos de la aterosclerosis. El 50% de los hombres con síndrome coronario agudo tienen disfunción eréctil, y en el 70% la disfunción eréctil es precursora del síndrome coronario agudo y precede al acontecimiento coronario en una media de tres años [3]. La disfunción eréctil es, por tanto, un biomarcador importante de la aterosclerosis al que hay que prestar mayor atención. Pero seamos sinceros, ¿quién pregunta por esto en la práctica durante una consulta?
Además del enfoque preventivo para evitar un evento cardiovascular, también existen opciones terapéuticas reales. En Aarau, hemos creado una hora de consulta para la disfunción eréctil junto con el departamento de urología y endocrinología desde enero de 2015. Si se han descartado trastornos urológicos, hormonales o de otro tipo, no es infrecuente encontrar una alteración del riego sanguíneo, que ahora puede tratarse mediante cateterismo (Fig. 1).
Detección precoz, profilaxis y diagnóstico
Por supuesto, la solución óptima serían los programas de detección precoz que permitan identificar a las personas con daños vasculares tempranos y aún reversibles y crear aquí un enfoque preventivo principalmente a través de cambios en el estilo de vida. Por desgracia, los estudios sobre la medición del grosor íntima-media, la “rigidez arterial”, la velocidad de la onda del pulso o la FMD de la arteria braquial, que tanto se alabaron hace unos años, ya no se consideran hoy con tanta euforia como en el momento de su publicación.
Es importante ser consciente de que la mayoría de los pacientes con PAOD mueren a causa de otras manifestaciones de la aterosclerosis, especialmente infartos de miocardio y accidentes cerebrovasculares. Y esto podría evitarse hoy en día con una terapia farmacológica moderna. La eficacia que puede tener, por ejemplo, la profilaxis secundaria intensificada queda demostrada en los estudios sobre la terapia de la estenosis carotídea asintomática, en los que la tasa de ictus pudo reducirse en un 1% con antiagregantes plaquetarios, inhibidores de la ECA y estatinas <y, por tanto, es considerablemente inferior a la de las intervenciones terapéuticas, independientemente de si se procede por cateterismo o quirúrgicamente [4].
Los médicos de cabecera tienen un papel crucial que desempeñar en la detección de lo que a menudo es una enfermedad asintomática, en la educación del paciente, en la promoción del cambio de estilo de vida y el cumplimiento de las normas y, lo que es más importante, en la evaluación del momento adecuado para confiar el paciente a un especialista.
La ecografía dúplex se ha desarrollado tanto en los últimos años, con equipos mucho más potentes, nuevas sondas y ecografía con contraste, que prácticamente ya no se realiza angiografía para el diagnóstico de la PAOD. En la gran mayoría de los casos, la planificación del tratamiento es posible con ayuda de la ecografía dúplex, y la angiografía intraarterial como diagnóstico básico se realiza entonces como parte de un procedimiento intervencionista, lo que ahorra un tiempo, unos costes y unos recursos considerables.
Terapia: preguntas abiertas y nuevos desarrollos
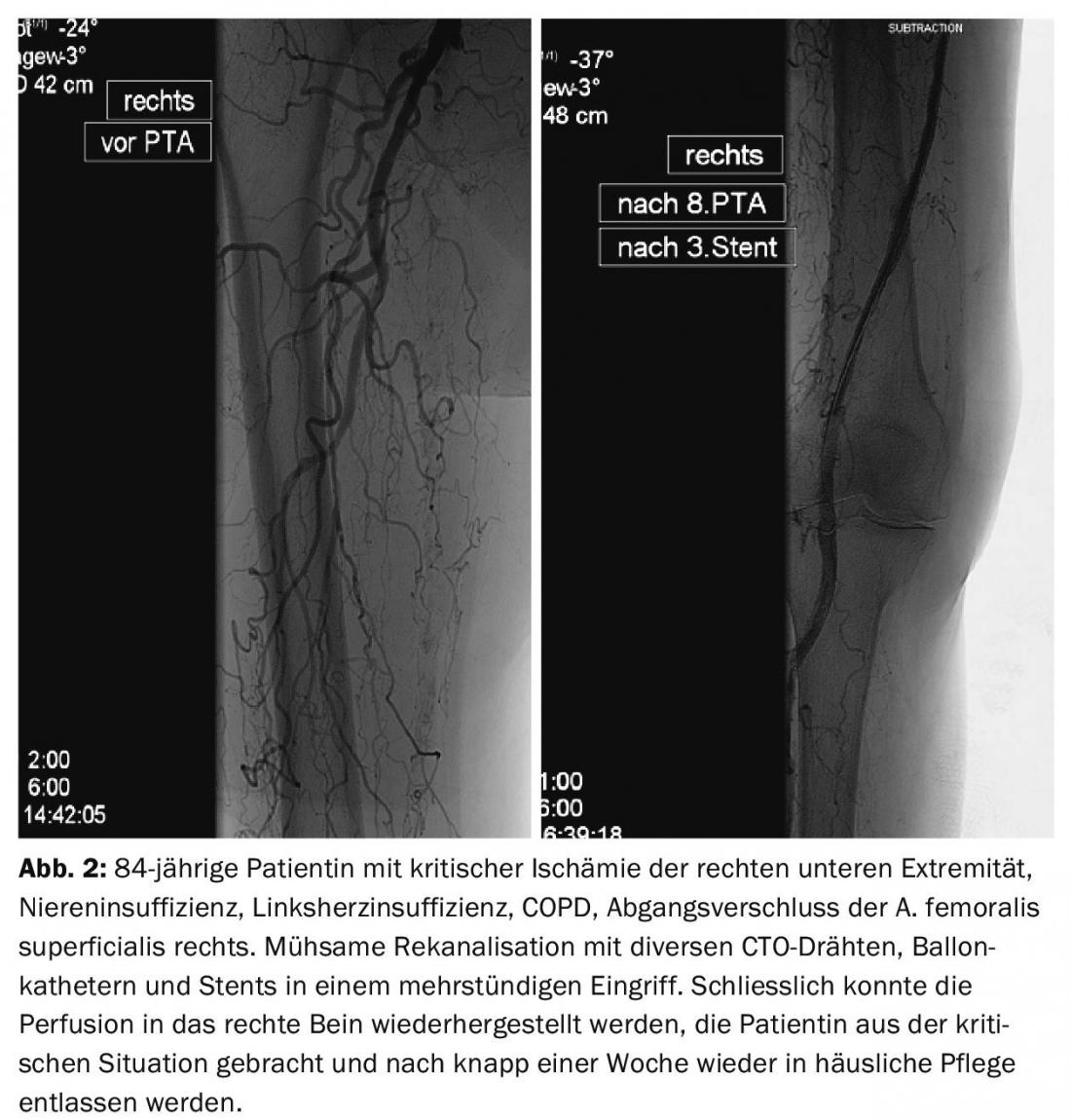
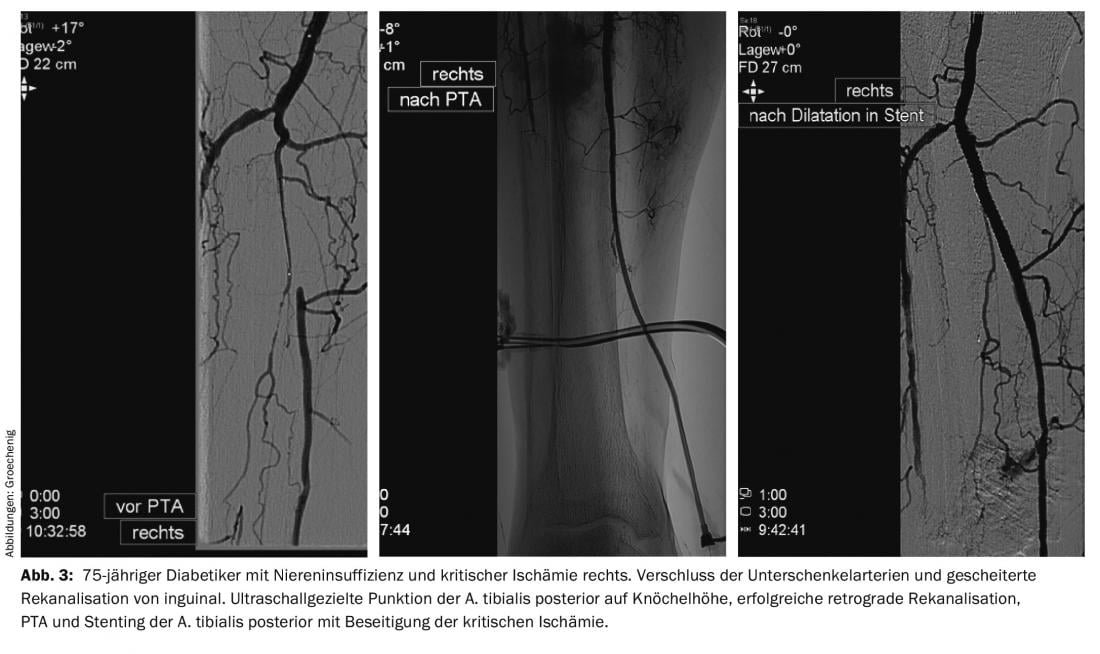
En términos de terapia, los procedimientos basados en catéteres son el tratamiento más importante para la PAOD en la actualidad. El desarrollo de alambres refinados, dispositivos de reentrada [5], catéteres de balón ultrafinos y deslizantes, dispositivos de aterectomía y catéteres de lisis y aspiración permite realizar procedimientos que hace unos años se consideraban imposibles (Figs. 2 y 3).
Como consecuencia, los procedimientos intervencionistas también se han vuelto mucho más exigentes y requieren mucho más tiempo y recursos, que no se reflejan en la actual estructura de remuneración o lo hacen de forma inadecuada. Esto conlleva una presión considerable sobre los costes de los hospitales con función de centro.
El problema actual no es tanto recanalizar las oclusiones de larga duración, sino mantenerlas abiertas durante más tiempo. Muchas preguntas siguen sin respuesta: “¿Inhibición plaquetaria con monoterapia o dual?”, “¿Anticoagulación?”, “En caso afirmativo, ¿con qué?”, etc. Prácticamente no existen grandes estudios aleatorizados similares a los de cardiología, por lo que tenemos que ceñirnos al modelo de cardiología, por desgracia no del todo transferible. Al fin y al cabo, hace unos años se publicó una opinión de expertos [6] que puede servir de guía. El éxito de la profilaxis de las recaídas siempre conlleva una mayor tendencia a sangrar, pero afortunadamente algo está ocurriendo también en este caso: el desarrollo de nuevos inhibidores plaquetarios está en camino. El primer principio activo aprobado por la FDA es el vorapaxar. Estas sustancias actúan específicamente en los lugares donde se necesita su efecto [7], es decir, donde las plaquetas se activan debido a una lesión intimal, éstas se bloquean selectivamente. La fibrina, importante en la hemostasia, no se ve afectada. Esto proporciona una mejor eficacia adicional con una mayor seguridad terapéutica.
Síndrome del pie diabético
Me encantaría contarle algo nuevo, sobre todo desde que la OMS lanzó hace diez años un programa con el objetivo de reducir en un 50% la frecuencia de amputaciones en diabéticos [8]. En todo el mundo se realiza una amputación diabética cada 30 segundos. Entre el 12 y el 25% de los diabéticos desarrollan el síndrome del pie diabético. Una úlcera en el pie de un diabético supone un riesgo 24 veces mayor de amputación. Cuando la OMS llevó a cabo una revisión de los objetivos diez años después del mencionado inicio del programa, tuvo que concluir que nada había cambiado. Y eso es muy triste, ¡porque el 85% de las amputaciones podrían evitarse!
En los diabéticos, existe una situación específica resultante de la interacción de muchos factores que se potencian y a menudo se subestiman. Los individuos afectados suelen presentar no sólo isquemia crítica aislada, sino también neuropatía, lesión por presión e infección. Además, el diagnóstico es más difícil: por un lado, los valores del ITB son falsamente elevados debido a la mediasclerosis. En segundo lugar, el pulso puede parecer palpable, pero en realidad es sólo un pulso de parada con la arteria ocluida proximalmente, o el paciente no muestra síntomas.
Los pacientes con síndrome del pie diabético deben acudir inmediatamente a un centro que disponga de todos los departamentos especializados las 24 horas del día. Más del 50% de los pacientes afectados presentan una enfermedad vascular arterial. El objetivo mínimo es abrir al menos un vaso; si es posible abrir varios, mejor. Sin embargo, el número de arterias reabiertas no influye en la tasa de preservación de la pierna [9]. La tasa de apertura a lo largo de 36 meses tampoco influye; a menudo son necesarias segundas intervenciones para mejorar la tasa de permeabilidad. [10]. Es importante pensar en ello pronto, restablecer agresivamente la perfusión por todos los medios y, a continuación, vigilar de cerca a la paciente para detectar a tiempo la recidiva y mejorar la tasa de apertura con una nueva intervención quirúrgica si es necesario.
Tromboembolismo venoso
En cuanto a la terapia farmacológica, los nuevos anticoagulantes directos (DOAK) han hecho que la terapia sea más sencilla y segura, pero también más cara. Los cuatro DOAc aprobados en Suiza (Tab. 1 ) difieren en sus indicaciones, dosis y restricciones de uso. Lo que todas tienen en común es que (todavía) no existe un antídoto y que no están aprobadas en casos de deterioro de la función renal. Esto último sólo porque no se ha investigado. Los pacientes con una función renal deteriorada simplemente no se incluyeron en los estudios.

No del todo nuevo, pero cada vez más en auge, es el enfoque de la cateterización del tromboembolismo venoso agudo. La lisis local debería reducir la carga de trombos y el riesgo de embolia pulmonar, desenmascarar cualquier obstrucción anatómica como el síndrome de May-Turner y, lo que es más importante, reducir la incidencia del síndrome postrombótico. Sin embargo, aún se están llevando a cabo grandes estudios multicéntricos, por lo que en la actualidad no puede hacerse ninguna recomendación definitiva.
Espero que con esta pequeña visión de conjunto le haya podido dar una idea de la evolución actual de un tema sumamente interesante y muy dinámico. Estaré encantada de responder personalmente a sus preguntas, sugerencias o críticas.
Literatura:
- Fowkes GR, et al: Comparación de las estimaciones globales de prevalencia y factores de riesgo de la arteriopatía periférica en 2000 y 2010: una revisión y un análisis sistemáticos. The Lancet 2013; 382: 1329-1340.
- Marsico F, et al: Prevalencia y gravedad de la arteriopatía coronaria y carotídea asintomática en pacientes con enfermedad arterial de las extremidades inferiores. Aterosclerosis 2013; 228: 386-389.
- Montorsi F, et al: Disfunción eréctil, prevalencia, momento de aparición y asociación con factores de riesgo en 300 pacientes consecutivos con dolor torácico agudo y enfermedad arterial coronaria documentada angiográficamente. Eur Urol 2003, 44; 360-365.
- Spence JD, Hackam DG: Tratar las arterias en lugar de los factores de riesgo. Un cambio de paradigma en la gestión de la aterosclerosis. Ictus 2010; 41: 1193-1199.
- Langhoff R, et al: Revascularziation successful of chronic total occlusion of lower extremity arteries: a wire only and bail out use of re-entry device approach. J Cardiovasc Surg (Turín) 2013 Oct; 54(5): 553-559.
- Jäger KA, et al.: Consenso suizo sobre la terapia con inhibidores de la función plaquetaria en angiología. Schweiz Med Forum 2009; 9(39): 690-693.
- Morrow DA, et al: Vorapaxar en la prevención secundaria de eventos aterotrombóticos. N Engl J Med 2012; 366: 1404-1413.
- Boulton AJ, et al: La carga global de la enfermedad del pie diabético. Lancet 2005; 366: 1719- 1724.
- Iida O, et al: Importancia del concepto de angiosoma para la terapia endovascular en pacientes con isquemia crítica de las extremidades. Catheter Cardiovasc Interv 2010; 75(6): 830-836.
- Romiti M, et al: Metaanálisis de la angioplastia infrapoplítea para la isquemia crítica crónica de las extremidades. J Vasc Surg 2008 mayo; 47(5): 975-981.
PRÁCTICA GP 2015; 10(11): 8-12











