A pesar del creciente número de aneurismas cerebrales tratados por vía endovascular, muchos casos requieren experiencia quirúrgica debido a su anatomía, forma y configuración. En los últimos 20 años, médicos e ingenieros han trabajado sin descanso para mejorar la terapia quirúrgica y endovascular. Una revisión de las técnicas modernas de tratamiento quirúrgico y endovascular del aneurisma.
A pesar del creciente número de aneurismas cerebrales tratados por vía endovascular, muchos casos requieren experiencia quirúrgica debido a su anatomía, forma y configuración. Desde la introducción del microscopio quirúrgico y los clips fenestrados en la década de 1960 [1], se han realizado grandes esfuerzos para mejorar el acceso quirúrgico, el diseño de los clips y los procedimientos operativos, como en la cirugía de bypass. Además, las nuevas técnicas de imagen intraoperatoria han mejorado la seguridad de los procedimientos quirúrgicos. Desde la década de 1990, los coils de platino selectivamente desmontables han revolucionado el tratamiento de los aneurismas cerebrales en el campo del tratamiento endovascular [2]. Poco después, la introducción de los balones de remodelación permitió aumentar la densidad de empaquetamiento de los coils intraaneurismales y cerrar temporalmente un vaso roto por vía endovascular [3]. Una década más tarde, se introdujeron las endoprótesis en la terapia endovascular, haciendo posible por primera vez el tratamiento de aneurismas de base amplia [4]. Antes, estos aneurismas sólo podían tratarse quirúrgicamente. En los últimos 20 años, médicos e ingenieros han trabajado sin descanso para mejorar la terapia quirúrgica y endovascular. En este artículo describimos las técnicas modernas de tratamiento quirúrgico y endovascular del aneurisma.
Técnicas quirúrgicas
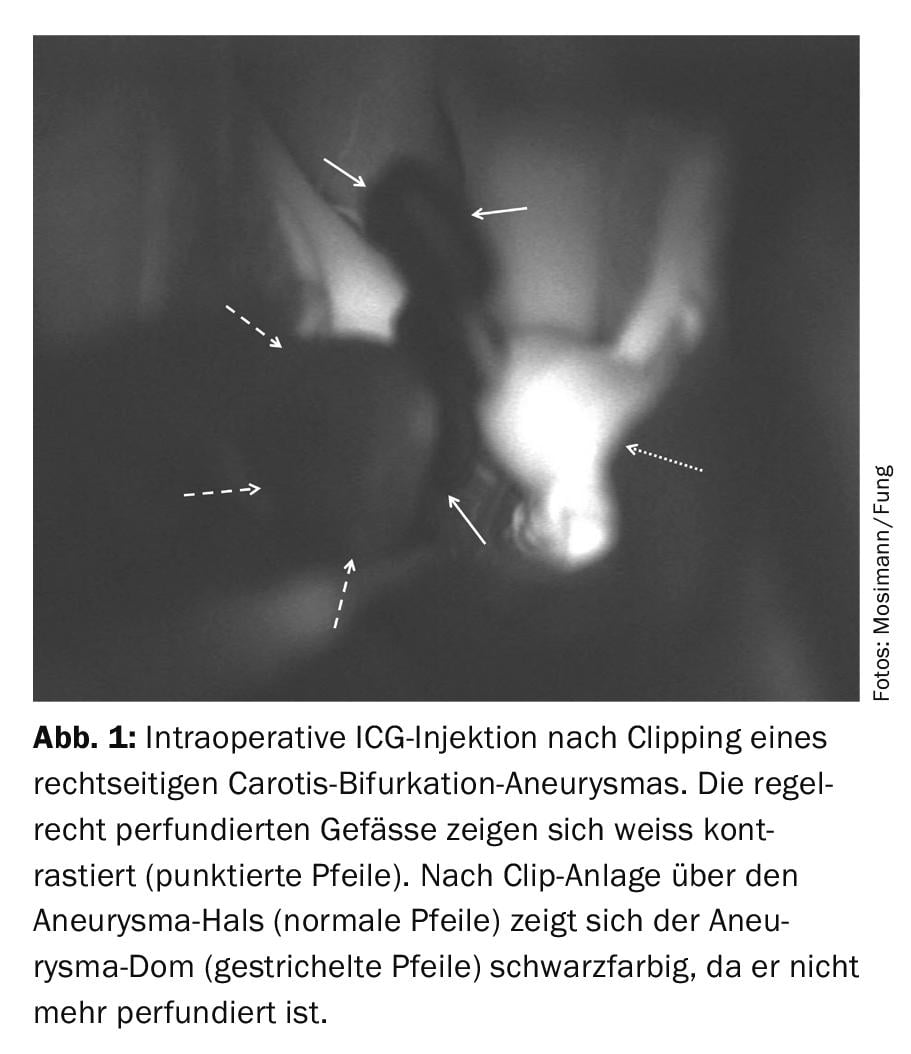
Minimizar la invasividad de la terapia quirúrgica es el objetivo de la neurocirugía moderna. En pacientes seleccionados, la cirugía endoscópica con apertura mínima de la bóveda craneal es posible a pesar del espacio quirúrgico limitado y permite una recuperación postoperatoria más rápida y también mejores resultados cosméticos [5]. Minimizar estas intervenciones es posible en parte gracias a los modernos sistemas de navegación. También se ha perfeccionado la técnica de clipaje de los aneurismas, así como el diseño de los propios clips. Los nuevos clips de aneurisma de titanio garantizan una gran fuerza de cierre y apenas provocan artefactos en la resonancia magnética, lo que mejora significativamente las posibilidades de seguimiento radiológico no invasivo [6]. Nuevos avances en el campo de las pinzas no ferromagnéticas y los algoritmos de imagen podrían eliminar por completo el problema de los artefactos en el futuro. La cirugía vascular reconstructiva de aneurismas complejos, en la que se utilizan múltiples y diferentes tipos de clips para aneurismas, forma parte de los centros vasculares modernos [7,8]. Además, las mejoras en la cirugía de derivación han ampliado las opciones de tratamiento quirúrgico de los aneurismas grandes y gigantes (>25 mm) [9]. La imagen intraoperatoria es otro campo en el que se han producido avances recientes, especialmente para evaluar la permeabilidad de los vasos de alimentación y drenaje o las perforantes durante el clipaje o para evaluar el cierre completo del aneurisma. El verde de indocianina (ICG) y la fluorescina (Fl) son trazadores intravenosos que permiten al cirujano visualizar los vasos y las patologías vasculares durante la cirugía [10–12]. Tras la inyección de los trazadores, los vasos se visualizan mediante luz polarizada con videoangiografía integrada en el microscopio (Fig. 1). Otro componente de las intervenciones neuroquirúrgicas modernas es la neuromonitorización. Aquí, la función del cerebro se monitoriza electrofisiológicamente. La hipoperfusión cerebral durante la cirugía neurovascular puede detectarse y corregirse [13]. Todos estos métodos y avances fomentan la seguridad del paciente y contribuyen conjuntamente a un tratamiento definitivo y a largo plazo del aneurisma.
Técnicas endovasculares
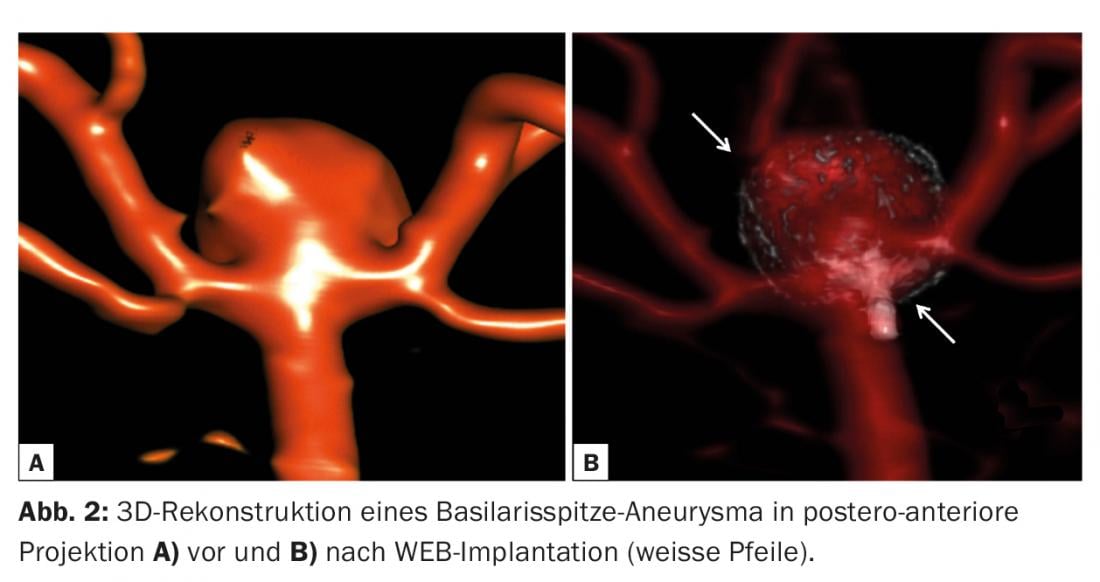
Implantes intrasaculares: Las espirales de platino estándar vienen en diferentes formas y tamaños y son actualmente el patrón oro para el tratamiento de los aneurismas cerebrales. La incorporación de hidrogel a la estructura metálica de las espirales permite una mayor densidad de empaquetamiento de las espirales al crear un hinchamiento tras su implantación en el aneurisma. La eficacia a largo plazo de los hidrocoils sobre los coils de platino estándar en términos de tasas de recurrencia y retratamiento es controvertida [14]. Recientemente se han introducido espirales en forma de ala, los espirales Medina, con el objetivo de evitar la compactación del espiral y la reaparición del aneurisma [15], añadiendo material extra al cuello del aneurisma para impedir que la sangre fluya hacia el interior del aneurisma. También en este caso está por demostrar la superioridad sobre las bobinas estándar. El dispositivo WEB es el último dispositivo intrasacular probado en grandes registros clínicos [16]. Consiste en una jaula de nitinol formada por mallas estrechas autoexpandibles que favorece la trombosis intrasacular, lo que provoca la interrupción del flujo hacia el aneurisma (Fig. 2) . Dependiendo de la anatomía, este dispositivo debe utilizarse para tratar aneurismas grandes y de base ancha de las bifurcaciones y arterias terminales (bifurcación media o carótida, aneurisma de la punta basilar). La mayoría de todos los aneurismas de base ancha requieren una o varias endoprótesis para mantener los coils en el saco del aneurisma y evitar la recanalización. Dado que la implantación de la WEB no deja estructuras metálicas significativas en el vaso portador del aneurisma, no es necesaria la inhibición dual de la agregación plaquetaria a largo plazo.
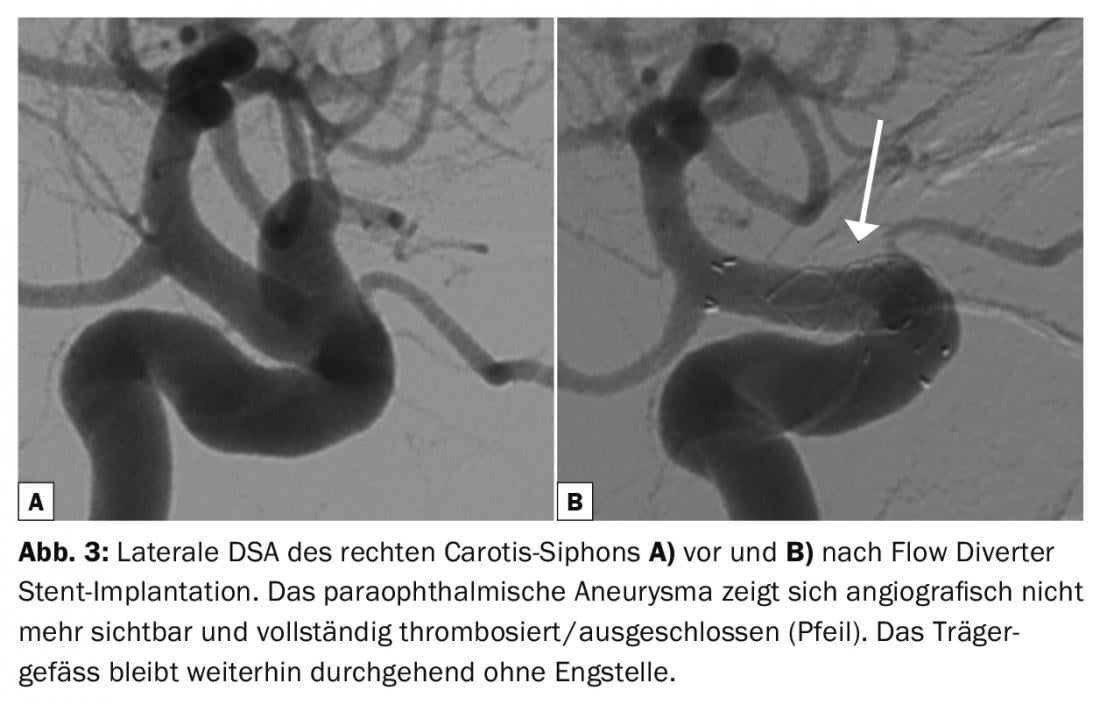
Implantes extrasaculares: La introducción de endoprótesis de bajo perfil, flexibles y autoexpandibles que pueden implantarse a través de microcatéteres o balones de doble luz suponen un gran avance en el tratamiento de los aneurismas distales o complejos [17]. La última generación de endoprótesis firmemente trenzadas, denominadas desviadores de flujo, redirigen el flujo sanguíneo para inducir la trombosis del aneurisma sin llenar el saco aneurismático de implantes (Fig. 3). A veces se recomienda el espiralado adicional de los aneurismas gigantes para descartar la rotura retardada [18]. Actualmente se están evaluando nuevos dispositivos de puenteo del cuello que protegen el vaso portador del aneurisma y el vaso eferente y preservan el flujo sanguíneo durante el espiralado de aneurismas de bifurcación de base ancha (Comaneci, Pulse Rider, eCLIP, pCONus) [19–22]. El PCANvas [23] es un dispositivo experimental similar al pCONus que contiene una membrana adicional para aumentar la interrupción del flujo. Actualmente se están realizando exámenes clínicos.
Intervenciones híbridas
Algunos quirófanos ofrecen instalaciones y materiales para procedimientos quirúrgicos y endovasculares combinados que permiten la cooperación directa de ambas disciplinas neurovasculares.
Las intervenciones híbridas no sólo repercuten en la gestión quirúrgica, sino que también pueden contribuir a aumentar la rentabilidad.
Limitaciones
A pesar de los continuos avances médicos, el tratamiento de algunos aneurismas supone un gran reto, a veces incluso una imposibilidad, independientemente de la técnica que se elija. En concreto, los aneurismas gigantes fusiformes de la arteria basilar tienen una evolución espontánea muy mala con una mortalidad y morbilidad elevadas debido a su crecimiento difícil de controlar. Esto se debe a las hemorragias, al efecto de ocupación del espacio y a los golpes repetidos del tronco cerebral [24]. Se han probado muchas estrategias endovasculares y microquirúrgicas, algunas con éxito, pero todas implican un alto riesgo de tratamiento.
Conclusión
Durante las dos últimas décadas, se han desarrollado muchas técnicas quirúrgicas y endovasculares innovadoras. Aunque los nuevos avances endovasculares están en el punto de mira, un número relevante de aneurismas requieren una terapia quirúrgica altamente especializada. Las reuniones interdisciplinarias son la piedra angular de una atención óptima al paciente, independientemente del método de tratamiento que se esté considerando.
Mensajes para llevarse a casa
- Los nuevos clips de aneurisma de titanio garantizan una gran fuerza de cierre y apenas provocan artefactos en la resonancia magnética.
- La cirugía vascular reconstructiva de aneurismas complejos, en la que se utilizan múltiples y diferentes tipos de clips para aneurismas, forma parte de los centros vasculares modernos.
- El dispositivo WEB es el último dispositivo intrasacular. Su jaula de nitinol de malla tensa autoexpandible favorece la trombosis intrasacular.
- Las endoprótesis flexibles y autoexpandibles suponen un gran avance en el tratamiento de los aneurismas distales o complejos. Los llamados desviadores de flujo redirigen el flujo sanguíneo para provocar la trombosis del aneurisma.
Literatura:
- Zada G, et al: Neurosurg Focus 2009; 26: E7.
- Guglielmi G, et al: J Neurosurg 1991; 75: 8-14.
- Moret J, et al: Interv Neuroradiol 1997; 3: 21-35.
- Lanzino G, et al: J Neurosurg 1999; 91: 538-46.
- Hopf NJ, et al: Neurocirugía mínimamente invasiva 2009; 52: 126-31.
- Horiuchi T, et al: Neurosurg Rev 2013; 36: 133-7.
- Acciarri N, et al: J Neurosurg Sci 2016; 60: 83-94.
- Yang I, et al: Neurocirugía 2008; 62: ONS371-8; discusión 8-9.
- Tayebi Meybodi A, et al: J Neurosurg 2016; 4: 1-17
- Raabe A et al: Neurocirugía 2003; 52(1): 132-9; discusión 139.
- Raabe A et al: J Neurosurg 2005; 103(6): 982-9.
- Lane B, et al: J Neurosurg 2015; 122: 618-26.
- Staarmann B, et al: World Neurosurg 2017; 100: 522-30.
- Broeders JA, et al: J Neurointerv Surg 2016; 8: 898-908.
- Sourour NA, et al: Neurocirugía 2017 (epub, antes de impresión).
- Pierot L, et al: AJNR Am J Neuroradiol 2017; 38: 1151-5.
- Akmangit I, et al: AJNR Am J Neuroradiol 2015; 36: 323-9.
- Rouchaud A, et al: Neurorradiología 2016; 58: 171-7.
- Fischer S, et al: J Neurointerv Surg 2016; 0: 1-5.
- Spiotta AM, et al: J Neurointerv Surg 2016; 8: 186-9.
- Chiu AH, et al: J NeuroSurg 2017; 17: 1-8.
- Pérez MA, et al: J Neurointerv Surg 2017; 9: 39-44.
- Pérez MA, et al: J Neurointerv Surg 2016; 8: 1197-201.
- Saliou G, et al: Ictus 2015; 46: 948-53.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2017; 15(5): 8-10.