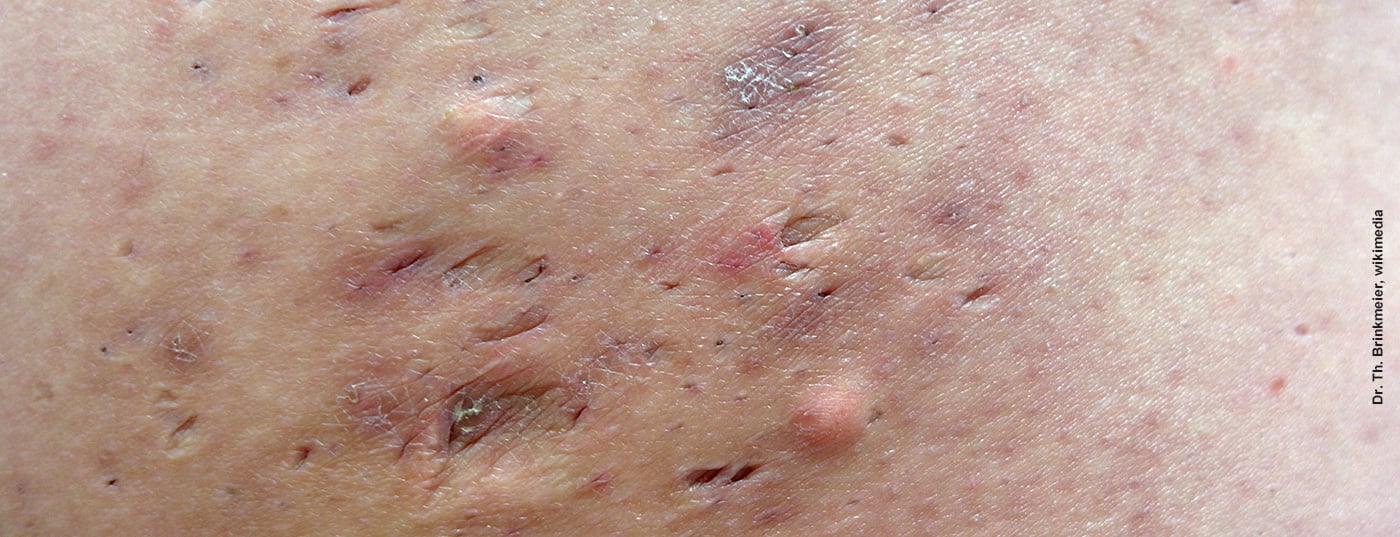
Los pacientes afectados por acné inverso suelen tener un alto nivel de sufrimiento debido a los dolorosos abscesos y fístulas. Además del deterioro de la calidad de vida, el resultado puede ser la incapacidad laboral y el retraimiento social. El acné inverso no tiene cura, pero existen varias opciones de tratamiento para controlar los síntomas. Para evaluar el curso de la terapia, han cobrado importancia los “resultados comunicados por los pacientes”, además de los instrumentos para la medición objetiva de la gravedad.
En comparación con otras enfermedades dermatológicas, el acné inverso (también llamado “hidradenitis supurativa”) es una de las enfermedades más gravosas de todas [1]. Esta enfermedad inflamatoria crónica y recurrente de la piel se manifiesta en forma de abscesos repetidos, especialmente en las axilas, el pubis y las ingles, pero también en otros pliegues cutáneos. Las colecciones de pus van acompañadas de tejido inflamado, enrojecido y son muy dolorosas [2]. La enfermedad suele aparecer en los primeros años de la edad adulta [3]. Un trastorno de cornificación de las glándulas sebáceas en las raíces del pelo desempeña un papel importante en la patogénesis [4]. Esto da lugar a una hiperqueratosis, que conduce a la oclusión del canal excretor, y posteriormente se inflaman la glándula sebácea y la raíz del pelo. Las bacterias invasoras se multiplican, el pus se acumula y se desarrolla un absceso. Las glándulas sudoríparas vecinas también pueden verse afectadas. A partir de un absceso, puede desarrollarse una fístula en la que se forma una conexión patológica con la superficie de la piel. La secreción fluye entonces a través de este conducto, lo que puede provocar supuración y un olor desagradable. A menudo se forman cicatrices en las zonas afectadas de la piel.
Herramientas de clasificación de la gravedad más antiguas y más recientes
La evaluación objetiva de la gravedad es un requisito previo para determinar la estrategia de tratamiento adecuada. La clasificación de Hurley es la metodología más antigua y la más utilizada. Se trata de una clasificación estática en estadios: estadio I (abscesos únicos sin formación de fístulas), estadio II (abscesos recurrentes con formación de fístulas y cordones cicatriciales) y estadio III (afectación difusa con abscesos, conductos fistulosos y cicatrices) [5]. La evaluación de Sartorius modificada proporciona una evaluación dinámica de la gravedad de la enfermedad [6]. La puntuación Sartorius registra el número de nódulos inflamatorios, abscesos, fístulas y zonas afectadas y asigna puntos. Tanto la clasificación de Hurley como la puntuación de Sartorius requieren relativamente mucho tiempo y sólo son adecuadas hasta cierto punto para la práctica diaria. En un proceso de consenso de los miembros de la Fundación Europea de Hidradenitis Supurativa (EHSF), se desarrolló hace unos años otra puntuación, el Sistema Internacional de Puntuación de la Gravedad de la Hidradenitis Supurativa (IHS4) [7]. La puntuación IHS4 permite una clasificación dinámica e individual de la enfermedad. Todas las lesiones inflamadas se puntúan y se suman, contando un nódulo inflamado como simple, un absceso como doble y una fístula drenante como cuádruple. La suma de las lesiones evaluadas individualmente da lugar a una clasificación en tres grados de gravedad (leve, moderada, grave) [7]. La evaluación global del médico (PGA) también se utiliza con frecuencia en los ensayos clínicos [8,9].
El acné inverso es complicado y multiforme, pero tratable
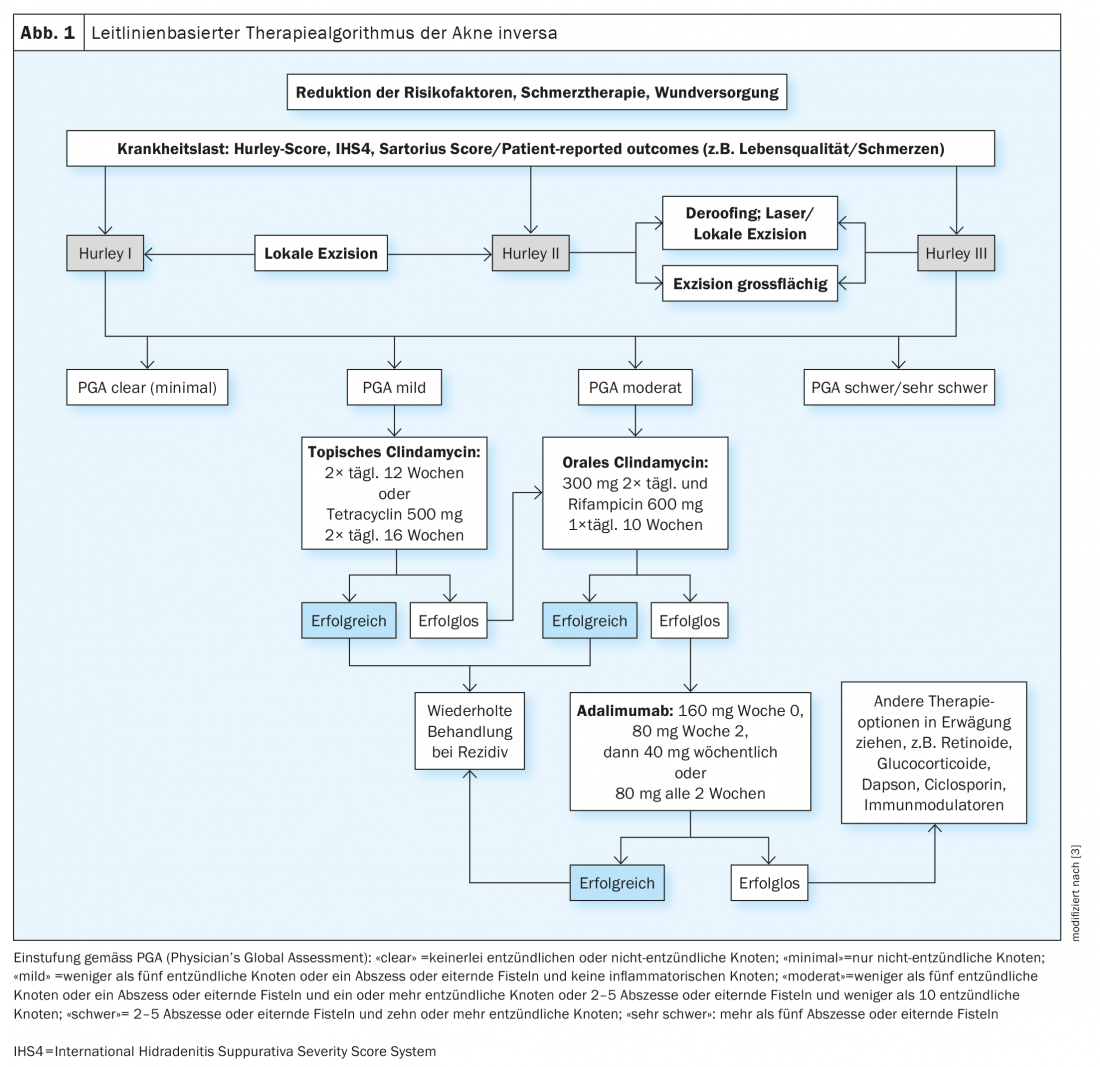
Basándose en las directrices europeas, Gulliver et al. desarrolló un algoritmo de tratamiento. Esto se basa en las recomendaciones de tratamiento contenidas en las directrices, que se evaluaron mediante el método GRADE (Grading of Recommendations Assessment and Evaluation) (Fig. 1) [3,8,10]. A menudo se combinan diversas medidas para controlar el acné inverso [2]. Para las formas leves o moderadas de la enfermedad, puede resultar eficaz la fisioterapia con una combinación específica de luz (luz pulsada intensa, IPL) y radiofrecuencia. La rehabilitación quirúrgica sigue considerándose la norma de oro, especialmente para las formas localizadas de la enfermedad. Sin embargo, los pacientes a menudo tienen que soportar semanas o meses de inactividad hasta que la herida haya cicatrizado. Además, pueden producirse recaídas o la aparición de abscesos en otras localizaciones. En cuanto a las opciones de tratamiento farmacológico, los antibióticos son indispensables para desbaratar las infecciones. Sin embargo, los antibióticos no son adecuados para una terapia a largo plazo por el riesgo de efectos secundarios y porque pueden favorecer el desarrollo de resistencias. El anticuerpo monoclonal IgG1 adalimumab es actualmente el único biológico aprobado para el tratamiento del acné inverso de moderado a grave. Para los pacientes adultos que no responden o no pueden tolerar los antibióticos sistémicos, se recomienda el adalimumab como tratamiento de primera línea [11]. El adalimumab debe administrarse a una dosis de 160 mg en la semana 0, 80 mg en la semana 2 y 40 mg por semana a partir de la semana 4. Si no se consigue una respuesta al tratamiento después de 16 semanas, hay que reconsiderar la continuación del tratamiento.
Medición de la progresión, incluida la evaluación subjetiva del paciente
La directriz enumera los objetivos del tratamiento como la mejora de la enfermedad en un nivel de gravedad según la clasificación de Hurley y/o la mejora de la puntuación de Sartorius o del índice de calidad de vida en dermatología (DLQI) en un 25% en un plazo de 12 semanas. [12]. El registro de la valoración subjetiva de los pacientes sobre los objetivos de la terapia y los beneficios del tratamiento mediante medidas de resultados comunicados por los pacientes (PROM) está desempeñando un papel cada vez más importante [13]. Las PROM registradas sistemáticamente, combinadas con información basada en pruebas, pueden ayudar a alinear la atención médica con las necesidades, valores y preferencias de los pacientes [14]. El uso de PROM antes, durante y/o después del tratamiento muestra cambios a nivel individual del paciente, como un mejor funcionamiento físico o una mayor calidad de vida [15].
El Grupo de Trabajo sobre Calidad de Vida y Resultados Orientados al Paciente de la Academia Europea de Dermatología y Venereología sugiere el uso del Índice Dermatológico de Calidad de Vida (DLQI) para pacientes con acné inverso, entre otros, pero también aboga por el uso y el desarrollo posterior de otras PROM validadas específicas para el acné inverso [1].
Evaluación de la calidad de vida específica del acné inverso
En los últimos años, se han realizado diversos esfuerzos para desarrollar medidas de resultados comunicadas por los pacientes que reflejen los cambios en la calidad de vida específicos del acné inverso . Thorlacius et al. han publicado estudios piloto al respecto en 2019 y Kirby et al. publicó una puntuación HiSQoL de 17 ítems (The Hidradenitis Suppurativa Quality of Life-Score) en 2020 [16]. Se trata de un cuestionario que contiene ítems más generales relacionados con la piel, así como ítems específicos del acné inverso, como la secreción y el olor [1]. En los análisis de validez convergente, se encontró una alta correlación entre el HiSQoL y el DLQI [17]. El HiSQoL se desarrolló principalmente para su uso en ensayos clínicos, pero existen planes para desarrollar una versión reducida del cuestionario para su uso en la práctica clínica diaria, tal y como se describe en la publicación de 2020 de Kirby et al. [16].
Inicio precoz frente a tardío de la enfermedad
El acné inverso suele aparecer en los primeros años de la edad adulta, pero también puede empezar más tarde. Recientemente, se ha propuesto un umbral de 28 años para distinguir entre pacientes con inicio precoz y tardío. Con el fin de comparar la calidad de vida y la angustia psicológica de las personas con acné de aparición precoz frente a las de aparición tardía, se examinó a 467 pacientes mayores de 16 años con acné inverso diagnosticado en un estudio transversal [19]. Los pacientes se clasificaron en “aparición temprana” (<28 años) y “aparición tardía” (≥ 28 años). La edad media en el momento del diagnóstico era de 21,6 años. El 22,0% de los pacientes con inicio tardío refirieron una peor calidad de vida psicosocial y una mayor angustia que los de inicio precoz. No se encontraron diferencias entre los dos grupos en cuanto a la gravedad clínica. Según los análisis multivariantes, los siguientes factores se asociaron significativamente a un inicio más tardío: mayor número de fístulas, mayor IMC, condición de ex fumador, ausencia de manifestaciones en las axilas, ausencia de manifestaciones en la región mamaria, presencia de psoriasis y puntuaciones más altas en la escala psicosocial del Skindex-17. En resumen, los resultados de este estudio indican que el impacto psicosocial es mayor en las pacientes con un inicio tardío de la enfermedad.
Literatura:
- Zouboulis CC, Chernyshov PV: Hidradenitis supurativa específica, medidas de resultado comunicadas por el paciente. J Eur Acad Dermatol Venereol 2021; 35(7): 1420-1421.
- “Acné inverso – prolongado, pero tratable”, 05/2019, www.bvdd.de/aktuelles-presse, (última consulta 22.09.2022)
- Gulliver W, et al: Evidence-based approach to the treatment of hidradenitis suppurativa/acne inversa, based on the European guidelines for hidradenitis suppurativa. Rev Endocr Metab Disord 2016; 17(3): 343-351.
- Lowe MM, et al: Inmunopatogenia de la hidradenitis supurativa y respuesta a la terapia anti-TNF-α. JCI Insight 2020; 5(19): e139932.
- Hurley HJ: Hiperhidrosis axilar, bromhidrosis apocrina, hidradenitis supurativa y pénfigo benigno familiar. Abordaje quirúrgico. En: Cirugía dermatológica. Principios y práctica (Roenigk RK, Roenigk HH Jr, eds)2ª edn. Nueva York, 1996: 623-645.
- Sartorius K, et al: Puntuación objetiva de la hidradenitis supurativa que refleja el papel del tabaquismo y la obesidad. Br J Dermatol 2009; 161: 831-839.
- Zouboulis CC, et al; Grupo de investigadores de la Fundación Europea de Hidradenitis Supurativa. Desarrollo y validación del Sistema Internacional de Puntuación de la Gravedad de la Hidradenitis Supurativa (IHS4), un novedoso sistema de puntuación dinámico para evaluar la gravedad de la HS. Br J Dermatol 2017; 177(5): 1401-1409.
- Zouboulis CC, et al: Directriz europea S1 para el tratamiento de la hidradenitis supurativa/acné inverso. J Eur Acad Dermatol Venereol 2015; 29(4): 619-644.
- Kimball AB, et al: Adalimumab para el tratamiento de la hidradenitis supurativa de moderada a grave: un ensayo aleatorizado paralelo. Ann Intern Med 2012; 157: 846-855.
- Guyatt G, et al: GRADE: un consenso emergente sobre la calificación de la calidad de la evidencia y la fuerza de las recomendaciones. BMJ abril 2008; 336:924.
- Compendio suizo de medicamentos, https://compendium.ch, (última consulta: 22.09.2022)
- Zouboulis CC, et al: Therapy of hidradenitis suppurativa/acne inversa, registro AWMF número 013-012, www.awmf.org, (última consulta: 22.09.2022).
- Kirsten N, et al: HS-PBI: Cuestionario específico de la enfermedad para evaluar los objetivos y beneficios del tratamiento definido por el paciente para el acné inverso. JDDG 2018; 16 (IssueS1), 2-30.
- Hostettler S, Kraft E, Bosshard C: Medidas de los resultados comunicados por los pacientes: La perspectiva del paciente cuenta. Schweiz Ärzteztg 2018; 99(40): 1348-1352.
- Ovretveit J, et al: Utilización de la medición de los resultados comunicados por los pacientes para mejorar la atención al paciente. Int J Qual Health Care 2017; 29(6): 874-879.
- Kirby JS, et al: La puntuación de la calidad de vida de la hidradenitis supurativa (HiSQOL): desarrollo y validación de una medida para ensayos clínicos. Br J Dermatol 2020; 183(2): 340-348.
- Kursawe Larsen C, et al.: Validez convergente del sufrimiento y la calidad de vida medidos por la Hidradenitis Supurativa Calidad de Vida. J Eur Acad Dermatol Venereol 2021; 35: 1577-1581.
- Tzellos T, Zouboulis CC: ¿Qué comorbilidades de la hidradenitis supurativa debo tener en cuenta? Exp Dermatol 2022; 31 (Suppl 1): 29-32.
- ampogna F, et al.: Calidad de vida en pacientes con hidradenitis supurativa de aparición temprana y tardía. Arch Dermatol Res 2022 ago 23. doi: 10.1007/s00403-022-02374-8.
- Thorlacius L, et al: Desarrollo de HiSQOL: un instrumento de calidad de vida específico para la hidradenitis supurativa. Disord de apéndices cutáneos 2019; 5(4): 221-229.
PRÁCTICA DERMATOLÓGICA 2022; 32(5): 35-38