La migraña es la enfermedad neurológica más común y afecta gravemente a la calidad de vida de los afectados. Para evitar la cronificación, las medidas profilácticas son cada vez más importantes en la terapia de la migraña. El principio de los nuevos anticuerpos contra el péptido relacionado con el gen de la calcitonina (CGRP) es empezar donde empieza el dolor.
El trastorno primario de cefalea, caracterizado por ataques de cefalea pulsátil y pulsátil de moderados a intensos, unilaterales, que duran de 4 a 72 horas y suelen ir asociados a síntomas vegetativos, es un trastorno neurológico grave. Sin embargo, a menudo sigue estando infradiagnosticada, como advirtió el Prof. Messoud Ashina, MD, Copenhague, en un simposio satélite iniciado por TEVA en el V Congreso de la Academia Europea de Neurología (EAN). Sin embargo, los síntomas como los ataques de dolor de cabeza, las náuseas, la sensibilidad a la luz y al ruido suponen una pesada carga para los afectados y a menudo provocan importantes impedimentos en la vida diaria. Si los síntomas se producen al menos 15 días al mes, de los cuales cumplen los criterios diagnósticos de la migraña al menos ocho días, la migraña es crónica. Para prevenir este proceso, los pacientes deben recibir una profilaxis adecuada además de una terapia aguda eficaz.
Hasta ahora, los principales fármacos disponibles para el tratamiento preventivo han sido los betabloqueantes, los bloqueantes de los canales del calcio y los anticonvulsivos. Sin embargo, como no se desarrollaron específicamente para la profilaxis de la migraña, conllevan un amplio espectro de efectos secundarios. Por ello, muchos pacientes interrumpen la profilaxis oral al cabo de poco tiempo. En consecuencia, se llevó a cabo una intensa investigación sobre sustancias nuevas, específicas, eficaces y bien toleradas. Un papel clave en el desarrollo de los ataques de migraña lo desempeña el péptido relacionado con el gen de la calcitonina (CGRP), que induce la vasodilatación y aumenta el flujo sanguíneo cerebral, informó el Prof. Anthony Dickenson, MD, Londres. Durante un ataque, los niveles de CGRP se elevan en el cerebro y las meninges. En este contexto se desarrollaron los anticuerpos contra el CGRP, que ahora se consideran un posible nuevo hito en la profilaxis de la migraña gracias a los datos positivos de los estudios.
La gestión de la migraña bajo control
Con fremanezumab, erenumab y galcanezumab, son tres los anticuerpos que representan la nueva opción terapéutica. Mientras que el erenumab bloquea el receptor de CGRP, el fremanezumab y el galcanezumab se unen directamente al neuropéptido. En los ensayos de fase III, el fremanezumab ha demostrado un inicio de acción notablemente precoz tanto en la migraña episódica como en la crónica. Ya en la cuarta semana se observó una diferencia significativa en comparación con el placebo. Los pacientes con migraña episódica fueron tratados con fremanezumab inyectable o placebo una o tres veces a intervalos de cuatro semanas durante los tres meses que duró el estudio. En los grupos verum, el número medio de días mensuales de cefalea disminuyó significativamente más con 2,9 días (inyección subcutánea al trimestre) y 3,0 días (inyección subcutánea mensual), respectivamente, que con placebo con 1,6 días. En el estudio sobre migraña crónica, el número de días mensuales con migraña disminuyó una media de 4,3 y 4,6 en el grupo de verum (placebo: -2,5 días). La proporción de pacientes con una reducción de al menos el 50% de los días de migraña mensuales también fue significativamente mayor con fremanezumab (Fig. 1) . Estos efectos también se mantuvieron estables a largo plazo durante un periodo de 12 semanas, como explicó el Prof. Dr. med. Zaza Katsarava, de Unna.
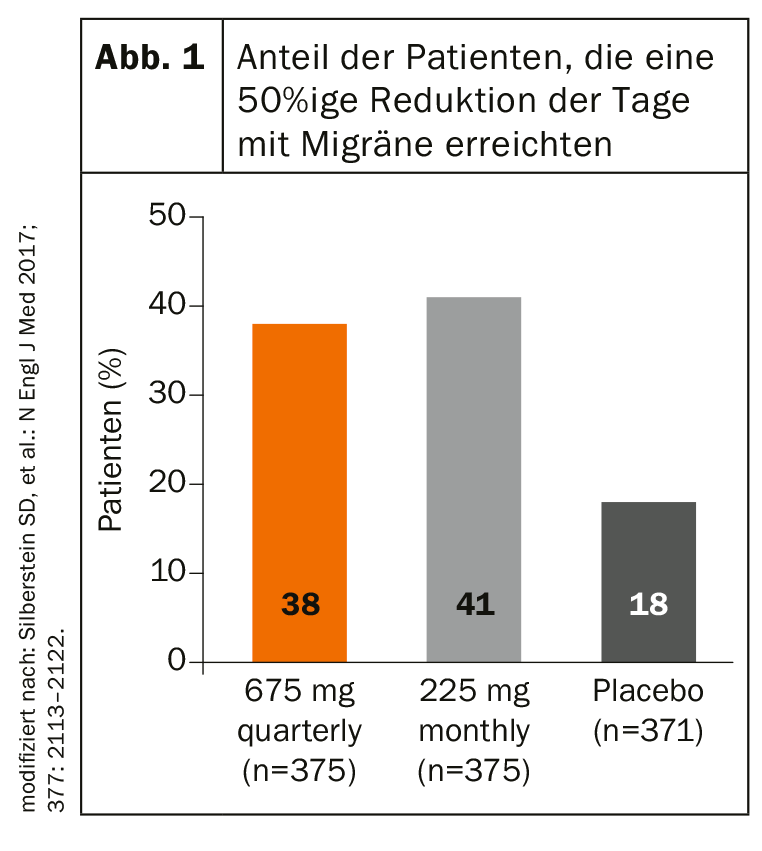
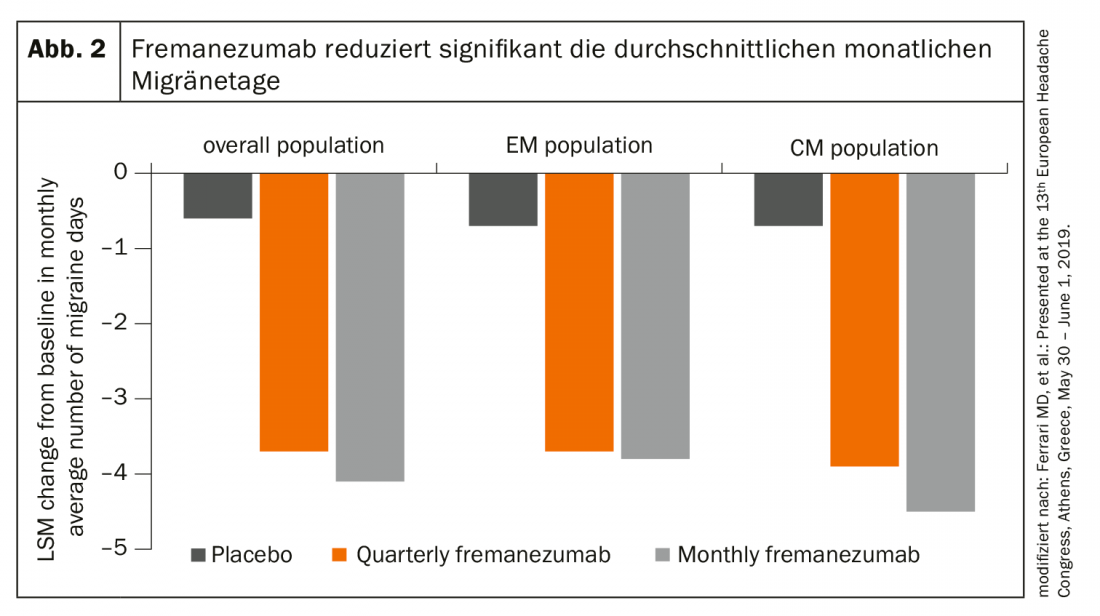
Además, un estudio Focus pudo demostrar que el anticuerpo CGRP reduce significativamente tanto el número medio de días de migraña como el uso de medicación para la migraña aguda tras sólo una semana de tratamiento, tanto en la migraña episódica como en la crónica (Fig. 2). También se demostró una buena seguridad y tolerancia a largo plazo.
Fuente: TEVA
InFo NEUROLOGÍA Y PSIQUIATRÍA 2019; 17(5): 32











