El burnout ha sido conceptualizado por los psicólogos del trabajo y, en términos de un enfoque sindrómico, comprende las tres dimensiones de agotamiento emocional, despersonalización/cinicismo y reducción de la evaluación subjetiva del rendimiento, que se asocia a una pérdida de confianza en las propias capacidades profesionales. Se supone que la causa es un desequilibrio crónico entre las exigencias del trabajo y los recursos personales, que puede conducir al agotamiento físico y mental. Debido a los síntomas similares y/o superpuestos entre el burnout y la depresión, pero también los trastornos del sueño y la ansiedad, el diagnóstico diferencial puede resultar difícil al principio. La terapia del burnout debe orientarse individualmente hacia las causas, normalmente multifactoriales, y tener en cuenta la gravedad de los síntomas.
El término “burnout” fue acuñado por primera vez en 1974 por el psicoanalista neoyorquino H.J. Freudenberg [1]. Describió un proceso que había observado entre los voluntarios de las organizaciones de intervención en crisis. En estos casos, el agotamiento mental y físico se produjo tras fases más largas de mayor estrés laboral, acompañado de irritabilidad y cinismo hacia sus clientes y la sensación de estar “quemados”.
Conceptualización del burnout
La conceptualización del burnout se remonta a las psicólogas del trabajo Christina Maslach y Susan Jackson [2] y comprende las tres dimensiones siguientes en el sentido de un enfoque sindrómico:
- Agotamiento emocional acompañado de la experiencia de impotencia emocional y física.
- Despersonalización/cinismo en el sentido de una reacción embotada, en parte insensible, hacia los clientes.
- Disminución de la evaluación subjetiva del rendimiento, que va acompañada de un persistente sentimiento de fracaso profesional y de pérdida de confianza en las propias capacidades.
Maslach y sus colegas desarrollaron un instrumento para evaluar el burnout que se utiliza ampliamente en la actualidad, el “Maslach Burnout Inventory” (MBI).
Fases del burnout
El burnout se entiende y se describe como un proceso [3] que se desarrolla bajo un estrés crónico en el trabajo y a lo largo de fases características.
Fase 1: Mayor compromiso con los objetivos laborales, horas extras con renuncia simultánea al ocio y sobrevaloración del trabajo dentro del concepto de vida.
Fase 2: El aumento inicial de la disposición a rendir va seguido de una fase de agotamiento, actitudes negativas hacia el trabajo (sentirse explotado; falta de reconocimiento y reticencia a trabajar) y retraimiento, que puede extenderse a la vida social.
Fase 3: Además, reacciones emocionales con irritabilidad, impaciencia, amargura, culpabilización y abandono de objetivos vitales anteriormente importantes.
Fase 4: La organización del trabajo, la capacidad de pensar así como la motivación y la flexibilidad están limitadas y, de hecho, reducen el rendimiento en el trabajo.
Fase 5: Si el estrés continúa sin contramedidas, aparecen dolencias psicosomáticas (tensión, dolor, trastornos del sueño, problemas cardiovasculares, etc.). La capacidad de relajarse y exigir descanso en el tiempo libre está disminuyendo. Puede producirse un abuso de sustancias para aliviarse y un intento de mejorar el rendimiento.
Fase 6: Aparición de la depresión clínica hasta el suicidio.
El concepto psicológico ocupacional sindrómico del burnout no es un diagnóstico médico y, por lo tanto, no está incluido en los sistemas nosológicos de la CIE-10 ni del DSM-IV.
Etiología del burnout
Se cree que el burnout está causado por un desequilibrio crónico entre las exigencias del trabajo y los recursos personales. Los factores psicológicos sociales y organizativos, así como los niveles de estrés en el trabajo, desempeñan un papel importante.
Por parte del individuo afectado, influyen rasgos de personalidad como unas exigencias demasiado elevadas, el perfeccionismo, una necesidad exagerada de ayuda o unas expectativas profesionales excesivas, así como posiblemente también unos valores elevados de neuroticismo, una tendencia al sentimiento de culpa y una baja autoestima [4]. Además, los trabajadores sin vínculos sociales duraderos tienen un mayor riesgo de sufrir burnout. Los factores de riesgo en el lugar de trabajo son el escaso apoyo de los compañeros y las pocas oportunidades de dar forma al propio trabajo (“escaso control del trabajo”), combinados con unas exigencias elevadas [4].
Además, se identificaron estrategias de afrontamiento tanto favorables como desfavorables. Las estrategias de afrontamiento desfavorables suelen tener como objetivo el alivio a corto plazo, pero a largo plazo mantienen o incluso intensifican la situación de estrés (abuso de sustancias, retraimiento social, conductas de evitación, huida, autocompasión, resignación). Las estrategias de afrontamiento protectoras incluyen la eliminación proactiva de las fuentes de estrés, las autoinstrucciones positivas, la capacidad de trivializar, la autorregulación y el humor.
Efectos físicos del agotamiento
El estrés crónico puede repercutir en el estado físico de las personas afectadas. Dado que el estrés desempeña un papel importante en la fisiopatología del burnout, se han realizado algunos estudios sobre la regulación del eje hipotalámico-pituitario-suprarrenal (HPA), pero los resultados siguen siendo inconsistentes [5]. Por ejemplo, se ha demostrado que incluso anticiparse al estrés antes de una jornada laboral altera la respuesta del cortisol a primera hora de la mañana. Se supone [5] que el estrés crónico provoca inicialmente una hiperactividad del eje HPA que, sin embargo, se convierte en hipofunción tras el agotamiento de la capacidad de reserva adaptativa y se correlaciona así con el burnout.
Dormir para el agotamiento
Las quejas sobre el sueño son un síntoma común del agotamiento. También se producen independientemente de la depresión comórbida y mantienen aún más el círculo vicioso del agotamiento y la recuperación insuficiente. Los trastornos del sueño son otro factor de riesgo para el desarrollo de la depresión y también provocan un cambio en la regulación del eje HPA.
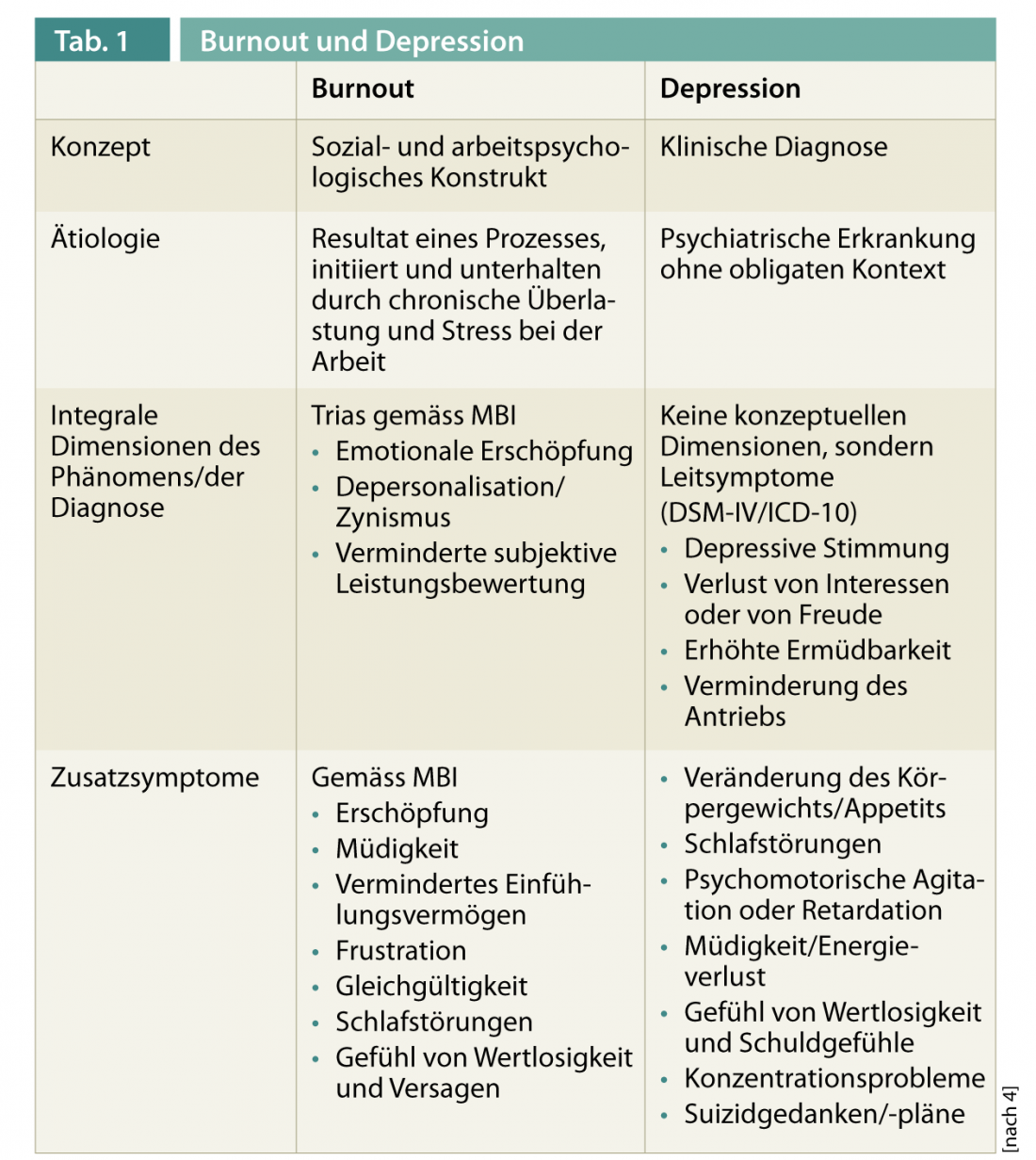
Burnout y depresión
El diagnóstico diferencial entre el burnout y la depresión, pero también los trastornos del sueño y la ansiedad, puede resultar difícil al principio debido a la similitud y/o solapamiento de los síntomas. Además, según un estudio transversal finlandés, la probabilidad de depresión aumenta hasta un 50% con el incremento de la gravedad del burnout [6]. Un metaanálisis de 12 estudios demostró que la depresión y el agotamiento emocional se solapan. En última instancia, sin embargo, la depresión y el burnout se consideran dos fenómenos distintos con características comunes [7] basados en conceptos diferentes (Tab. 1). El burnout se observa en una relación causal con el estrés crónico (laboral) y no cumple ningún criterio de diagnóstico médico existente. Los trastornos depresivos son enfermedades mentales definidas médicamente que no pueden reducirse a la actividad laboral [4]. La probabilidad de que aparezcan síntomas depresivos aumenta con la gravedad del agotamiento y puede desembocar en una depresión total.
Terapia
El tratamiento del burnout está indicado cuando existe un sufrimiento subjetivo relevante y/o un deterioro relevante de áreas importantes de la vida. La terapia del burnout debe orientarse individualmente hacia las causas, normalmente multifactoriales, y tener en cuenta las necesidades específicas del paciente, así como la gravedad de los síntomas [7]. Siempre se debe ofrecer terapia de conversación y utilizar ejercicios de relajación, terapias creativas o terapias deportivas [8] para crear espacios de recuperación. Lograr un equilibrio entre el compromiso y la recompensa es el objetivo primordial de los procedimientos psicoterapéuticos. En caso de síntomas graves, también está indicada la psicofarmacoterapia.
Las intervenciones organizativas también son importantes, aunque resulten difíciles en algunos casos: Optimización de los procesos de trabajo, coaching, feedback positivo de supervisores y empleados, y ajuste de los horarios de trabajo, por ejemplo en el caso del trabajo por turnos. El entrenamiento cognitivo-conductual y la formación orientada al trabajo con profesionales cualificados son útiles [9].
En las formas moderadas a graves de burnout con tendencias suicidas, el paciente debe ser remitido a un psiquiatra. Si el curso de la terapia resulta difícil, puede ser aconsejable consultar a un especialista.
Tratamiento teniendo en cuenta la gravedad
Las alteraciones del sueño ya se producen en el burnout de intensidad más leve, incluso antes de un componente significativo de depresión o ansiedad. Su eliminación suele ser el primer paso del tratamiento. Esto incluye optimizar la higiene del sueño, ajustar el estilo de vida con una actividad física moderada (caminar, nadar, montar en bicicleta, relajación muscular progresiva) y una dieta sana. En caso necesario, pueden utilizarse durante un breve periodo de tiempo fitoterapéuticos (por ejemplo, preparados de valeriana y lúpulo) o, en caso de trastornos pronunciados del sueño, hipnóticos del tipo agonista de los receptores de benzodiacepinas. Si los síntomas requieren una medicación prolongada, deben utilizarse antidepresivos promotores y normalizadores del sueño.
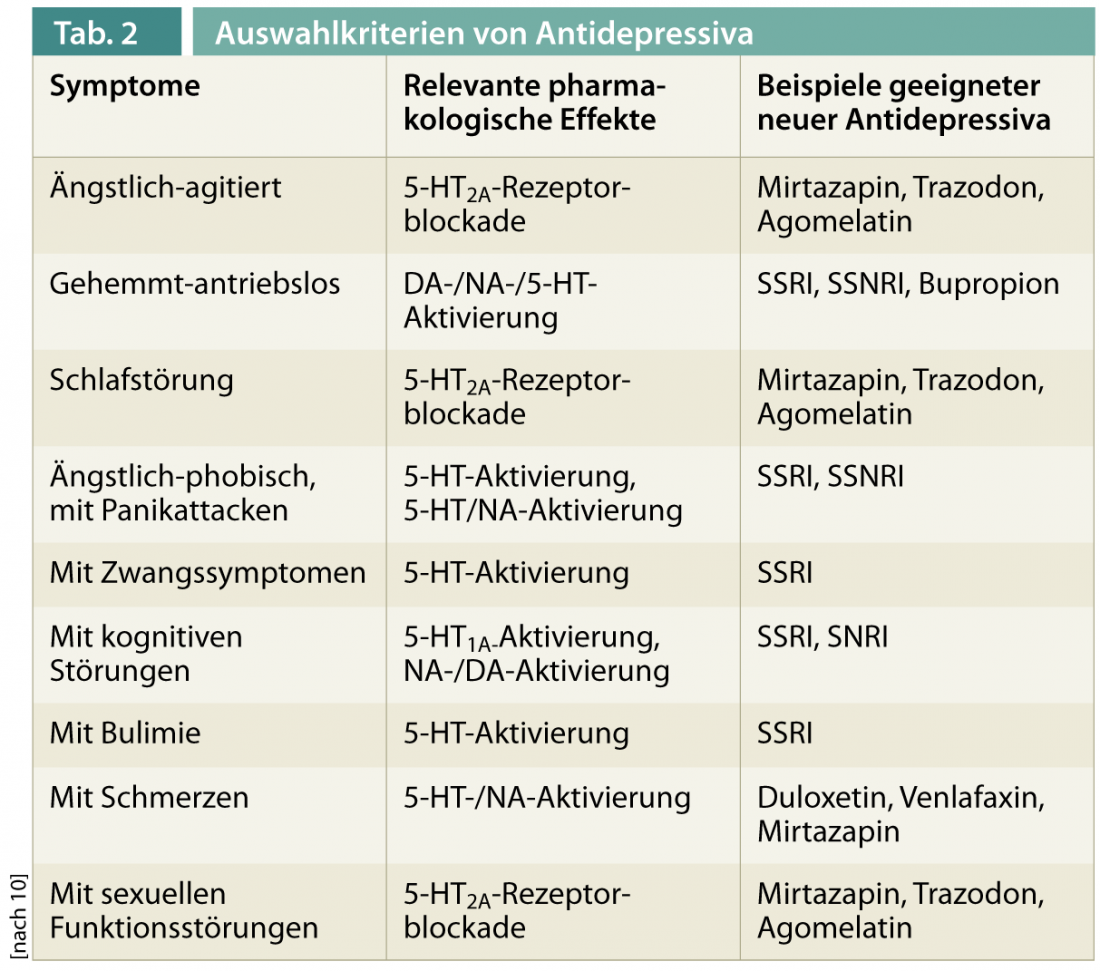
Si el burnout está presente con síntomas significativos de depresión o ansiedad, deben utilizarse antidepresivos además de la intervención psicoterapéutica [4]. La terapia puede basarse en las recomendaciones de tratamiento para la depresión o los trastornos de ansiedad. (Tab. 2: antidepresivos) [10, 11]. Se descubrió que una red social favorable de amigos y familiares tenía un efecto positivo sobre la salud, pero su alcance era limitado. Las medidas más eficaces para la prevención y la profilaxis de recaídas en el caso del burnout son el apoyo social en el propio lugar de trabajo, el apoyo de los compañeros de trabajo y la comprensión de los superiores [12], por lo que las intervenciones específicas, posiblemente con charlas de los empresarios, y el coaching pueden ser útiles en este caso.
Dr. Johannes Beck
Prof. Dr. med. Edith Holsboer-Trachsler