“Intente relajarse y respirar con calma. Con mucha calma. Si ahora le resulta incómodo respirar, ya ha experimentado el problema de la disnea” – así o parecido es como el médico de cabecera aclara al paciente en qué consiste la disnea. La disnea (falta de aire) se define como “percepción subjetivamente desagradable de la respiración compuesta por sensaciones cualitativamente circunscritas de intensidad variable”, según la Declaración de Consenso de la ATS de 1999. El siguiente artículo ofrece una visión general de este cuadro clínico.
La disnea viene determinada únicamente por la persona que la padece y, por tanto, no es fácil de cuantificar. Para la evaluación semicuantitativa de la disnea han resultado útiles la escala de disnea del Consejo de Investigación Médica (MRC) [1] o la escala de la Asociación Cardiaca de Nueva York (NYHA), de estructura similar.
La dificultad respiratoria sirve como mecanismo de alerta y protección del sistema respiratorio frente a aberraciones nocivas como la hipercapnia, la hipoxia y la sobrecarga de la bomba respiratoria [2]. La dificultad respiratoria puede explicarse fisiopatológicamente por un desequilibrio de los propioceptores de la pared torácica, los músculos respiratorios y las vías respiratorias, los receptores nociceptivos de los pulmones y las vías respiratorias, y los quimiorreceptores deCO2 y O2, y se procesa en la ínsula anterior y la amígdala [3,4].
No confunda disnea con taquipnea, hiperpnea, hiperventilación o respiración dolorosa. La disnea no siempre está asociada a cambios en los gases sanguíneos. Por ejemplo, los pacientes con enfisema e hipercapnia no presentan necesariamente disnea con oxígeno (“narcosis de CO2“). Aunque la disnea es un fenómeno común (se cree que alrededor del 30% de las personas mayores de sesenta años la experimentan durante las tareas cotidianas), no existen algoritmos universalmente válidos y fiables que ayuden a aclararla. Por lo general, se recomienda un enfoque paso a paso, como se muestra en la figura 1 .
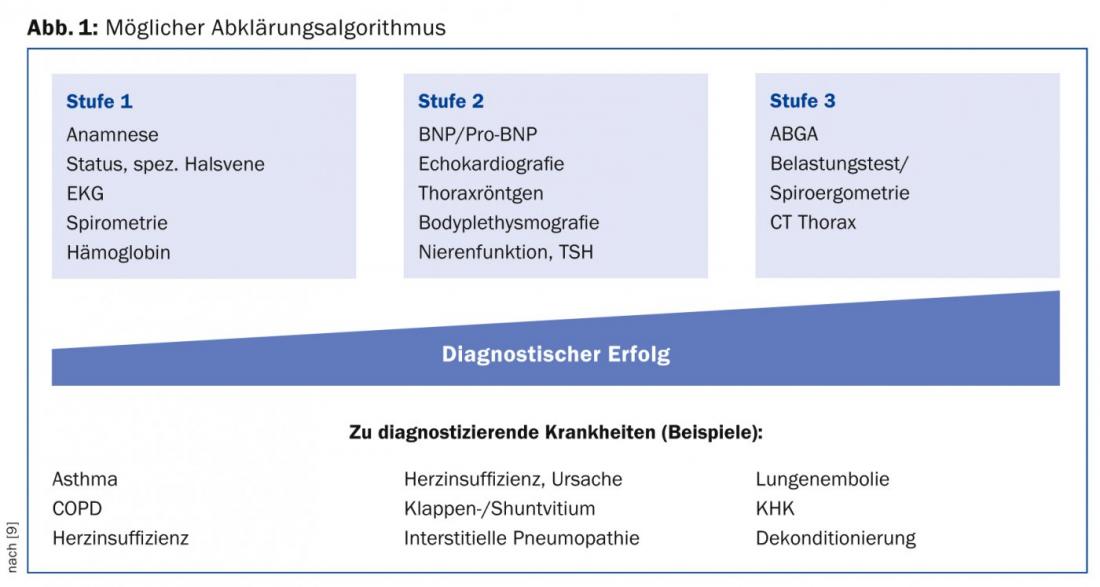
Los pasos diagnósticos más importantes pueden llevarse a cabo en la consulta del médico de cabecera y no requieren equipos costosos. La anamnesis y el estado revelarán en la mayoría de los casos la causa de la disnea, y ambos deben realizarse concienzudamente y sin presiones de tiempo. Por lo tanto, se debe preguntar por las peculiaridades anamnésicas y los síntomas adicionales, como se indica en la tabla 1, y buscar signos especiales, como se muestra en la tabla 2.


¿Cuáles son las causas?
Tanto para la disnea aguda como para la crónica, las enfermedades cardiovasculares y respiratorias son, con diferencia, las causas más comunes. Una tercera categoría importante son las causas funcionales o psicógenas, mientras que la anemia, la acidosis, el síndrome de Guillain-Barré o la miastenia provocan disnea con mucha menos frecuencia.
A continuación se explicarán algunas características especiales de las enfermedades que provocan disnea.
Asma: El asma es una enfermedad frecuente y no siempre fácil de diagnosticar porque la obstrucción bronquial es por definición intermitente. Curiosamente, los síntomas de los asmáticos se correlacionan mal con su respectiva función pulmonar, lo que hace que la enfermedad sea insidiosa. Los asmáticos con poca disnea corren un riesgo especial, ya que se subestima su obstrucción bronquial y los pacientes corren el riesgo de recibir un tratamiento insuficiente [5]. El control del asma se produce cuando los síntomas no aparecen más de dos veces por semana, no hay síntomas nocturnos, la medicación no es necesaria más de dos veces por semana y la función pulmonar es normal [6].
“Disfunción de las cuerdas vocales”: Un trastorno respiratorio funcional e importante diagnóstico diferencial con el asma bronquial es la “disfunción de las cuerdas vocales”, una obstrucción intermitente, principalmente inspiratoria, de las vías respiratorias causada por la aducción paradójica de las cuerdas vocales, que provoca una dificultad respiratoria aguda [7]. Las mujeres jóvenes suelen verse afectadas. Entre los posibles desencadenantes se encuentran el reflujo, el goteo postnasal o un trastorno mental. La terapia respiratoria, la relajación o posiblemente la psicoterapia pueden ayudar.
“Síndrome de hiperventilación”: El “síndrome de hiperventilación” no es un diagnóstico en sí mismo, sino un síntoma acompañante de trastornos orgánicos o ataques de pánico. En consecuencia, debe tratarse el problema subyacente y no la hiperventilación per se.
La frecuencia respiratoria medida por minuto pertenece a cada estado de un paciente con disnea. No sólo es un criterio para el diagnóstico de sepsis, sino que también es pronóstico en pacientes con neumonía adquirida en la comunidad (puntuación CRB-65).
EPOC: Está claro que la enfermedad pulmonar obstructiva crónica (EPOC), muy común, debe diagnosticarse mediante los antecedentes y el estado, y que las pruebas de función pulmonar deben utilizarse para el diagnóstico y la estadificación. Por ello resulta aún más sorprendente que, según un estudio del Hospital Cantonal de Münsterlingen (2005), el 29% de los pacientes hospitalizados con EPOC exacerbada no se habían sometido previamente a una prueba de función pulmonar [8]. Los espirómetros son pequeños y baratos hoy en día y deben estar en todas las consultas médicas.
Disnea cardiaca: La disnea cardiaca es sinónimo de insuficiencia cardiaca. Según la Sociedad Europea de Cardiología (ESC), la insuficiencia cardiaca se define como un síndrome clínico con síntomas típicos de insuficiencia cardiaca (que deben constatarse mediante los antecedentes, normalmente disnea), signos típicos de insuficiencia cardiaca (que deben experimentarse mediante el estado) y una patología estructural o funcional objetivable del corazón en reposo (incluidos cambios en el ECG, aumento del BNP, cardiomegalia, etc.). El examen de la vena yugular (V. yugularis externa) requiere una atención especial, sobre todo en la insuficiencia cardiaca crónica, porque no sólo permite una valoración cualitativa de la presión venosa central, sino también una excelente evaluación del éxito de la terapia. Sin embargo, el signo debe buscarse con cuidado. La vena yugular se evalúa en posición supina a 0 y a 45°. 45° es la bisectriz del ángulo recto y es más empinado de lo que comúnmente se piensa. Para un examen preciso, se necesita una camilla adecuada con la que la sección de la cabeza pueda elevarse lo suficiente. Una vez diagnosticada la insuficiencia cardiaca, se necesitan pruebas adicionales para encontrar su causa. Además del ECG (¿infarto crónico?), la ecocardiografía es especialmente adecuada para ello.
Insuficiencia cron otrópica: No debe olvidarse que la insuficiencia cronotrópica es una causa de disnea y una forma especial de insuficiencia cardiaca. Es fácil de encontrar mediante una prueba de esfuerzo. Si no se dispone de una bicicleta o de un ergómetro para caminar o el paciente no puede manejarlo, resulta adecuada una prueba de marcha en llano (por ejemplo, la prueba estandarizada de marcha de 6 minutos) o una prueba de esfuerzo no estandarizada en las escaleras, que puede realizarse fácilmente y en casi cualquier lugar. Los pacientes con marcapasos también pueden tener incompetencia cronotrópica, que se remedia fácilmente. Encendiendo y optimizando el sensor (también llamado “de respuesta a la velocidad”), normalmente un acelerómetro, se puede mejorar el aumento del pulso bajo carga. La actividad del sensor se indica mediante la cuarta letra del código del marcapasos: por ejemplo, VVIR y DDDR frente a VVI y DDD.
Terapia con ticagrelor: Una causa poco frecuente de disnea puede ser la terapia con el agente antiplaquetario ticagrelor. Brilique® provoca disnea con el doble de frecuencia que el clopidogrel, es decir, en aproximadamente el 14% de los casos. Afortunadamente, la disnea rara vez es grave y su pronóstico es favorable.
Dr. Johann Debrunner
Literatura:
- Bestall JC et al: Thorax 1999; 54: 581-586.
- Brack T: Praxis 2009; 98: 703-709.
- Manning HL, et al: N Engl J Med 1995; 333: 1547-1552.
- Von Leupoldt A, et al: AJRCCM 2008; 177: 1026-1032.
- Teeter JG: Tórax 1998; 113: 272-277.
- Informe GINA, Estrategia mundial para el tratamiento y la prevención del asma 2014.
- Newman KB, et al: Am J Respir Crit Care Med 1995; 152: 1386-1386.
- Fritsch K, et al: Swiss Med Wkly 2005; 135 (7-8): 116-121.
- Pedersen F, et al: Int J Clin Pract 2007; 61(9): 1481-1491.
CONCLUSIÓN PARA LA PRÁCTICA
- La gran mayoría de las causas de disnea se aclaran en la consulta del médico de cabecera.
- La disnea no es lo mismo que un trastorno de los gases sanguíneos.
- La espirometría es sencilla, barata y recomendable en toda consulta de medicina general.
- Una camilla adecuada es indispensable para evaluar la vena yugular.
- Raro no significa nunca: piense en el ticagrelor y la “disfunción de las cuerdas vocales” como causa de disnea.
PRÁCTICA GP 2014; 9(8): 14-16