Según la definición de la OMS, más de 5 fármacos al día se considera polifarmacoterapia y es especialmente frecuente en pacientes de edad avanzada. En el grupo de edad de más de 70 años, hasta la mitad de los pacientes cumplen este criterio. Es importante tener en cuenta los posibles efectos de interacción.
Por supuesto, esto es un problema, porque cada médico puede seguir la evolución demográfica por sí mismo en su consulta o en la sala: Los mayores de 80 años son el grupo de población de más rápido crecimiento. El paciente típico de la consulta y el hospital es ya un anciano con más de tres diagnósticos. Muy a menudo, el dolor es un síntoma central en este grupo de pacientes. La medida médica más común es la prescripción de un fármaco. Y a menudo hay problemas de adherencia e interacciones. Se calcula que la falta de adherencia es de hasta el 50%, dependiendo del cuadro clínico. Hay muchas razones para ello:
- Sólo 7 de cada 100 alemanes tienen un nivel muy bueno de conocimientos sanitarios
- Más del 50% tiene dificultades para manejar la información sanitaria
- A más del 50% le resulta difícil evaluar las ventajas y desventajas de las opciones de tratamiento
- A más del 20% le resulta difícil seguir las instrucciones sobre la toma de medicamentos
- Según el nivel educativo, el origen migratorio y la edad, entre el 30 y el 60% tiene dificultades para comprender el prospecto de los medicamentos
El Prof. Dr. Dr. Gerd Geißlinger, del Instituto de Farmacología Clínica del Hospital Universitario de Fráncfort, que presentó estas cifras, señaló que se han realizado estudios en Alemania según los cuales se necesita un nivel educativo entre Mittlerer Reife y Abitur para entender un prospecto alemán. “En Suiza, es evidente que han pensado en ello”, dice el experto, “porque allí estas cifras se ven mucho mejor, por lo que los suplementos están aparentemente redactados de una forma más fácil de entender”.
Precaución en combinaciones con AINE
Las interacciones polifarmacéuticas se asocian muy a menudo a los analgésicos, especialmente a los antiinflamatorios no esteroideos (AINE). Por ejemplo, el Prof. Geißlinger advirtió enérgicamente contra la combinación de un AINE con anticoagulantes porque son inhibidores de la agregación plaquetaria y aumenta el riesgo de hemorragia. El mismo peligro existe en combinación con un inhibidor selectivo de la recaptación de serotonina (ISRS). Sin embargo, desde el punto de vista farmacodinámico, existen interacciones con los opiáceos y las sustancias depresoras centrales; por ejemplo, la combinación con benzodiacepinas, barbitúricos o pancuronio provoca un aumento del efecto. “Y, por supuesto, no debe combinar un opiáceo de nivel 3 de la OMS con uno de nivel 2”, explicó el farmacólogo. Destacó una interacción en particular porque, aunque rara, puede tener consecuencias dramáticas si se produce: el síndrome de la serotonina.
Este síndrome se desencadena por un aumento de la serotonina en el SNC, a menudo causado por la interacción de medicamentos. Esto puede ocurrir si se toman al mismo tiempo sustancias que pueden aumentar las concentraciones de serotonina en la hendidura sináptica (como el tramadol) y los ISRS. Los síntomas incluyen taquicardia, sudoración, aumento del RR, diarrea y agitación del SNC, pero también agitación, alucinaciones, hipomanía, discinesia y suicidalidad. Neuromuscularmente, puede producirse temblor, aumento de los reflejos y mioclonía.
Tramadol como desencadenante
El tramadol es un racemato, hay un enantiómero positivo y uno negativo. El (-)-tramadol inhibe preferentemente la captación de noradrenalina, mientras que el (+)-tramadol inhibe la captación de serotonina. La consecuencia de esto es que cuando se combina con un ISRS, se produce un aumento de las concentraciones de serotonina y posiblemente el síndrome de la serotonina antes mencionado.
No siempre se sabe por el nombre que hay que prestar atención como médico: Todavía puede ser relativamente visible con los ISRS, pero sustancias como el litio también pueden causar el síndrome, porque el litio puede aumentar la sensibilidad de los receptores de serotonina. También lo hacen los antidepresivos, los triptanes, los alcaloides del cornezuelo de centeno o el extracto de hierba de San Juan y también algunos fármacos.
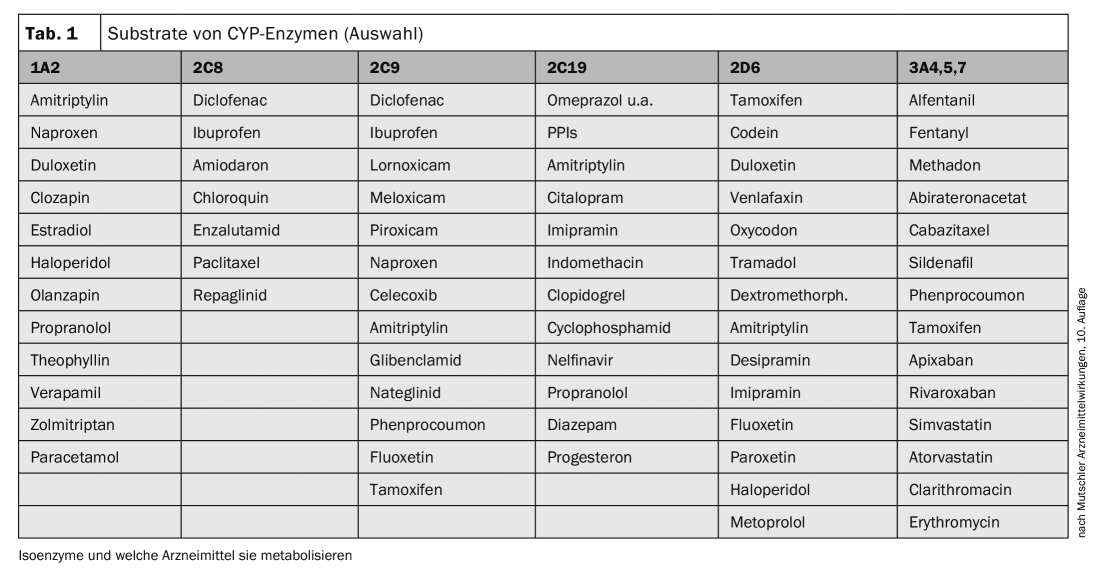
Para casi el 75% de todas las sustancias, la metabolización se produce a través del hígado y del llamado sistema isoenzimático del citocromo (CYP)-P450. Dentro de este sistema, varias sustancias son metabolizadas por diferentes isoenzimas P450. Por ejemplo, la teofilina funciona a través del CYP1A2, mientras que el fenprocumón y el tamoxifeno lo hacen a través del CYP3A4 (tab. 1).
Donde hay sustratos, también hay inhibidores: el ciprofloxacino, por ejemplo, es un fuerte inhibidor del CYP1A2. Esto significa que si se combinara la ciprofloxacina con la teofilina, habría problemas importantes, sobre todo porque el rango terapéutico de la teofilina es relativamente pequeño. El CYP3A4, por otra parte, puede ser inhibido por muchísimas sustancias, por ejemplo el zumo de pomelo – de ahí la recomendación común a los pacientes de tomar su medicación con agua y nunca con zumo de pomelo.
El Prof. Geißlinger recomendó familiarizarse con las tablas de enzimas y echarles un vistazo de vez en cuando, ya que de este modo se pueden prever y evitar muchas interacciones entre medicamentos.
Fuente: Simposio del sector “Tratamiento moderno de los pacientes con dolor crónico” en el 125º Congreso de la Asociación Alemana del Dolor. Congreso de la Sociedad Alemana de Medicina Interna (DGIM), Organizador: Grünenthal
GP PRACTICE 2019, 14(6): 26-27