Los antecedentes de caídas en pacientes geriátricos suelen ser vagos y poco útiles. En la búsqueda de las posibles causas de las caídas, la evaluación estructurada del patrón de la marcha es mucho más importante que las aclaraciones técnicas. Los déficits musculares de las pantorrillas y las caderas son causas frecuentes de trastornos de la marcha en pacientes geriátricos. El entrenamiento del equilibrio para la prevención de caídas es especialmente eficaz cuando se establecen tareas cognitivas adicionales. Otros aspectos importantes de la prevención de caídas son un buen calzado, la eliminación de los peligros de tropiezo, la mejora de la agudeza visual y una dieta rica en proteínas. El valor objetivo del nivel de vitamina D en sangre es de 75 nmol/l.
¿Son útiles las medidas de prevención de caídas para todas las personas mayores?
Sí, sin duda. Se sabe desde hace años que el entrenamiento regular del equilibrio, como el Tai Chi [1], y la sustitución de la vitamina D tienen un efecto positivo en la incidencia de caídas en ancianos sanos [2]. Sin embargo, el médico clínico o generalista suele centrarse en los pacientes que ya tienen un mayor riesgo de caerse debido a un trastorno de la marcha o que ya han sufrido caídas.
¿En qué medida es útil para estos pacientes saber por qué cayeron los últimos?
En principio, esto es muy importante. Sin embargo, la experiencia clínica demuestra que tenemos que basarnos principalmente en el historial médico del propio paciente y, por desgracia, esto sólo es útil en raras ocasiones para una clasificación etiológica clara de la caída. El suceso de la caída y su interpretación suelen sonar algo diferentes cuando el paciente lo describe repetidamente. Este fenómeno se acentúa aún más en caso de deterioro cognitivo. Además, cabe esperar un elevado efecto sugestivo, especialmente con preguntas sobre una posible inconsciencia breve.
¿Esto aclara demasiado en el sentido de un síncope?
Absolutamente. El síncope como causa de caídas representa sólo un pequeño porcentaje de la población anciana. Según una recopilación de diversos estudios, ¡la cifra es tan baja como el 0,3%! De esta pequeña proporción, también son significativas las variantes ortostática y neurogénica, mientras que el síncope cardiogénico representa una proporción aún menor [3]. Conclusión: Incluso hoy en día se gasta demasiado dinero en exámenes técnicos con resultados poco útiles [4]. El registro sistemático y la posterior modificación de los factores de riesgo de caídas son mucho mejores que las excesivas aclaraciones técnicas y una borrosa mirada retrospectiva (autohistoria). Para ello es fundamental la evaluación estructurada de un trastorno de la marcha y el equilibrio, que suele ser el resultado de la superposición de varias patologías.
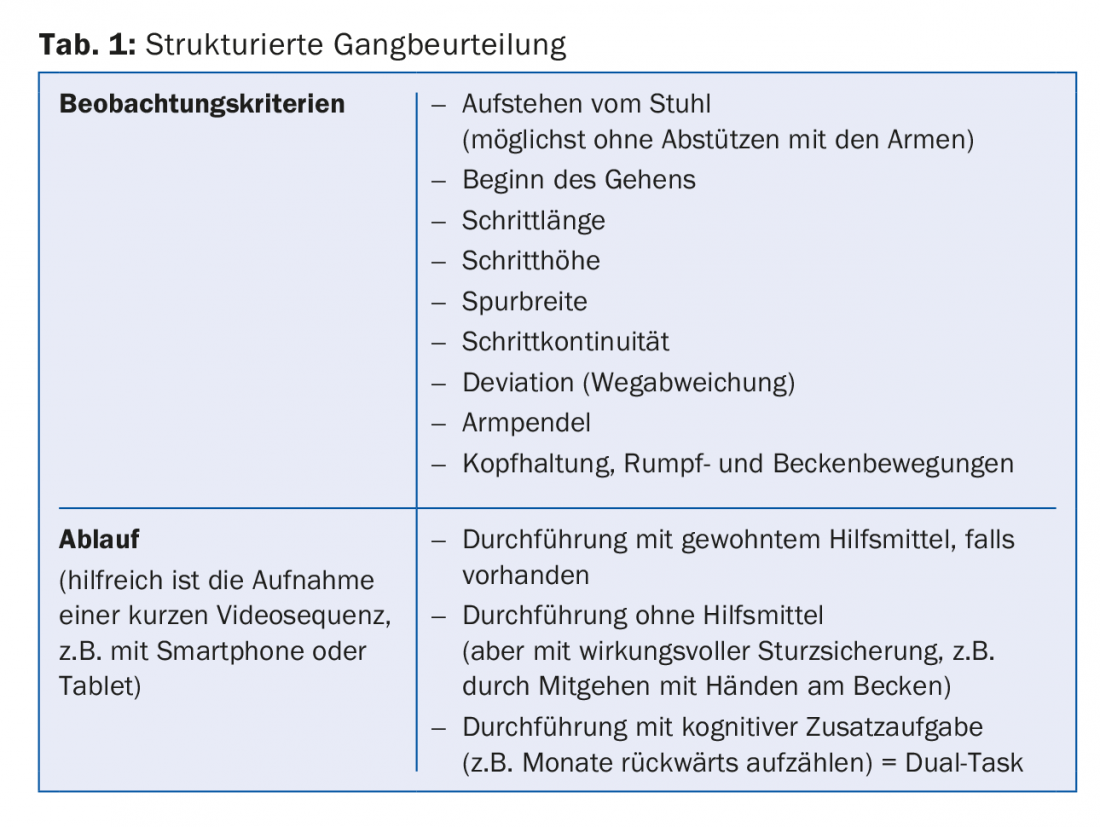
¿Qué se entiende por evaluación estructurada del trastorno de la marcha y el equilibrio?
No tiene por qué consumir mucho tiempo. Basta con observar cómo el paciente se levanta y camina unos metros. Es importante tener presentes los criterios de observación pertinentes (Tab. 1) y saber cómo debe ser la marcha normal (Fig. 1) [5]. Si tiene una idea de ello, podrá reconocer las desviaciones con bastante rapidez y podrá realizar más pruebas específicas para llegar a las causas del trastorno de la marcha.
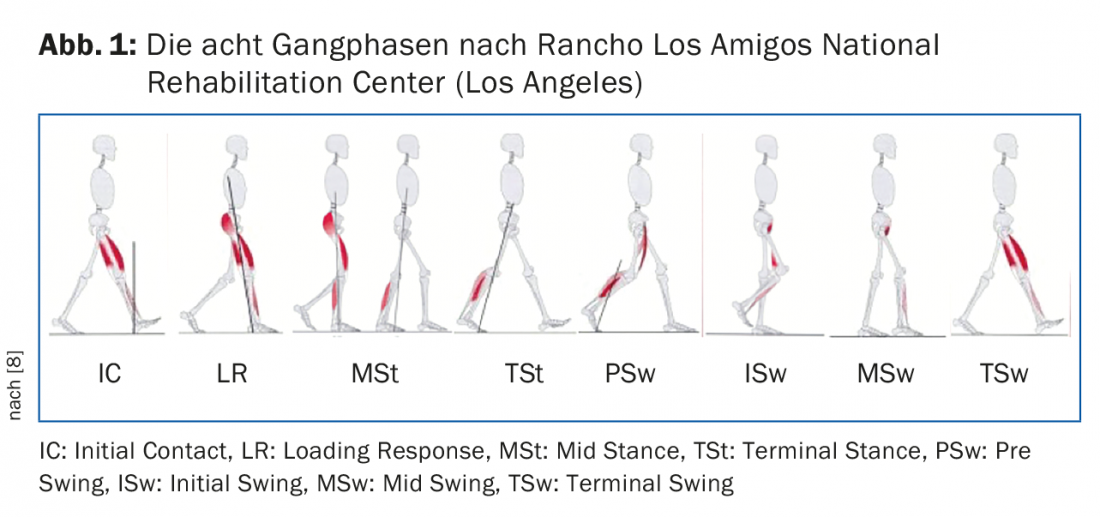
¿Cuáles son las causas comunes del trastorno geriátrico de la marcha?
A menudo se trata de déficits musculares. En la vejez, la fuerza de los músculos de la pantorrilla suele disminuir a un ritmo superior a la media, aunque son precisamente estos músculos los que tienen una enorme importancia para la generación de pasos. En el patrón de la marcha, esto puede verse en una flexión excesiva de la articulación de la rodilla en las fases de una sola pierna, pero también en una longitud de paso demasiado corta y un ritmo de marcha lento. Si sospecha de los músculos de la pantorrilla, puede probar su fuerza rápida y fácilmente poniéndose de pie sobre una pierna con los dedos de los pies – la rodilla debe permanecer extendida (Fig. 2). Según nuestra experiencia, para un patrón de marcha normal en la vejez, este ejercicio debe realizarse al menos cinco veces (el valor normal para la mediana edad es de al menos veinte veces) [5,8].

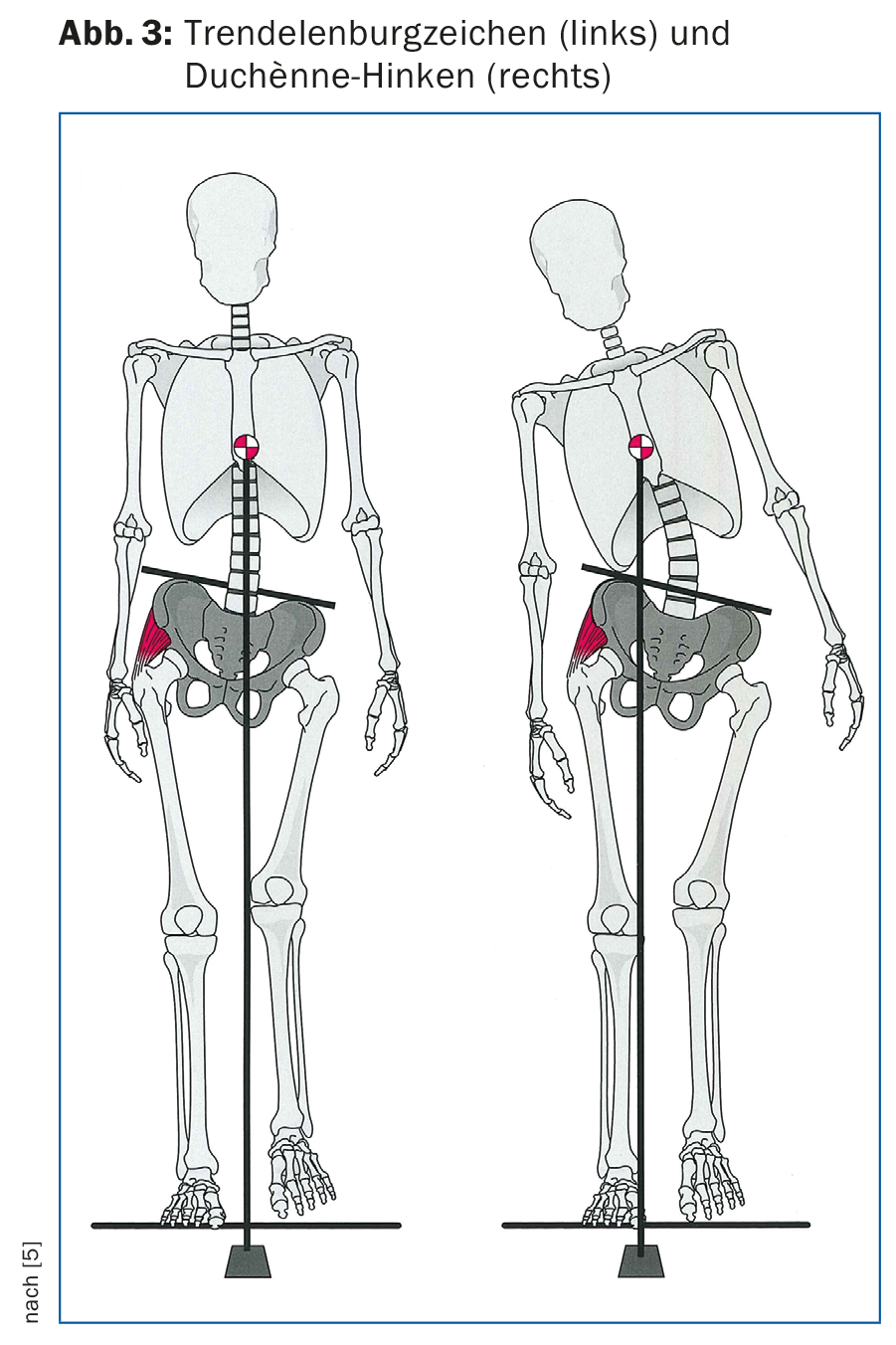
Los abductores de la articulación de la cadera también suelen estar demasiado débiles, lo que no es infrecuente tras la implantación de una prótesis total de cadera. Esto se refleja en un patrón de marcha muy típico, el llamado “signo de Trendelenburg”, un descenso contralateral de la pelvis (Fig. 3, izquierda). A menudo puede observarse una inclinación lateral compensatoria de la parte superior del cuerpo hacia el lado débil, la llamada “cojera de Duchènne” (Fig. 3, derecha).
¿Cuáles son los programas de formación adecuados para la prevención de caídas?
Si se han identificado déficits de fuerza, sin duda hay que remediarlos mediante un entrenamiento específico. El entrenamiento del equilibrio es el aspecto más importante de la prevención de caídas. Las actividades que exigen un alto nivel de concentración y control corporal han demostrado ser especialmente eficaces. Además del Tai Chi y la Rítmica de Jacque Dalcroze, también es interesante aquí el entrenamiento cognitivo-motor específico, por ejemplo en una placa de step (Fig. 4).

¿Qué importancia tiene eliminar las trampas anticaída en casa?
Muy importante, ya que la mayoría de las caídas se producen en el entorno doméstico. Un buen programa de prevención de caídas siempre incluye una evaluación de la vivienda [6]. A menudo, un interrogatorio dirigido es suficiente en este caso. Las trampas clásicas para las caídas son, por ejemplo, las alfombras resbaladizas o una iluminación inadecuada. Ambos pueden corregirse con relativa facilidad. Sin embargo, no debe subestimarse la importancia del calzado en este contexto.
¿Qué son los zapatos “buenos” y “malos”?
En primer lugar, un zapato debe ajustarse bien, es decir, no ser ni demasiado grande ni demasiado pequeño, e incluir la zona del talón. Una zapatilla abierta típica es inadecuada para el pie geriátrico. Si ya existen problemas de sensibilidad, es preferible una suela más firme a demasiada suspensión para sentir mejor el terreno. Un tacón pequeño suele ayudar a la propulsión hacia delante y es más adecuado que un calzado demasiado plano, por ejemplo si tiene debilidad en las pantorrillas. Para el exterior, un zapato alto hasta el tobillo con una buena suela proporciona el mejor apoyo.
¿Qué papel desempeña la vitamina D?
Para nuestros pacientes con mayor riesgo de caídas, nuestro objetivo es una suplementación diaria de vitamina D de (800-)1000 UI al día. Sin embargo, también es posible una administración semanal de 7000 UI, siempre que facilite la administración y la haga más segura. Sólo si sospechamos una constelación de alto riesgo (por ejemplo, fractura, demencia) determinamos a veces el nivel sanguíneo para poder aumentar forzosamente la dosis en caso de carencia grave (por ejemplo, una vez a la semana 45 000 UI durante cuatro a seis semanas). El nivel sanguíneo objetivo es de 75 nmol/l (30 ng/ml) [7].
¿Qué otros puntos de partida existen para la modificación del riesgo?
Estos importantes puntos de partida se registran sistemáticamente en la evaluación geriátrica. Una pérdida muscular generalizada (sarcopenia) es particularmente frecuente. Esto debe contrarrestarse no sólo con entrenamiento, sino también con una dieta mejorada y rica en proteínas. Los problemas sensoriales también son muy relevantes, siendo la mejora de la agudeza visual un objetivo realista en este caso. La evaluación crítica de la habitualmente larga lista de medicamentos con respecto a las sustancias que favorecen las caídas también forma siempre parte del proceso.
Por cierto, se subestima la influencia de los cambios cerebrales degenerativos difusos y microvasculares en el control motor central, sin que tenga que estar presente un cuadro clínico neurológico típico. Por ejemplo, incluso en las primeras fases de la enfermedad de Alzheimer, se pueden encontrar cambios discretos en la marcha (¡especialmente cuando se realiza con una tarea cognitiva adicional!) y un aumento de las caídas. El ejemplo subraya que una buena evaluación de la marcha incluye siempre una evaluación cognitiva para poder ofrecer un asesoramiento y una terapia óptimos en caso de demencia incipiente.
Literatura:
- Wolf SL, et al: Reducción de la fragilidad y las caídas en personas mayores: una investigación sobre el Tai Chi y el entrenamiento computerizado del equilibrio. Grupo FICSIT de Atlanta. Fragilidad y lesiones: Estudios cooperativos de técnicas de intervención. J Am Geriatr Soc 1996; 44(5): 489-497.
- Moyer VA, et al: Prevention of falls in community-dwelling older adults: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med 2012; 157(3): 197-204.
- Rubenstein LZ, et al: La epidemiología de las caídas y el síncope. Clin Geriatr Med 2002; 18: 141-158.
- Mendu ML, et al: Rendimiento de las pruebas diagnósticas en la evaluación de los episodios sincopales en pacientes de edad avanzada. Arch Intern Med 2009; 169(14): 1299-1305.
- Götz-Neumann K: Comprender la marcha. Análisis de la marcha en fisioterapia. Georg Thieme Verlag, 2006.
- www.bfu.ch/de/fuer-fachpersonen/sturzprävention.
- Lamy O, et al: Osteomalacia y vitamina D. Foro Médico Suizo 2015; 15(48): 1118-1121.
- Lunsford BR, Perry J: La prueba de elevación del talón de pie para la flexión plantar del tobillo: Criterio de normalidad. Fisioterapia 1995; 8: 694-698.
PRÁCTICA GP 2016; 11(3): 26-31