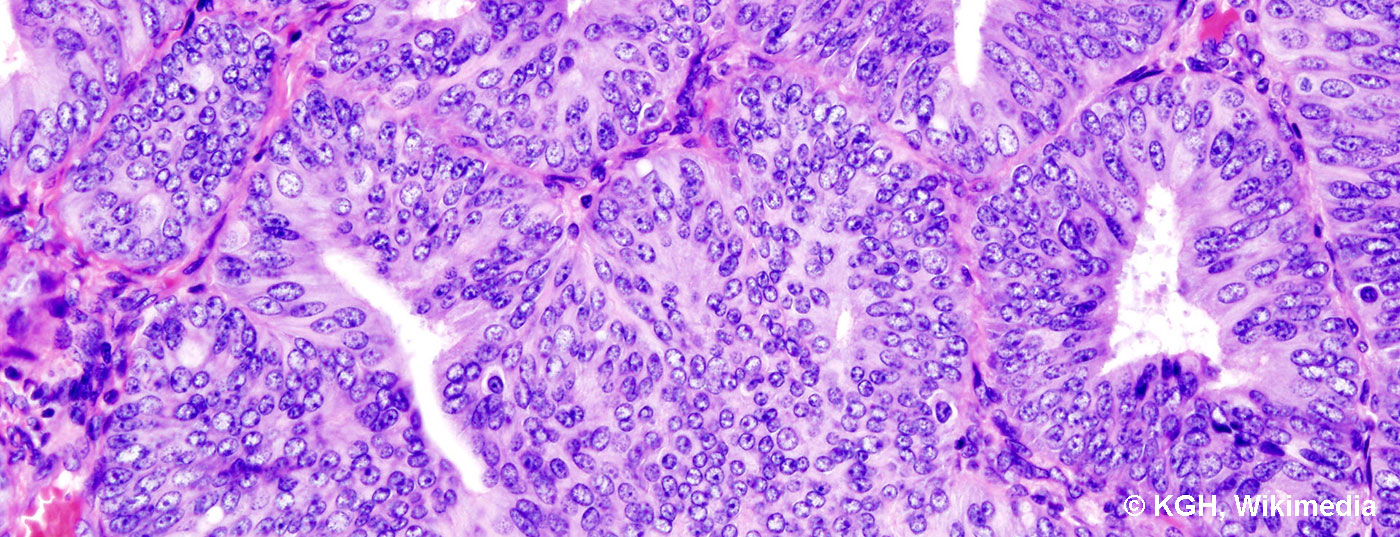
No existen pruebas de detección establecidas para el cáncer de endometrio y ovario. Por lo tanto: Toda mujer con hemorragia posmenopáusica o atípica premenopáusica debe ser examinada y, si es necesario, aclarada más a fondo. El cáncer de ovario precoz suele descubrirse por casualidad. Sólo el carcinoma de cuello uterino puede cribarse eficazmente con las citologías PAP.
Mientras que el carcinoma de mama es el cáncer más frecuente entre las mujeres suizas, con un 32,5% de todos los nuevos diagnósticos de cáncer, el carcinoma de endometrio ocupa el quinto lugar en cuanto a incidencia. El carcinoma de ovario es algo menos frecuente, pero tiene la mayor mortalidad o un peor pronóstico. Sólo en 15º lugar se encuentra el carcinoma cervical, cuya incidencia ha disminuido en las dos últimas décadas gracias al cribado de la displasia cervical. El carcinoma vulvar es aún más raro, ya que representa algo menos del 1% de todos los nuevos diagnósticos de cáncer en mujeres [1].
El carcinoma endometrial [2–4]
El carcinoma endometrial se considera un carcinoma de mujeres mayores. Sin embargo, también se produce a una edad más temprana, sobre todo en presencia de síndromes tumorales familiares como el cáncer de colon sin poliposis hereditario (CCSPH o síndrome de Lynch). Se distinguen dos tipos de carcinoma endometrial. El carcinoma endometrial de tipo I corresponde histológicamente al carcinoma endometrial endometrioide, que está asociado al estrógeno y bastante bien diferenciado, por lo que tiene un pronóstico más favorable. Un factor de riesgo influenciable para este carcinoma es el síndrome metabólico, especialmente la obesidad y la hipertensión. Histológicamente, el carcinoma endometrial de tipo II suele corresponder a un tipo seroso o de células claras. No está asociado a estrógenos y es comparable al carcinoma de ovario en cuanto al pronóstico y la terapia a realizar, es decir, se asocia a un pronóstico significativamente menos favorable. No existen factores de riesgo típicos para el carcinoma de tipo II.
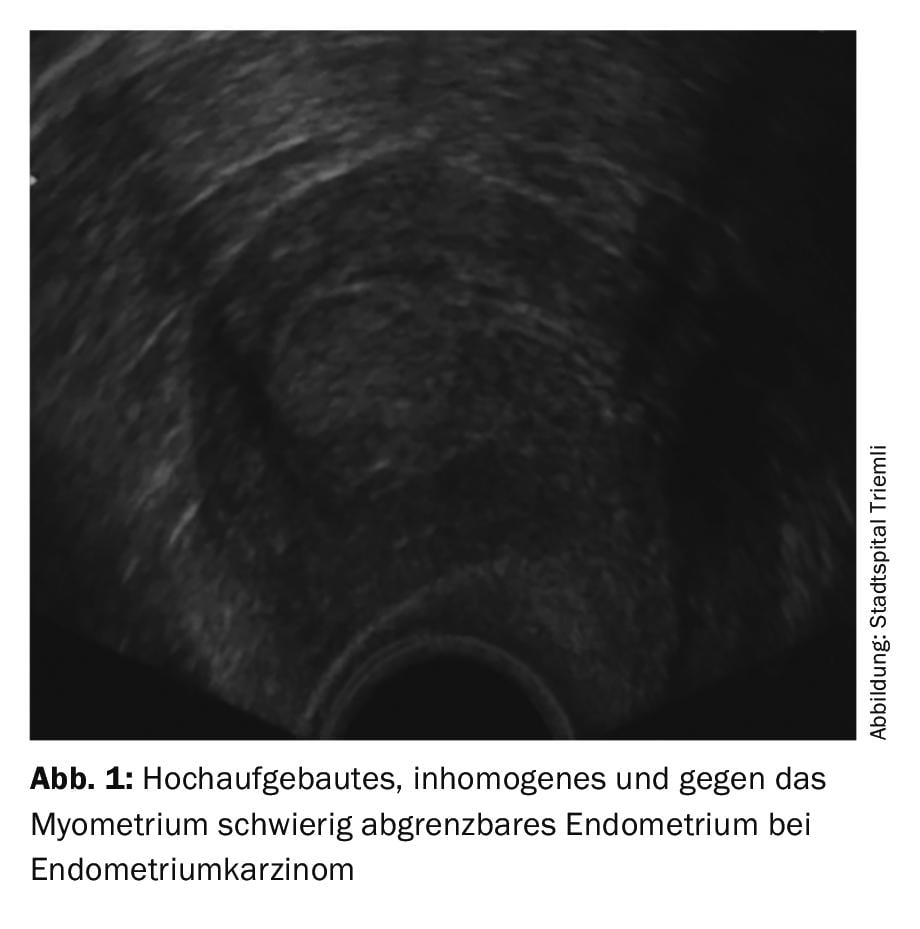
No se recomienda el cribado general del carcinoma endometrial o sus precursores con ecografía transvaginal en mujeres asintomáticas, ya que hasta la fecha no se ha demostrado ningún beneficio. Esto también se aplica a las mujeres en tratamiento con tamoxifeno para el cáncer de mama. Sin embargo, toda mujer con hemorragia posmenopáusica o hemorragia atípica en la premenopausia debe ser examinada ginecológicamente y mediante ecografía transvaginal y, si es necesario, aclararse más. Debe tenerse en cuenta que los carcinomas de tipo II en particular no siempre muestran la imagen ecográfica típica con un endometrio muy acumulado e inhomogéneo (fig. 1).
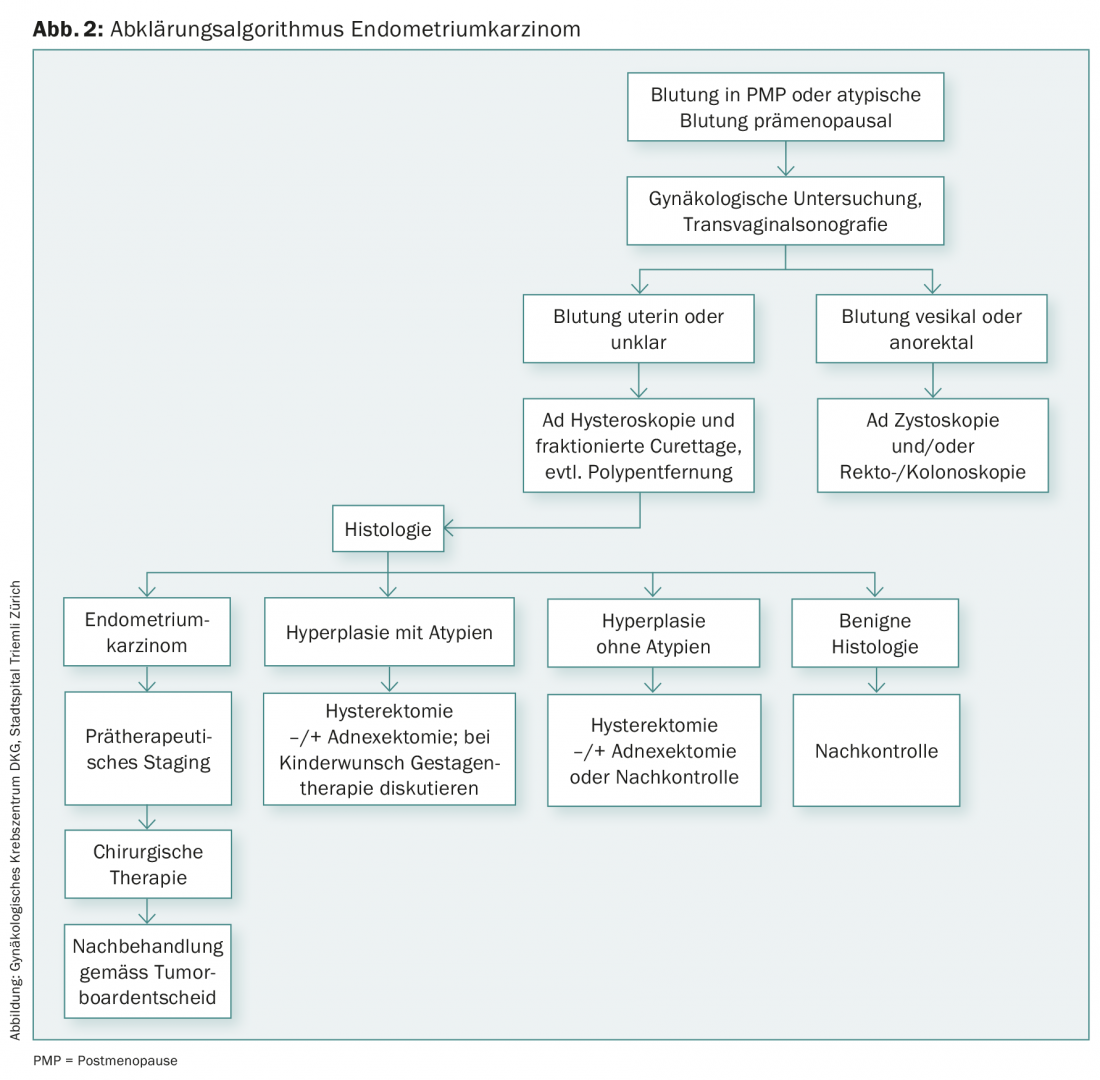
El esclarecimiento histológico, que suele realizarse mediante histeroscopia y legrado, es especialmente necesario en caso de hemorragias posmenopáusicas repetidas y en presencia de factores de riesgo como obesidad, hipertensión, diabetes mellitus, pero también en caso de PCO (ovarios poliquísticos), síndrome HNPCC o terapia con tamoxifeno (Fig. 2).
Una vez realizado el diagnóstico histológico, se recomienda la estadificación radiológica, por ejemplo mediante tomografía computerizada de abdomen y tórax, antes de llevar a cabo la terapia definitiva. El tratamiento del carcinoma endometrial consiste principalmente en una histerectomía con anexectomía. En el caso de los carcinomas de tipo I bien o moderadamente diferenciados sin infiltración miometrial extensa y con ganglios linfáticos retroperitoneales poco visibles en las imágenes, esta terapia quirúrgica suele ser suficiente. Además, la radioterapia intravaginal debe evaluarse en el postoperatorio.
En los carcinomas endometrioides G3 y en todos los carcinomas de tipo II, según las directrices actuales, está indicada una linfonodectomía pélvica y paraaórtica además de la histerectomía, así como una citorreducción tumoral análoga a la del carcinoma ovárico en caso de afectación peritoneal. Además, en la mayoría de los casos se recomienda quimioterapia (carboplatino y paclitaxel) y, si es necesario, radioterapia percutánea de la pelvis. El valor de una linfonodectomía retroperitoneal sistemática es controvertido y se está investigando actualmente en varios estudios. Especialmente en combinación con la radioterapia posterior, el linfedema de las piernas puede aparecer hasta en un 40% de los pacientes. Actualmente se está evaluando si la linfonodectomía centinela podría tener cabida en el algoritmo de tratamiento del carcinoma endometrial.
Por un lado, el seguimiento está orientado a los síntomas, pero por otro, también es importante encontrar la recidiva central en el muñón vaginal lo antes posible, ya que ésta aún puede tratarse bajo aspectos curativos. Por este motivo, se toman frotis citológicos de la colpotomía cada seis meses y se realiza una ecografía transvaginal en cada revisión. Los intervalos de control se fijan cada tres o cuatro meses durante los tres primeros años tras la terapia, y después cada seis meses. Pueden realizarse revisiones anuales a partir de cinco años después de la terapia. No se recomiendan las pruebas de imagen rutinarias, como la tomografía computarizada o la resonancia magnética, ni los controles de laboratorio, y deben realizarse cuando se presenten síntomas específicos [5].
El carcinoma ovárico [6–8]
Se distingue entre el carcinoma ovárico precoz, que se limita a los anexos y el útero (hasta el estadio IIA de la FIGO), y el carcinoma ovárico avanzado, que se extiende peritonealmente y a menudo implica una amplia afectación del Douglas, el epiplón y los órganos abdominales superiores, incluida la cavidad abdominal. Las cúpulas del diafragma y la cápsula hepática se muestran. El 10% de todos los cánceres de ovario son genéticos, principalmente debidos a una mutación BRCA (“síndrome hereditario de cáncer de mama-ovario”). El riesgo a lo largo de la vida de desarrollar un cáncer de ovario con una mutación genética demostrada es de hasta el 60%.
En el caso del cáncer de ovario, tampoco hay pruebas de que el cribado sea eficaz, especialmente en mujeres con una mutación BRCA conocida.
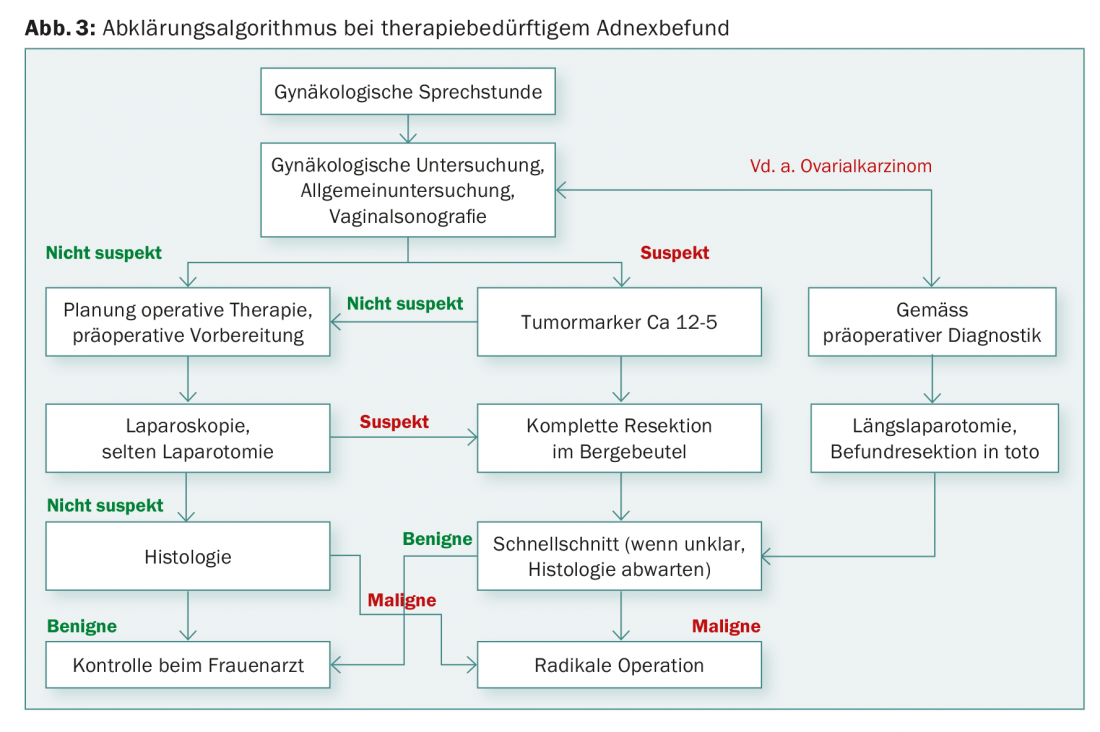
El carcinoma ovárico precoz es a menudo un hallazgo incidental en el sentido de un hallazgo anexial poco claro con síntomas ausentes o inespecíficos. En el cáncer de ovario avanzado, suele haber síntomas inespecíficos debidos a la carcinomatosis peritoneal: sensación de plenitud, aumento del perímetro abdominal, malestar general, molestias abdominales difusas, etc. (Figs. 3 y 4).
La terapia para el cáncer de ovario consiste en cirugía seguida de quimioterapia (normalmente seis ciclos de carboplatino/Taxol®). Quirúrgicamente, se realiza una histerectomía con anexectomía bilateral, omentectomía, biopsias peritoneales y linfonodectomía pélvica y paraórtica y, en ciertos casos, apendicectomía. En caso de afectación peritoneal, la extirpación completa de todas las zonas afectadas por el tumor se asocia a un mejor pronóstico que la cirugía tumoral incompleta. Esto significa que a menudo debe realizarse una resección multivisceral con, por ejemplo, resección rectosigmoidea, otras resecciones parciales del intestino, mastripping del diafragma, resección de la cápsula hepática y/o esplenectomía si el estado general es adecuado. En consecuencia, el entorno quirúrgico debe planificarse de forma interdisciplinar con los requisitos anestesiológicos y de cuidados intensivos adecuados. Si, sobre la base de las aclaraciones, el diagnóstico sigue sin estar claro o la extirpación quirúrgica completa sólo es posible de forma cuestionable, se realiza principalmente una laparoscopia diagnóstica o, si es necesario, se inicia directamente la quimioterapia. Si la respuesta es buena, la terapia quirúrgica puede realizarse como citorreducción a intervalos después de tres ciclos de quimioterapia. Si no se ha podido realizar una resección completa en el estadio FIGO III, se combina quimioterapia con bevacizumab seguida de terapia de mantenimiento.
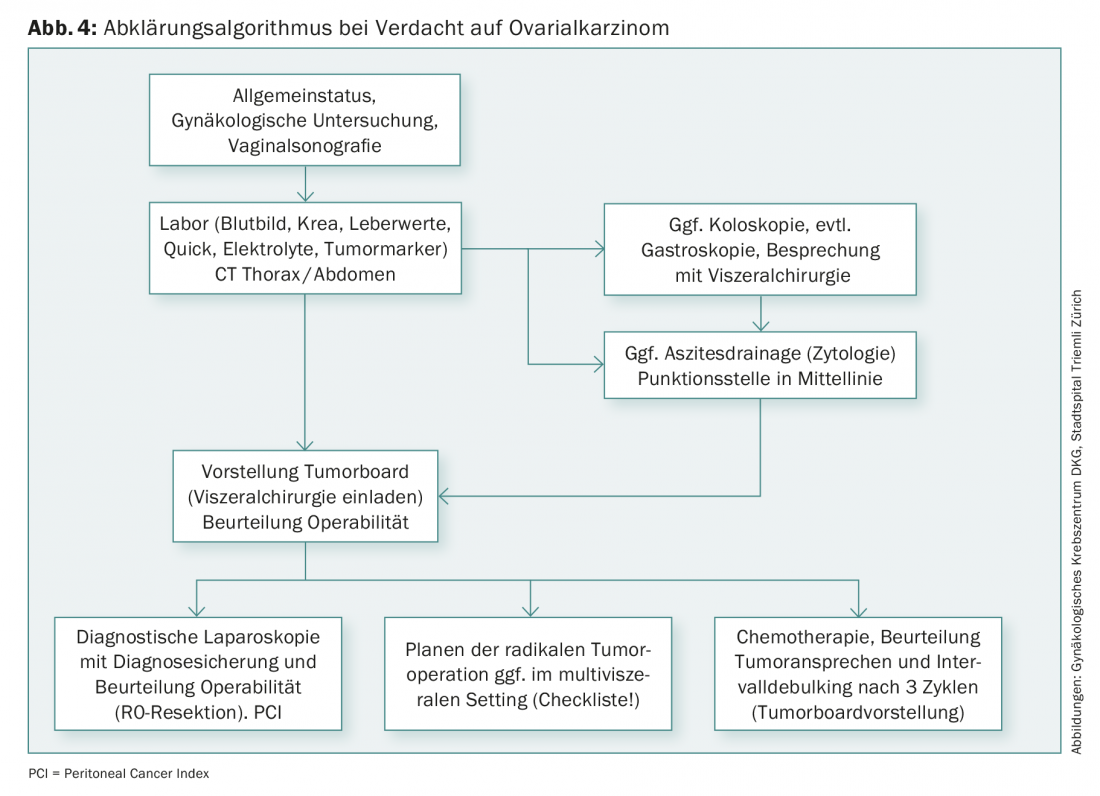
El seguimiento del carcinoma ovárico está orientado principalmente a los síntomas, con los mismos intervalos de control que para el carcinoma endometrial. En cada revisión, además del examen ginecológico, se realiza una ecografía transvaginal y una vez al año se toma un frotis citológico de la colpotomía. La tomografía computerizada y los marcadores tumorales sólo deben realizarse si hay síntomas y se sospecha una recidiva, ya que la detección precoz de una recidiva sin síntomas conlleva una peor calidad de vida con el avance de la fase paliativa y efectos secundarios de la terapia sin influencia en la supervivencia global.
El carcinoma cervical [9,10]
Prácticamente todos los carcinomas cervicales están asociados al VPH (Fig. 5), siendo los tipos 16 y 18 del VPH responsables del 70-80% de todos los carcinomas cervicales. Estos dos tipos están cubiertos por la vacunación contra el VPH como parte del programa nacional de vacunación desde 2008. El cribado de las lesiones precancerosas del cuello uterino se realiza mediante citologías cervicales anuales (frotis PAP) y se recomienda por primera vez a los 21 años. Si las tres últimas citologías no han presentado anomalías y no existen otros factores de riesgo, los intervalos pueden ampliarse a cada dos o tres años. Además, actualmente se habla del cribado del VPH en lugar del examen citológico [11].
Tras el diagnóstico histológico del carcinoma de cuello uterino, se realiza una evaluación clínica y por imagen del estadio tumoral. En los carcinomas cervicales precoces hasta el estadio FIGO Ib1 (tamaño del tumor <4 cm), la terapia quirúrgica suele llevarse a cabo mediante histerectomía ampliada y linfonodectomía pélvica y paraaórtica profunda; en estadios más avanzados, radioquimioterapia primaria combinada. Actualmente también se está evaluando el valor de la linfonodectomía centinela en el carcinoma cervical.
En los cuidados de seguimiento, es importante detectar la recidiva central o la recidiva de la pared pélvica en una fase temprana. Por lo tanto, en todas las revisiones debe realizarse un frotis citológico de la colpotomía, una ecografía transvaginal y una ecografía del sistema pélvico renal.
Mensajes para llevarse a casa
- No existe un cribado establecido y eficaz para el cáncer de endometrio y ovario.
- Prácticamente todos los carcinomas cervicales están asociados al VPH. Para el carcinoma cervical, existe un cribado eficaz con las citologías cervicales (PAP). En el futuro, esto se hará probablemente mediante el cribado del VPH.
- Toda mujer con hemorragia posmenopáusica o hemorragia atípica en la premenopausia debe ser examinada ginecológicamente y mediante un examen transvaginal.
- ecografía y, si es necesario, se aclara mediante histeroscopia y legrado.
- La terapia quirúrgica del cáncer de ovario avanzado requiere un equipo interdisciplinar bien coordinado. El cuidadoso
- La planificación preterapéutica y la discusión interdisciplinar del concepto de terapia son cruciales para el resultado.
Literatura:
- Oficina Federal Suiza de Estadística (OFS), Instituto Nacional de Epidemiología y Registro del Cáncer (NICER): Krebs in der Schweiz, Stand und Entwicklung von 1983 bis 2007.
- Emons G, et al: Versión de consulta. Informe de directrices. Directriz S3 Diagnóstico, terapia y seguimiento de pacientes con carcinoma endometrial. Registro AWMF número 032/034OL. 2017.
- Colombo N, et al: Cáncer de endometrio: Guía de práctica clínica de la ESMO para el diagnóstico, tratamiento y seguimiento. Ann Oncol 2013; 24(Suppl 6): vi33-8.
- Directrices de la NCCN: Neoplasias uterinas. 2017.
- Grupo de trabajo sobre oncología ginecológica de la SGGG: Recomendaciones para el postratamiento oncológico ginecológico. 2009.
- DGGG: S3-Leitlinie Diagnostik, Therapie und Nachsorge maligner Ovarialtumoren. Registro AWMF número 032/035OL. 2017.
- Ledermann JA, et al: Carcinoma ovárico epitelial recién diagnosticado y recidivante: Guía de práctica clínica de la ESMO para el diagnóstico, tratamiento y seguimiento. Ann Oncol 2013; 24(Suppl 6): vi24-32.
- Directrices de la NCCN: Cáncer de ovario. 2017.
- DGGG, AGO: S3-Leitlinie Diagnostik, Therapie und Nachsorge der Patientin mit Zervixkarzinom. Registro AWMF número 032/033OL. 2014.
- Directrices de la NCCN: Cáncer de cuello de útero. 2017.
- Gerber S, et al: Actualización del cribado del cáncer de cuello uterino y del seguimiento mediante colposcopia. Carta del experto SGGG nº 40. 2012.
InFo ONCOLOGÍA & HEMATOLOGÍA 2018; 6(1): 6-10.