Los pies son las partes del cuerpo sometidas a un mayor esfuerzo mecánico: A los 78 años, una persona ha recorrido una media de 200.000 km. En el caso de los problemas en los pies, frecuentes entre los deportistas, hay que distinguir entre las lesiones agudas y el dolor que aumenta lentamente. Cuanto más activo sea el deportista, más generoso y rápido debe ser el diagnóstico para poder realizar una indicación quirúrgica rápida en caso necesario. Debe elaborarse un régimen claro para el tratamiento, especificando el tipo y la duración de la inmovilización, la carga y la actividad, el alcance de la analgesia y la tromboprofilaxis, y la frecuencia de las visitas de seguimiento. A más tardar en caso de progresión retardada, deberán realizarse otros diagnósticos por imagen.
En nuestras latitudes, el deseo de actividad física, especialmente en el tiempo libre, ha aumentado considerablemente en los últimos años. El aumento de la actividad física o el deporte también es practicado hoy en día cada vez más por las personas mayores. La demanda de un sistema musculoesquelético que funcione bien, incluso en la vejez, es cada vez mayor, sobre todo si se siente mentalmente en forma. Esto crea una discrepancia entre el envejecimiento del sistema musculoesquelético y las exigencias a su capacidad de recuperación. En ningún lugar puede ilustrarse esto mejor que en el pie, porque esta parte del cuerpo es, mecánicamente hablando, probablemente la más estresada a lo largo de la vida. Es importante que cada persona o paciente tome conciencia principalmente de lo que hace el pie a lo largo de la vida. Una persona da unos 10.000 pasos al día, lo que corresponde a unos 7 km. Así pues, alrededor de los 78 años, una persona ha recorrido una distancia de 200.000 km. Para los individuos muy atléticos, esta cifra es mucho mayor. Esta tensión en los pies se acumula cada día, y al igual que un neumático de coche que se “desgasta” tras años de uso, los pies también se “desgastarán” un día.
Lesiones agudas más frecuentes en los pies
Los problemas del pie que se producen durante la práctica deportiva se dividen en lesiones agudas y lesiones o patologías de aparición lenta. Las lesiones agudas suelen estar causadas por un accidente. Aquí se distingue, por ejemplo, entre lesiones anatómicas y óseas (normalmente fracturas), lesiones osteocondrales y lesiones ligamentosas o tendinosas. En cuanto a las lesiones óseas alrededor del pie, la fractura maleolar sigue siendo la más común, seguida de las fracturas en la línea de la articulación de Lisfranc con fracturas de base en el metatarso-V o una lesión en la articulación metatarso-falángica (MTP). Las lesiones osteocondrales afectan con mayor frecuencia a la articulación superior del tobillo (OSG), y en segundo lugar a la articulación MTP-I. La OSG también lidera las lesiones de ligamentos, seguida de las lesiones de ligamentos capsulares en la línea articular de Lisfranc y alrededor de las articulaciones MTP. La lesión del tendón de Aquiles sigue siendo la lesión tendinosa más frecuente en el pie, probablemente seguida de la lesión del tendón peroneo. Las lesiones primarias que se pasan por alto con más frecuencia son las lesiones del ligamento capsular en la línea articular de Lisfranc y la lesión del tibial anterior, pero con menos frecuencia la lesión del tibial posterior.
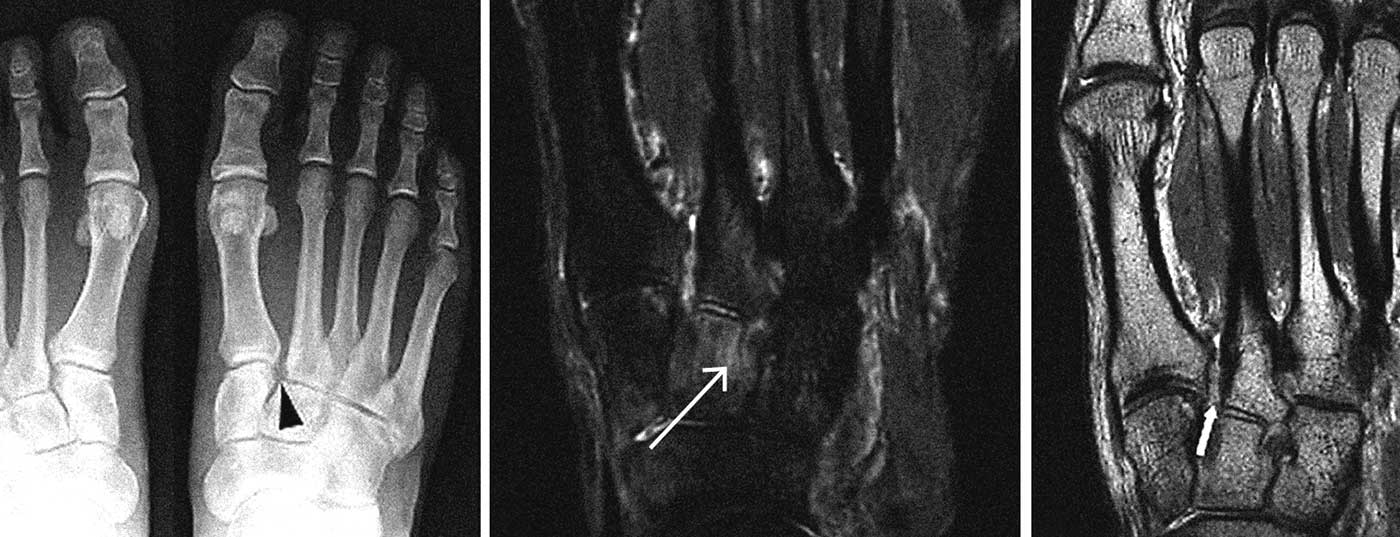
Ante la sospecha clínica de estas lesiones, debe realizarse una prueba de imagen por resonancia magnética lo antes posible y presentarla adecuadamente al especialista cuando se confirme el diagnóstico (Fig. 1) . Los síntomas de las lesiones más agudas son siempre similares a los de la inflamación clásica con tumor, dolor, rubor, calor o functio laesa.

Causas más comunes de un dolor que aumenta lentamente
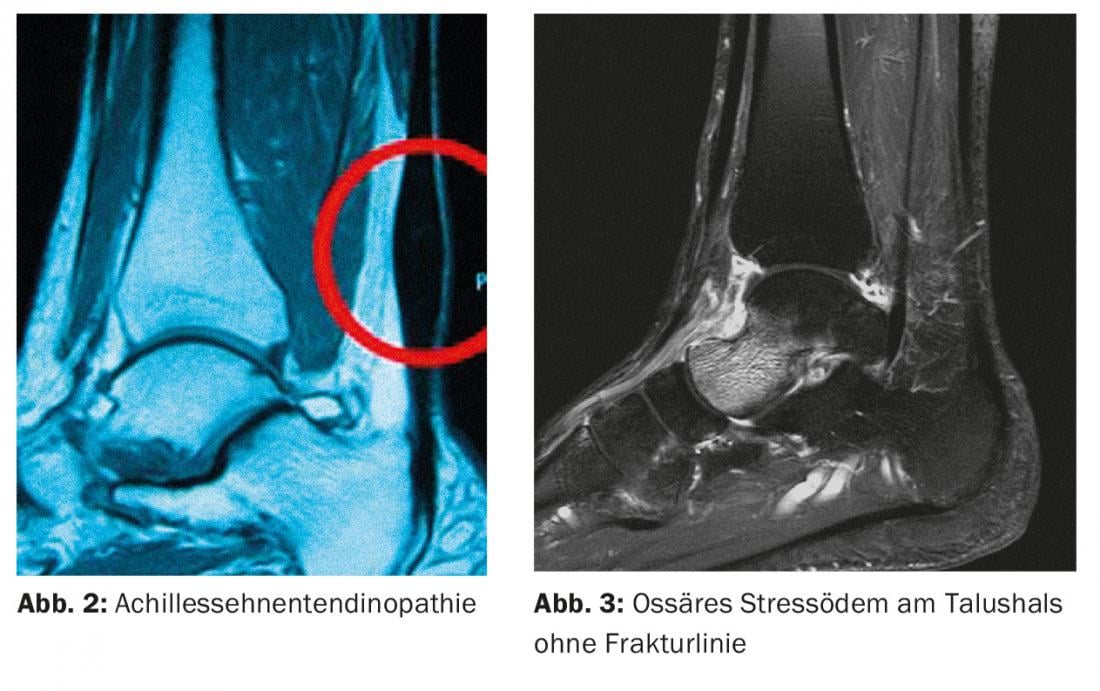
La aparición de un dolor repentino o que aumenta lentamente sin traumatismo es más frecuente en los deportistas que las lesiones agudas. Para estas afecciones de larga duración, el médico tratante debe estar familiarizado con los diagnósticos diferenciales más comunes. En el caso de los huesos, se trata de la reacción ósea de estrés, que radiológicamente suele denominarse también fractura por estrés. En los tendones, se trata de la tendinitis o tendinopatía, que es principalmente degenerativa y está causada por microlesiones. (Fig. 2). El dolor articular suele estar desencadenado por la inestabilidad de la articulación, una lesión osteocondral o una denominada artropatía, por ejemplo, una reacción de sobrecarga mecánica, una artrosis incipiente o activada o también la aparición o recaída de una afección reumática.
Historia clínica, examen clínico y diagnóstico por imagen
Los síntomas, aclaraciones y formas de terapia que se describen a continuación se aplican tanto a las lesiones agudas como a otras patologías. El motivo de consulta más frecuente sigue siendo el dolor, con menos frecuencia una función restringida o incluso una deformidad con un patrón de marcha alterado. En caso de clínica inespecífica, es importante realizar una historia clínica para averiguar el mecanismo y la fuerza implicada. Hay que tener en cuenta la calidad ósea del paciente, su edad y también las lesiones previas. Esta información ya ofrece una indicación clara de las estructuras que pueden haber sido violadas.
En el examen clínico, uno de los objetivos es asignar el dolor a una estructura anatómica. Ahora puede hacerse un diagnóstico provisional. Sin embargo, en caso de lesiones en el pie o de dolor prolongado, suelen ser necesarios otros diagnósticos. Puede llevarse a cabo de forma primaria o, si el curso del tratamiento no es satisfactorio, de forma secundaria a pesar del inicio de la terapia.
En la articulación del tobillo, se requiere al menos una radiografía del OSG ap y lateral, y en el caso de lesiones metatarsales, una radiografía convencional del pie dp/ oblicuo/lateral. Si no puede confirmarse el diagnóstico, puede ser aconsejable remitirle a un especialista del pie. El médico suele prescribir una resonancia magnética del retropié o del antepié. Sólo se recurre a una tomografía computerizada adicional o incluso a una tomografía espectral si existe una sospecha clara de lesión ósea o afección articular. Los examinadores formados en ultrasonidos pueden evitar a menudo aclaraciones adicionales mediante resonancia magnética o tomografía computarizada.
Acumulación de carga definida con precisión
Al tratar la lesión, debe elaborarse un esquema claro si es posible. Esto debería responder a preguntas como el tipo y la duración de la inmovilización, el estrés y la actividad, el alcance de la analgesia y la profilaxis de la trombosis, y la frecuencia de las visitas de seguimiento. Si existe alguna duda, en esta fase puede merecer la pena preguntar brevemente a un especialista o incluso derivar al paciente.
El tratamiento de los deportistas activos o incluso profesionales no difiere básicamente del de los no deportistas. Básicamente, sin embargo:
- Cuanto más activo sea el deportista, más generoso y rápido debe ser el diagnóstico para poder realizar una indicación quirúrgica rápida en caso necesario.
- Cuanto mejor sea el cumplimiento del paciente, más funcional deberá ser el tratamiento de seguimiento.
- Cuanto más profesional es la práctica de un deporte, más a menudo se beneficia el deportista de la fisioterapia de acompañamiento y de los cuidados de proximidad.
En el caso de los deportistas profesionales, la incapacidad laboral también debe definirse de forma regular. A medida que progresan, los atletas suelen necesitar más educación y una acumulación de carga más definida.
¿Cómo proceder en caso de retraso en la progresión?
En el mejor de los casos, una lesión se cura al cabo de unas semanas. El médico acompañante debe ser capaz de reconocer las razones y los signos de una progresión retardada. También pueden describirse como complicaciones tras un traumatismo (Tab. 1) . En caso de progresión retardada, como muy tarde deberán realizarse otros diagnósticos por imagen. La mayoría de los diagnósticos causantes pueden tratarse de forma conservadora en primera instancia. Si no se tienen conocimientos suficientes sobre estos diagnósticos, sin duda también en este caso es aconsejable remitir al paciente a un especialista, a menudo simplemente porque el paciente está intranquilo por el retraso en su evolución. En caso de progresión retardada, es aún más importante vigilar de cerca al paciente y proporcionarle apoyo de palabra y obra. Si el médico que le atiende observa que el paciente no está completamente satisfecho con las medidas y la información, está justificado remitirle a un especialista.

Los pronósticos sobre el curso o el resultado final sólo son posibles a título individual. El edema óseo, por ejemplo, puede durar de semanas a meses. Cuanto más aguda y vigorosa se observe en las imágenes, más probable es que sea sintomática (Fig. 3) . Sin embargo, es más frecuente que se produzcan edemas óseos asintomáticos en el pie en los lugares de carga fisiológica, sobre todo en los deportistas activos. Las afirmaciones sobre la importancia del edema deben ser correspondientemente cautelosas.
PRÁCTICA GP 2016; 11(4): 16-18