En el Congreso de la SGIM en Basilea, el Prof. Dr. med. Roland von Känel, Médico Jefe de Medicina Psicosomática, Psiquiatría y Psicoterapia de la Clínica Barmelweid, ofreció una actualización sobre la conexión entre el estrés, la depresión y las enfermedades cardiacas. Resultó que: los problemas psicológicos no sólo son importantes factores de riesgo de sufrir un infarto, sino que también son inversamente causados por la experiencia traumática de un infarto que realmente tiene lugar. Estas depresiones y trastornos de estrés postraumático plantean un reto en la práctica, entre otras cosas porque requieren estrategias diagnósticas y terapéuticas diferentes a las de las formas clásicas de estos trastornos.
“Los desencadenantes emocionales del síndrome coronario agudo (SCA) son frecuentes y, por tanto, clínicamente relevantes”, afirmó el Prof. Roland von Känel, Médico Jefe de Medicina Psicosomática, Psiquiatría y Psicoterapia de la Clínica Barmelweid, al introducir su presentación. Los factores de riesgo psicosocial, como el estrés emocional agudo, el estrés social crónico, el afecto negativo, ciertos factores de personalidad y los estados de fatiga muestran incrementos del riesgo de cardiopatía coronaria comparables a los de los parámetros establecidos (por ejemplo, tabaquismo, diabetes, obesidad, falta de actividad). Los estudios apoyan sobre todo el papel demostrado del estrés: según un metaanálisis [1], los arrebatos de ira multiplican casi por cinco el riesgo de infarto de miocardio/ACS (razón de tasas de incidencia 4,74; IC 95%: 2,50-8,99). El intervalo de tiempo crítico es de dos horas después de un estallido de ira. Al parecer, también existe una relación dosis-efecto: a más problemas, mayor peligro. Por otro lado, el uso regular de aspirina y betabloqueantes redujo el riesgo de SCA.
Incluso después de un acontecimiento de este tipo, los pacientes no son inmunes a los efectos negativos del estrés: la activación plaquetaria inducida por el estrés es significativamente mayor en los individuos que habían sufrido un SCA con un acontecimiento emocional desencadenante (negativo) dos horas antes de la aparición de los síntomas, hace aproximadamente un año, que en aquellos con un SCA que había tenido lugar sin desencadenantes emocionales. El tiempo de recuperación de las plaquetas también se prolonga [2].
Entre los moduladores que reducen la hipercoagulabilidad inducida por el estrés se encuentran los flavonoides dietéticos, los betabloqueantes no selectivos, la aspirina, los antagonistas del calcio, las emociones positivas y la melatonina. Se demostró que el chocolate negro rico en flavonoides disminuía significativamente la formación de fibrina inducida por el estrés (dímero D) en una población sana en comparación con el chocolate placebo [3]. Lo mismo ocurre con 3 mg de melatonina oral una hora antes de la prueba de esfuerzo estandarizada [4].
Los factores estresantes crónicos como factores de riesgo psicosocial del infarto de miocardio
Un importante factor de estrés crónico es la tensión en el trabajo. Aumenta el riesgo de cardiopatía coronaria en aproximadamente un 23% [5] y sigue siendo peligroso incluso después del infarto: László et al. encontró un aumento del 73% en el riesgo para el criterio de valoración combinado de infarto de miocardio no mortal y mortalidad cardiaca, y un aumento del 65% en la mortalidad por todas las causas [6]. Además, la falta de apoyo social funcional y estructural es relevante para los pacientes con cardiopatía coronaria preexistente: los metaanálisis suponen un aumento del riesgo de mortalidad de 1,4 a 1,7 veces [7].
El infarto como factor de estrés
El 20% de los pacientes se sienten muy estresados durante el infarto y tienen un gran miedo a la muerte. Otro 50% declara un estrés moderado y miedo a la muerte. Aproximadamente un 10-15% desarrolla síntomas postraumáticos de alcance clínicamente relevante (trastorno de estrés postraumático, TEPT) en los meses posteriores [8]. “Estos factores, a su vez, aumentan el riesgo de hospitalización de nuevo debido a un acontecimiento cardiovascular”, afirma el Prof. von Känel. Según Edmondson et al. el riesgo de un mal pronóstico (mortalidad y/o recurrencia del SCA) incluso se duplica [8]. “Tampoco hay que olvidarlo: El estrés, la ansiedad y la depresión son a veces más pronunciados en la pareja que en el paciente de infarto.
Lo último sobre la depresión
La depresión mayor es frecuente en los pacientes infartados (19,8%). Se encuentran síntomas clínicamente relevantes en aproximadamente el 7-31% [9]. La depresión también es un factor de riesgo relevante para un mal pronóstico tras un infarto de miocardio, con un aumento de aproximadamente el doble en el riesgo de mortalidad general y de casi el triple en el riesgo de mortalidad cardiaca.
“Según el DSM-IV/V, la depresión es un complejo heterogéneo de diferentes síntomas, los más importantes de los cuales son el estado de ánimo deprimido y la disminución del interés o el placer por las actividades”, afirmó el ponente. En la patogénesis de la depresión en pacientes con infarto de miocardio, la experiencia del infarto y la inflamación desempeñan un papel importante. Según diversos estudios, estos dos parámetros interactúan en el desarrollo de los síntomas depresivos. Por ejemplo, el miedo a la muerte durante el infarto se correlaciona positivamente con el TNF-α en el momento del ingreso hospitalario y con la depresividad una semana y tres meses después. Debido a estas condiciones específicas, la “depresión cardiaca” debe distinguirse de la depresión “psiquiátrica” y probablemente deba tratarse de forma diferente.
Si la depresión se dividiera en dimensiones cardiotóxicas (Tab. 1) y de ello se derivaran terapias o nuevos modelos de atención, podría mejorarse el pronóstico.

Los enfoques preventivos para reducir la experiencia traumática del infarto tienen potencial en este sentido [10]. Básicamente, los siguientes componentes terapéuticos pertenecen al tratamiento antidepresivo en la cardiopatía coronaria: autocontrol, psicoterapia, farmacoterapia y modelos de atención integrados basados en equipos (Fig. 1).
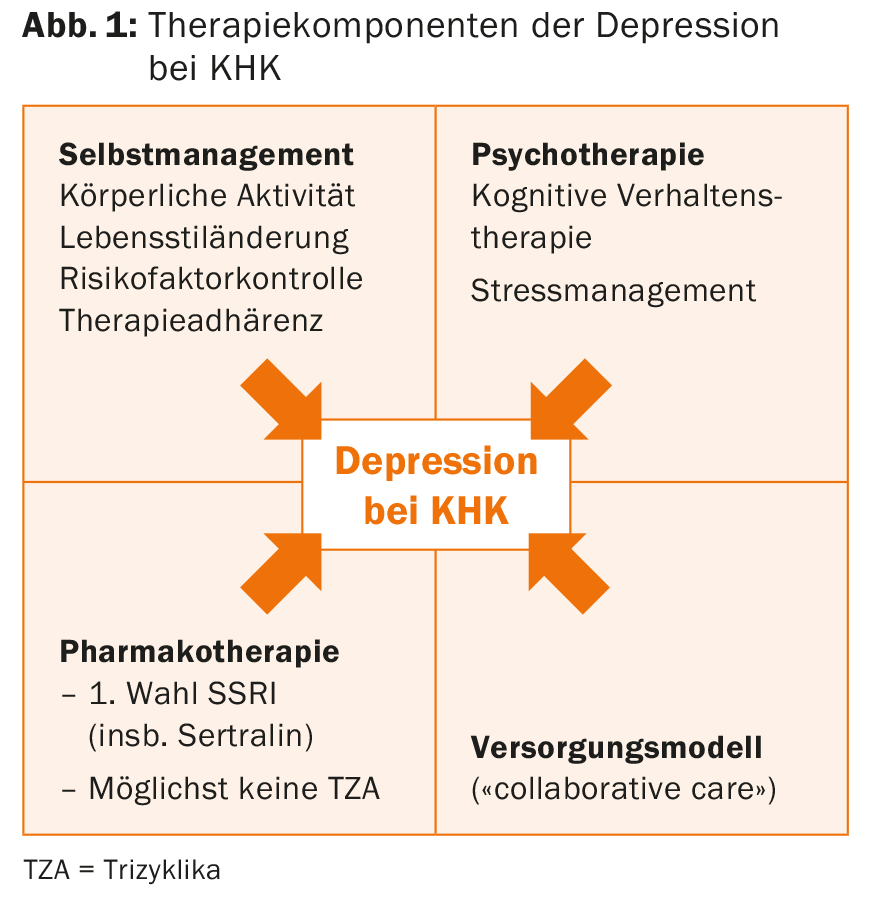
Hay que recordar que los ISRS, aunque son la primera opción en farmacoterapia, también tienen sus trampas. Por ejemplo, la tendencia a las hemorragias aumenta con los antiagregantes plaquetarios [11]. Además, hay que tener en cuenta las interacciones con otros fármacos (los ISRS inhiben las enzimas CYP450) y con respecto al citalopram se plantea la cuestión de la prolongación del intervalo QTc a una dosis >40 mg/d [12].
Fuente: “Stress, Depression and Coronary Heart Disease – an Update”, presentación en el Congreso de la SGIM, 20-22 de mayo de 2015, Basilea.
Literatura:
- Mostofsky E, Penner EA, Mittleman MA: Los arrebatos de ira como desencadenantes de acontecimientos cardiovasculares agudos: una revisión sistemática y un metaanálisis. Eur Heart J 2014 Jun 1; 35(21): 1404-1410.
- Strike PC, et al: Procesos fisiopatológicos subyacentes al desencadenamiento emocional de eventos cardíacos agudos. Proc Natl Acad Sci USA 2006 Mar 14; 103(11): 4322-4327.
- von Känel R, et al.: Efectos del consumo de chocolate negro en la respuesta protrombótica al estrés psicosocial agudo en hombres sanos. Thromb Haemost 2014 dic; 112(6): 1151-1158.
- Wirtz PH, et al: Efecto de la melatonina oral sobre la respuesta procoagulante al estrés psicosocial agudo en hombres sanos: un estudio aleatorizado controlado con placebo. J Pineal Res 2008 mayo; 44(4): 358-365.
- Kivimäki M, et al: La tensión laboral como factor de riesgo de cardiopatía coronaria: un metaanálisis colaborativo de datos de participantes individuales. Lancet 2012 Oct 27; 380(9852): 1491-1497.
- László KD, et al: La tensión laboral predice acontecimientos recurrentes tras un primer infarto agudo de miocardio: el Programa de Epidemiología Cardiaca de Estocolmo. J Intern Med 2010 Jun; 267(6): 599-611.
- Barth J, Schneider S, von Känel R: La falta de apoyo social en la etiología y el pronóstico de la cardiopatía coronaria: una revisión sistemática y un metaanálisis. Psychosom Med 2010 abr; 72(3): 229-238.
- Edmondson D, et al: Prevalencia del trastorno por estrés postraumático y riesgo de recurrencia en pacientes con síndrome coronario agudo: una revisión metaanalítica. PLoS One 2012; 7(6): e38915.
- Thombs BD, et al: Prevalencia de la depresión en supervivientes de infarto agudo de miocardio. J Gen Intern Med 2006 Ene; 21(1): 30-38.
- Meister R, et al: Myocardial Infarction – Stress PRevention INTervention (MI-SPRINT) to reduce the incidence of posttraumatic stress after acute myocardial infarction through trauma-focused psychological counselling: study protocol for a randomized controlled trial. Ensayos 2013 oct 11; 14: 329.
- Labos C, et al: Riesgo de hemorragia asociado al uso combinado de inhibidores selectivos de la recaptación de serotonina y tratamiento antiplaquetario tras un infarto agudo de miocardio. CMAJ 2011 Nov 8; 183(16): 1835-1843.
- Vieweg WV, et al.: Citalopram, prolongación del intervalo QTc y torsade de pointes. ¿Cómo debemos aplicar la reciente resolución de la FDA? Am J Med 2012 Sep; 125(9): 859-868.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2015; 13(4): 34-36