En la actualidad no existen pruebas suficientes de la sustitución del calcio en la población general sana para la prevención primaria de la osteoporosis. Aunque se midió densitométricamente un pequeño aumento de la densidad ósea, probablemente no pueda derivarse de ello ningún efecto clínicamente relevante en la población general [1]. Por otro lado, la recomendación de una ingesta suficiente de calcio y vitamina D (Tab. 1) como base para cualquier terapia de la osteoporosis y como profilaxis primaria de la osteoporosis en grupos de riesgo (Tab. 2) indiscutible. También en este caso, la ingesta de calcio debe proceder principalmente de los alimentos.
El calcio y la vitamina D son esenciales para los huesos. Sin ellos, la construcción y el mantenimiento de la estructura ósea no son posibles. Hace muchos años se demostró que la administración de suplementos de calcio (1,2 g/día) y vitamina D (800 UI/día) puede reducir significativamente la probabilidad de fracturas de cadera, vertebrales y de otro tipo en mujeres posmenopáusicas de edad avanzada e institucionalizadas [2].

Vitamina D
Por un lado, la vitamina D se forma en la piel bajo la radiación UV, por otro, también se absorbe con diversos alimentos como el pescado, la carne y los productos lácteos. Internacionalmente, un nivel sérico de >50 nmol/L se considera suficiente y un nivel sérico de <20 nmol/L se considera deficiente (Tab. 3) [3]. Una carencia grave de vitamina D provoca una pérdida de estructura ósea a través del hiperparatiroidismo secundario, lo que a su vez conlleva una mayor tendencia a las fracturas.
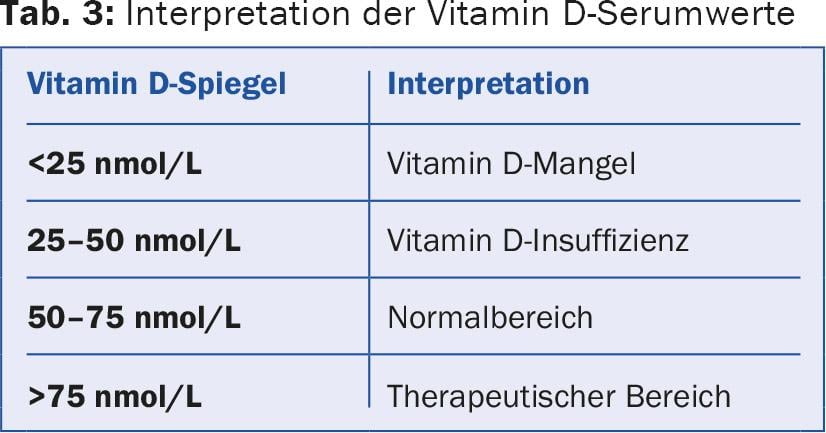
En muchas personas mayores de 65 años, la carencia de vitamina D puede detectarse mediante pruebas de laboratorio. La capacidad de síntesis de vitamina D de la piel envejecida disminuye porque la concentración cutánea de 7-dehidrocolesterol de una persona de 70 años es sólo el 25% de la de una de 20 años. Incluso en los jóvenes, la síntesis de vitamina D en nuestras latitudes sólo es suficiente en los meses soleados de verano, y sólo con la piel pálida y sin protección solar.
Se demostró que la sustitución de la vitamina D reduce las fracturas de cadera y no vertebrales. Sin embargo, esto sólo alcanzó significación estadística en los grupos de dosis altas (>800 UI/d) [4].
El nivel debe determinarse antes de iniciar la sustitución de vitamina D y durante el curso (Tab. 4) [3]. En general, la sustitución de vitamina D se considera segura y en la actualidad se realiza principalmente por vía peroral, ya sea con dosis diarias, semanales o mensuales en gotas. Sólo cabe esperar toxicidad a un nivel sérico >150 nmol/L. Los síntomas de sobredosis incluyen náuseas, vómitos, estreñimiento, alteraciones sensoriales, pérdida de peso y cálculos renales o depósitos de calcio en otros órganos.

Calcio
Las recomendaciones sobre la ingesta diaria de calcio están actualmente en proceso de cambio. Actualmente, la Asociación Suiza contra la Osteoporosis (SVGO) recomienda una ingesta diaria de 1000-1200 mg de calcio. Lo ideal es ingerir el calcio con la comida, ya que así se garantiza un aporte constante a lo largo del día. El calcio se encuentra en la leche y los productos lácteos, así como en las verduras, los cereales y el agua mineral. Existen varias tablas de cálculo en Internet para calcular la ingesta diaria de calcio con los alimentos (por ejemplo, la calculadora de calcio en www.rheumaliga.ch).
En diferentes circunstancias y con distintas enfermedades, la absorción enteral de calcio y vitamina D se reduce. En tales casos, debe hacerse primero el diagnóstico de la enfermedad subyacente (por ejemplo, enteropatía). Además, los factores de riesgo deben eliminarse si es posible (Tabla 2) . Mención especial merece el uso de inhibidores de la bomba de protones (IBP). El ácido gástrico es crucial para la homeostasis del calcio. La terapia con IBP a largo plazo no sólo reduce la densidad mineral ósea, sino que se ha demostrado que aumenta el riesgo de fracturas.
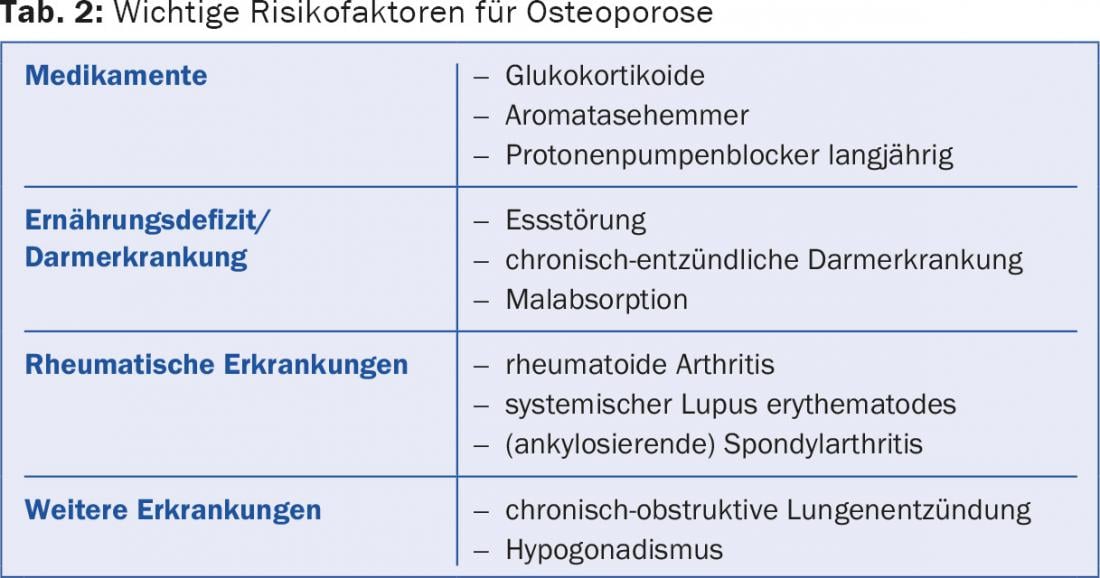
El organismo compensa una ingesta demasiado baja de calcio a largo plazo con un hiperparatiroidismo secundario, que también representa el proceso patogénico de la ingesta de IBP. Esto conduce a la reabsorción de calcio de los huesos, en consecuencia a una disminución de la densidad ósea y, por último, a un aumento de la probabilidad de fracturas. Estos grupos de personas se benefician de una sustitución regular de calcio, al igual que las personas que reciben terapia con glucocorticoides.
El calcio en la dieta no aumenta el riesgo cardiovascular [5]. Algunos estudios describieron incluso un efecto protector mínimo. En cambio, los resultados relativos a la sustitución del calcio no son coherentes, lo que probablemente se deba al diferente diseño de los estudios, a las distintas poblaciones estudiadas y a sus hábitos alimentarios regionales. En general, las poblaciones con una baja ingesta de calcio en la dieta y bajos niveles de vitamina D son las que más se benefician. Por el contrario, los grupos de pacientes con suplementos de calcio tienen más probabilidades de presentar un mayor riesgo cardiovascular, mientras que esto no se ha demostrado en el caso del calcio dietético elevado.
Un efecto secundario potencial es la nefrocalcinosis. Como criterio de valoración primario, esto no se ha estudiado hasta ahora, y la mayoría de los estudios no mencionan los cálculos renales. Un único trabajo informa de que la incidencia fue del 2,3% en el grupo del calcio frente al 1,9% en el grupo del placebo [6]. Las dolencias gastrointestinales también se evalúan de forma diferente. Éstos van desde un estreñimiento leve hasta un cólico agudo que puede llevar a la hospitalización. También en este caso apenas existen datos sobre la incidencia.
Beneficios para la población en general
Sigue siendo indiscutible que una ingesta suficiente de calcio en combinación con vitamina D puede reducir la incidencia de fracturas en personas mayores e institucionalizadas. Este efecto es más fuerte cuanto mayor es la deficiencia de vitamina D o la ingesta de calcio. Es mucho menos pronunciado en la población general sana. Seis grandes ensayos aleatorizados mostraron como mucho un ligero aumento de la densidad ósea (sin significación estadística). Los autores concluyen que el pequeño efecto beneficioso no justifica los costes y los posibles efectos secundarios [7].
Literatura:
- Tai V, et al: Ingesta de calcio y densidad mineral ósea: revisión sistemática y metaanálisis. BMJ 2015; 351: h4183.
- Chapuy M, et al: Vitamina D3 y calcio para prevenir las fracturas de cadera en mujeres de edad avanzada. N Engl J Med 1992; 327: 1637-1642.
- Rizzoli R, et al: Suplementos de vitamina D en mujeres mayores o posmenopáusicas: actualización de 2013 de las recomendaciones de 2008 de la Sociedad Europea de Aspectos Clínicos y Económicos de la Osteoporosis y la Osteoartritis (ESCEO). Curr Med Res Opin 2013; 29(4): 305-313.
- Bischoff-Ferrari HA, et al: Un análisis conjunto de los requisitos de dosis de vitamina D para la prevención de fracturas. N Engl J Med 2012; 367: 40-49.
- Waldmann T, et al: Calcio y enfermedad cardiovascular: una revisión. Am J Lifestyle Med 2015: 9(4): 298-307.
- Jackson R, et al: Suplementos de calcio más vitamina D sobre el riesgo de fracturas. N Engl J Med 2006; 354:669-683.
- Bolland MJ, et al: Ingesta de calcio y riesgo de fractura: revisión sistemática. BMJ 2015; 351: h4580.
PRÁCTICA GP 2015; 10(12): 15-17