En el Foro Suizo de Trastornos de Ansiedad y del Estado de Ánimo de la Sociedad Suiza de Ansiedad y Depresión (SGAD) de este año, el Prof. Dr. med. Martin E. Keck, de Oetwil am See, presentó por primera vez la segunda parte de las recomendaciones de la SGAD para el tratamiento de los trastornos de ansiedad. Esta segunda parte está dedicada a los trastornos obsesivo-compulsivos y al trastorno por estrés postraumático (TEPT) y ha sido preparada por la SGAD en colaboración con la Sociedad Suiza de Trastornos Obsesivo-Compulsivos (SGZ), la Sociedad Suiza de Psiquiatría Biológica (SGBP) y la Sociedad Suiza de Psiquiatría y Psicoterapia (SGPP).
Las recomendaciones de tratamiento de la SGAD se basaron en las directrices de la Federación Mundial de Sociedades de Psiquiatría Biológica (WFSBP) [1], que se adaptaron a las condiciones y prácticas locales. Los criterios de evidencia aplicados también se corresponden con los de la WFSBP. El Dr. Martin Keck subrayó que la aplicación de las recomendaciones terapéuticas debe tener siempre en cuenta la propia experiencia clínica, o como dijo el Dr. David Sackett, fundador de la MBE: “Practicar la medicina basada en la evidencia (MBE) significa integrar la experiencia clínica individual con las mejores pruebas externas disponibles procedentes de la investigación sistemática.”
Principios de tratamiento
Para ambos trastornos, el TOC y el trastorno de estrés postraumático (TEPT), la psicoterapia basada en pruebas suele ser el tratamiento de primera elección. En caso de deterioro de moderado a grave, suele recomendarse un tratamiento farmacológico adicional. Siempre hay que ser consciente de que el efecto de la medicación suele retrasarse. Aunque muchas de las sustancias utilizadas no están aprobadas para estas indicaciones, pueden utilizarse fuera de lo indicado, lo que sólo necesita documentarse brevemente. Es importante contar con un plan de terapia individual con tratamiento multimodal, que incluya siempre la psicoeducación.
El tratamiento debe durar al menos de seis meses a dos años y continuarse de doce a 24 meses después de la remisión. “Siempre hay que tener en cuenta, en relación con las directrices, que suponen pacientes ideales-típicos, es decir, sin comorbilidades, mientras que en la práctica clínica diaria solemos tener que tratar con casos muy complejos”, añadió el Prof. Keck.

Trastorno obsesivo-compulsivo
La psicoterapia basada en pruebas -tratamiento de primera elección para el TOC- tiene unas tasas de éxito ligeramente superiores a la farmacoterapia y, en particular, una mayor estabilidad. La elevada complejidad de la enfermedad requiere a menudo enfoques multimodales, siendo la terapia cognitivo-conductual (TCC) la mejor estudiada y considerada el patrón oro. Se recomienda combinar la TCC con elementos sistémicos, psicodinámicos y basados en la atención plena. Los componentes individuales de la psicoterapia deben seleccionarse sobre la base de un cuidadoso análisis conductual (condiciones causales, desencadenantes, mantenedoras). Debe prestarse especial atención al funcionamiento intrapsíquico e interpersonal, ya que son las razones más comunes del fracaso y la interrupción del tratamiento. El componente central de la TC debe ser siempre la exposición a la gestión de la respuesta in sensu e in vivo. En cuanto a las intervenciones cognitivas, se recomienda la identificación, revisión y corrección de los pensamientos obsesivos intrusivos y, lo que es muy importante, de las metacogniciones (modificación de los supuestos básicos subyacentes).
En farmacoterapia, se recomiendan principalmente los inhibidores selectivos de la recaptación de serotonina ( ISRS) (Tab. 1). La clomipramina, que se considera el patrón oro y el comparador estándar, tiene el único inconveniente de que presenta efectos secundarios desagradables en casos individuales. Las tasas de respuesta (atención: ¡no confundir con las tasas de remisión!) son del 60-80%. Cabe esperar un inicio de acción retardado de cuatro a seis semanas y la aparición del efecto máximo al cabo de doce semanas. La duración de la terapia de mantenimiento es individual, normalmente se recomienda una duración de doce a 24 meses. En casos individuales, son necesarias dosis muy elevadas (uso fuera de indicación). “Tenga en cuenta que después de la farmacoterapia sola, las tasas de recaída son muy altas, por lo que siempre debe combinarla con psicoterapia. El patrón oro es la combinación de KVT más un antidepresivo”, subrayó el Prof. Keck. En ausencia de respuesta a los ISRS (según la directriz, al menos 3 meses y dosis altas), el aumento con un neuroléptico tiene éxito en el 30% de los pacientes. Como última ratio, puede considerarse la estimulación cerebral profunda o la TEC (terapia electroconvulsiva, categoría de evidencia B3).
Trastorno obsesivo-compulsivo
La psicoterapia basada en pruebas -tratamiento de primera elección para el TOC- tiene unas tasas de éxito ligeramente superiores a la farmacoterapia y, en particular, una mayor estabilidad. La elevada complejidad de la enfermedad requiere a menudo enfoques multimodales, siendo la terapia cognitivo-conductual (TCC) la mejor estudiada y considerada el patrón oro. Se recomienda combinar la TCC con elementos sistémicos, psicodinámicos y basados en la atención plena. Los componentes individuales de la psicoterapia deben seleccionarse sobre la base de un cuidadoso análisis conductual (condiciones causales, desencadenantes, mantenedoras). Debe prestarse especial atención al funcionamiento intrapsíquico e interpersonal, ya que son las razones más comunes del fracaso y la interrupción del tratamiento. El componente central de la TC debe ser siempre la exposición a la gestión de la respuesta in sensu e in vivo. En cuanto a las intervenciones cognitivas, se recomienda la identificación, revisión y corrección de los pensamientos obsesivos intrusivos y, lo que es muy importante, de las metacogniciones (modificación de los supuestos básicos subyacentes).
En farmacoterapia, se recomiendan principalmente los inhibidores selectivos de la recaptación de serotonina (ISRS) (Tabla 1). La clomipramina, que se considera el patrón oro y el comparador estándar, tiene el único inconveniente de que presenta efectos secundarios desagradables en casos individuales. Las tasas de respuesta (atención: ¡no confundir con las tasas de remisión!) son del 60-80%. Cabe esperar un inicio de acción retardado de cuatro a seis semanas y la aparición del efecto máximo al cabo de doce semanas. La duración de la terapia de mantenimiento es individual, normalmente se recomienda una duración de doce a 24 meses. En casos individuales, son necesarias dosis muy elevadas (uso fuera de indicación). “Tenga en cuenta que después de la farmacoterapia sola, las tasas de recaída son muy altas, por lo que siempre debe combinarla con psicoterapia. El patrón oro es la combinación de KVT más un antidepresivo”, subrayó el Prof. Keck. En ausencia de respuesta a los ISRS (según la directriz al menos 3 meses y dosis altas), el aumento con un neuroléptico tiene éxito en el 30% de los pacientes. Como última ratio, puede considerarse la estimulación cerebral profunda o la TEC (terapia electroconvulsiva, categoría de evidencia B3).

Trastorno de estrés postraumático
La psicoterapia basada en pruebas también se considera el tratamiento de elección para el trastorno de estrés postraumático. Las intervenciones centradas en el trauma que utilizan la terapia cognitivo-conductual con gestión de exposición-respuesta han demostrado ser las más eficaces. La Terapia de Exposición Prolongada (psicoeducación, exposición imaginaria e in vivo), la Terapia de Procesamiento Cognitivo (confrontación limitada a los peores momentos [hot spots]) y el Rescripting Imaginario y Antialptraumtraining (por ejemplo, sueño alternativo) han demostrado ser equivalentes. La EMDR (Desensibilización y Reprocesamiento por Movimientos Oculares) ha demostrado su eficacia y, por lo tanto, se recomienda.
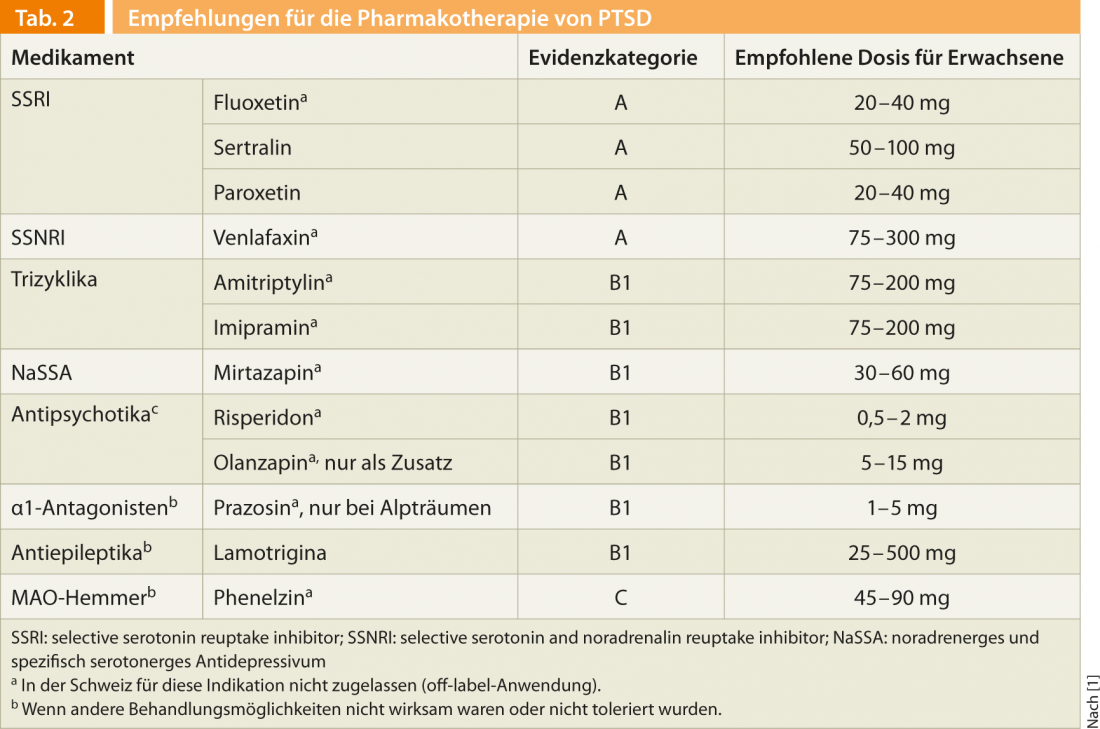
La farmacoterapia sólo está indicada si la psicoterapia por sí sola no es suficiente o, lo que es muy frecuente, si existen comorbilidades como depresión, trastornos de ansiedad, trastornos disociativos o somatomorfos, trastornos adictivos, etc. Si el paciente responde a la farmacoterapia, debe continuarse durante al menos doce meses. Las sustancias recomendadas se resumen en la tabla 2.
Dado que el TEPT se desencadena por un acontecimiento circunscrito, se plantea la cuestión de si no podría prevenirse mediante una profilaxis secundaria eficaz. Es importante señalar que sólo alrededor del 10-50% de las personas afectadas por un acontecimiento traumático llegan a desarrollar un TEPT. El consenso actual es que el debriefing tras el suceso no sólo no ayuda, sino que incluso puede perjudicar, y por lo tanto está obsoleto. Además, la situación de las pruebas sobre las medidas profilácticas es muy poco clara. “La estabilización es sin duda fundamental en la prevención secundaria, aunque el procedimiento puede variar mucho de un individuo a otro. Un buen entorno social es sin duda uno de los mejores factores pronósticos”, explicó el Prof. Keck. En ciertos casos, la administración a corto plazo (de unos días a un máximo de 3-4 semanas) de benzodiacepinas puede ser útil en el periodo inicial tras el traumatismo para el tratamiento sintomático de la ansiedad y los trastornos del sueño con el fin de puentear el efecto de los antidepresivos. Sin embargo, éstos no tienen ningún efecto profiláctico.
Bibliografía del editor
Fuente:4º Foro Suizo de los Trastornos del Ánimo y la Ansiedad (SFMAD), Zúrich, 18 de abril de 2013