La FOPH y la Comisión Federal de Vacunación recomiendan la vacunación contra el herpes zóster con la vacuna de subunidades adyuvada para las personas sanas a partir de los 65 años y para los pacientes con inmunodeficiencia a partir de los 50 años o, en su caso, a partir de los 18 años. La vacuna básica contra la varicela está incluida en el calendario de vacunación de los lactantes de 9 y 12 meses. Se aconseja a las personas de entre 13 meses y 39 años que no hayan sido vacunadas y que aún no hayan contraído la varicela que se vacunen de refuerzo.
Más del 95% de las personas en Suiza se infectan de varicela en la infancia, pero normalmente sólo contraen una fiebre leve y una erupción cutánea con picor o un exantema generalizado [1,2]. De los que enferman por primera vez a una edad ≥16 años, alrededor de 50 tienen que ser hospitalizados cada año debido a complicaciones y unos 20 por cada 100.000 mueren a consecuencia de ello, lo que supone una frecuencia entre 10 y 20 veces mayor que en los niños más pequeños [3]. Los virus de la varicela zóster permanecen en el organismo de por vida y pueden reactivarse décadas después y causar herpes zóster (culebrilla) [2].
Reactivación del virus de la varicela: alrededor de uno de cada tres sufre complicaciones
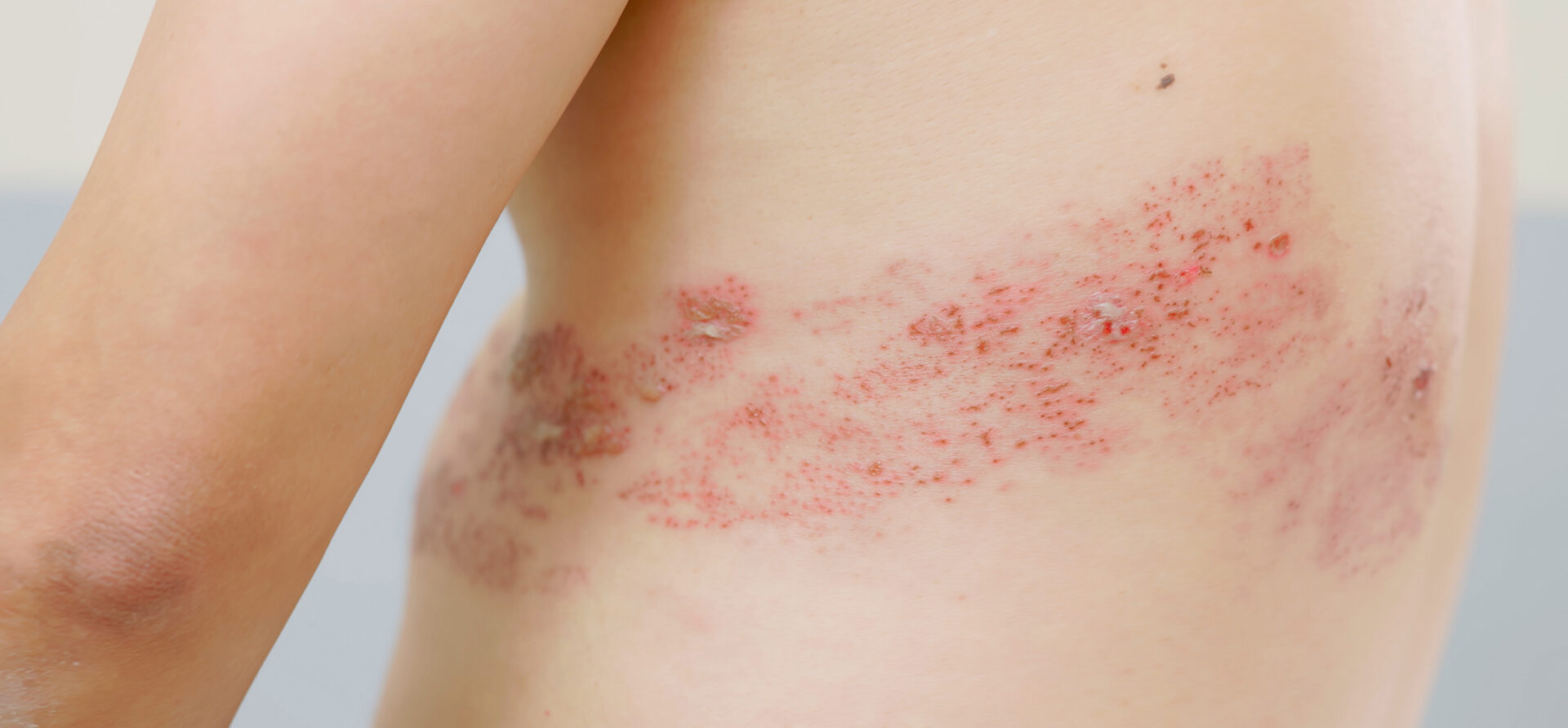
Alrededor de un tercio de las personas que han tenido varicela desarrollarán herpes zóster más adelante [3]. La prevalencia aumenta a partir de los 50 años y es mayor en personas inmunodeprimidas [4,5]. En Suiza, más de 20.000 consultas al año están asociadas al herpes zóster, la mitad de las cuales afectan a personas mayores de 65 años [6]. El herpes zóster se manifiesta como una erupción dolorosa y/o con ardor que se seca al cabo de unos días y forma una costra que acaba cayendo [6]. Se producen complicaciones en alrededor del 30% de los casos; las infecciones oculares en particular pueden ser graves y están asociadas a un riesgo de ceguera (recuadro) [2,6]. Además, el dolor crónico puede aparecer semanas o meses después del herpes zóster; en el 20% de los pacientes mayores de 65 años, esta afección dura más de tres meses (neuralgia post-zóster) [2,6].
| Complicaciones del herpes zóster: ancianos e inmunodeprimidos corren un riesgo especial La complicación más común del herpes zóster (HZ) es la neuralgia postherpética (NPH). A los 30 años, alrededor del 7% de los pacientes con HZ están afectados por NPH, a los 50 años es de alrededor del 12%, y a los 70 alrededor del 18% [14]. En la neuralgia postherpética, el dolor neurálgico puede persistir durante varias semanas, meses o incluso años después de que la erupción haya remitido. El dolor de la NPH se limita al dermatoma correspondiente y suele describirse como ardiente o punzante. Los episodios de dolor pueden variar mucho de una persona a otra, y en algunos casos pueden tener un impacto significativo en la calidad de vida [15]. El herpes zóster oftálmico es consecuencia de la reactivación del virus de la varicela zóster en el ganglio del trigémino y es una complicación especialmente grave. Puede poner en peligro la vista y requiere un tratamiento antiviral urgente [16]. Más raramente, pueden aparecer otras complicaciones oftalmológicas, dermatológicas, neurológicas, viscerales o vasculares [8]. |
Se recomienda la vacunación de puesta al día si se ha omitido la vacunación básica
Desde el 1 de enero de 2023, el EKIF y la FOPH recomiendan dos dosis de la vacuna contra la varicela como vacunación básica contra la varicela para todos los lactantes de 9 y 12 meses en Suiza [2,3]. La vacunación debe realizarse preferentemente con una vacuna combinada, tetravalente, MMRV, que protege contra cuatro enfermedades: Sarampión, parotiditis, rubéola y varicela [3]. Dado que el riesgo de complicaciones de la enfermedad aumenta en los adultos y que la infección debe prevenirse en todas las personas que aún no son inmunes, se recomienda revacunar (1 ó 2 dosis) contra la varicela (o triple vírica) a todos los niños, adolescentes y adultos de entre 13 meses y 39 años que aún no hayan contraído la varicela y que no hayan recibido un total de dos dosis de vacuna [3]. Si existen dudas sobre una infección previa de varicela, pueden determinarse los anticuerpos IgG para aclarar el estado inmunitario [3]. Los costes tanto de la vacunación básica recomendada como de la vacunación de refuerzo con vacunas individuales contra la varicela están cubiertos por el seguro de enfermedad obligatorio (seguro básico) [3].
Shingrix® protege a las personas mayores de 65 años y a otros grupos de riesgo contra el herpes zóster
La vacunación contra el herpes zóster con la vacuna de subunidades adyuvada (Shingrix®) está recomendada en Suiza desde 2022 para las personas sanas a partir de 65 años y para los pacientes con inmunodeficiencia a partir de 50 años o con inmunodeficiencia grave a partir de 18 años [3,7]. Shingrix es una vacuna de subunidad recombinante, adyuvada con AS01B [7,8]. Una dosis (0,5 ml) contiene 50 μg del antígeno de la glicoproteína E (gE) del virus de la varicela zóster, que se produce mediante tecnología de ADN recombinante. El adyuvante AS01B contiene 50 μg del extracto de la planta Quillaja saponaria Molina y 50 μg de un lípido monofosforil A (MPL) de Salmonella minnesota.
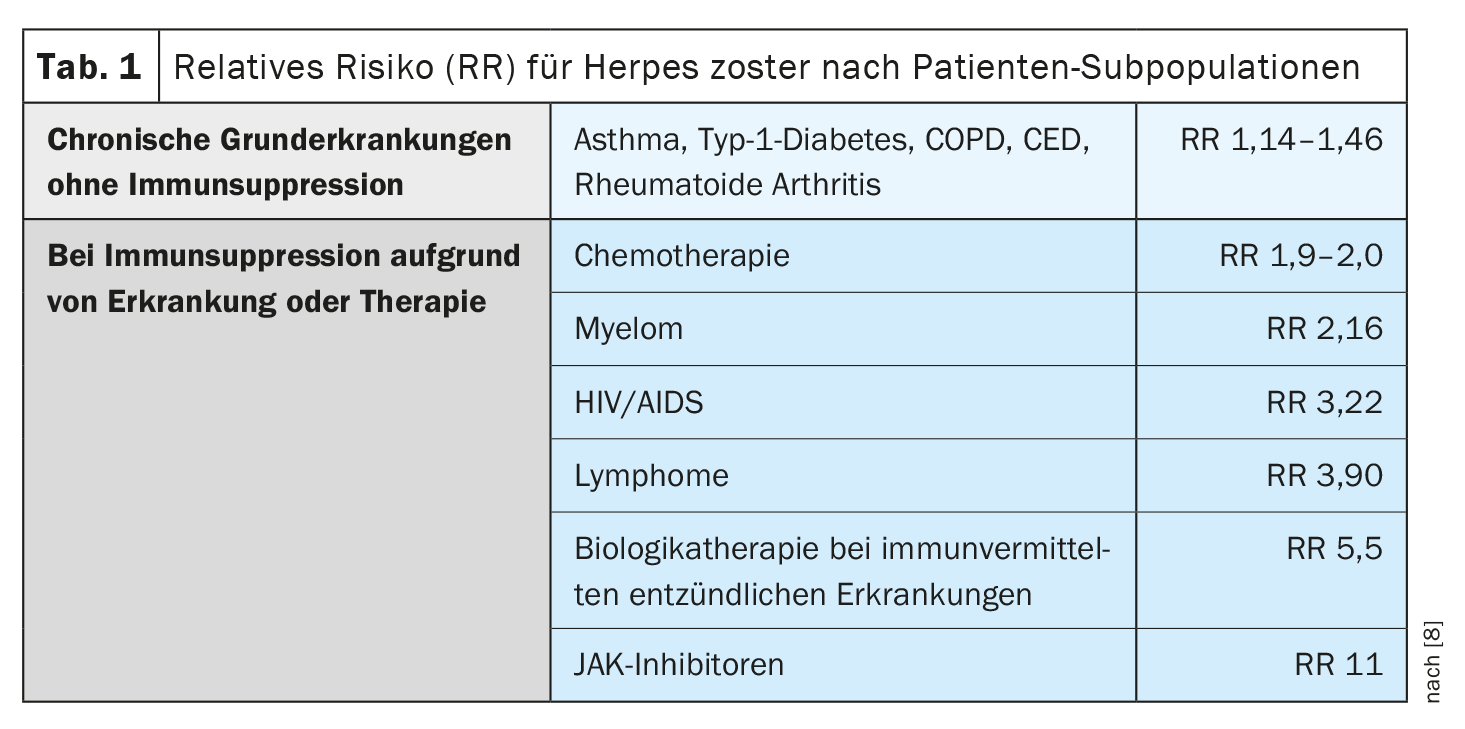
En muchas enfermedades crónicas subyacentes sin inmunosupresión, el riesgo de herpes zóster sólo aumenta ligeramente, pero en caso de inmunosupresión debida a la enfermedad o a la terapia, a veces es masivamente superior en comparación con individuos sanos emparejados por edad (Tabla 1) . [8]. En un metaanálisis sobre el riesgo de herpes zóster en individuos inmunodeprimidos en EE.UU., la incidencia anual fue mayor en el caso de las neoplasias hematológicas y tras el trasplante de células madre hematopoyéticas, seguido del trasplante de órganos [9–11].
Se requieren dos dosis de Shingrix® con un intervalo mínimo de dos meses. Los análisis sobre inmunogenicidad mostraron que 2 dosis de Shingrix® provocan un aumento >4 veces superior de la respuesta inmunitaria celular en comparación con 1 dosis [5]. Por lo tanto, son necesarias dos dosis para una buena inmunogenicidad, incluso después de Zostavax® y aun con una mayor reactogenicidad [5]. Para las personas con inmunodeficiencia, también puede considerarse un intervalo de cuatro semanas de forma individual. En Suiza, la vacunación con la vacuna de subunidades Shingrix® está reembolsada por el seguro de enfermedad obligatorio [3].
Las recomendaciones anteriores de 2017 para la vacuna viva atenuada (Zostavax®) sólo se aplican a las personas de 65 a 79 años sin inmunodeficiencia que prefieran la vacuna viva a la vacuna de subunidades. La vacunación con la vacuna viva atenuada no está cubierta por el seguro médico obligatorio [3,7].
“ZOE50” y “ZOE-70”: Eficacia de Shingrix® en personas ≥50 y ≥70 años
El estudio de eficacia clínica controlado con placebo “ZOE50” examinó a 15.411 participantes de edad ≥50 años durante un periodo medio de seguimiento de 3,2 años [8,12]. Seis participantes del grupo de la vacuna y 210 del grupo del placebo desarrollaron herpes zóster (tasa de incidencia 0,3 frente a 9,1 por 1.000 personas-año). La eficacia de la vacuna contra el herpes zóster fue del 97,2% (IC 95%; 93,7-99,0%; p<0,001) [8,12]. La eficacia para todos los grupos de edad se situó entre el 96,6% y el 97,9% [8,12]. En el estudio “ZOE-70”, muy similar, con un total de 13.900 participantes (de edad ≥70 años), se produjo HZ durante un seguimiento medio de 3,7 años en 23 participantes tras Shingrix® frente a 223 tras placebo (0,9 frente a 9,2 por 1.000 personas-año) [8,13]. La eficacia contra el herpes zóster fue del 89,8% (IC 95%; 84,2-93,7%; p<0,001) y fue similar en los participantes de 70 a 79 años (90,0%) y en los de 80 años o más (89,1%) [13].
Congreso: SGAIM Herbstkongress
Literatura:
- «Gürtelrose», www.usz.ch/krankheit/guertelrose, (letzter Abruf 21.11.2023)
- BAG: Kommentar zu den Änderungen der KLV vom 28. November 2022 per 1. Januar 2023 AS 2022 840 vom 22. Dezember 2022
- «Windpocken & Gürtelrose», www.bag.admin.ch/bag/de/home/krankheiten/krankheiten-im-ueberblick/windpocken.html#-1259201142, (letzter Abruf 21.11.2023)
- Schiffner-Rohe J, et al.: Herpes zoster in Deutschland. Eine retrospektive Analyse von GKV-Daten. [Herpes zoster in Germany. A retrospective analyse of SHL data]. MMW Fortschr Med 2010 Jan;151 Suppl 4: 193–197.
- «Wie ein Impfstoff der Gürtelrose vorbeugen kann», Dr. med. Daniel Desgrandchamps, Satelliten Symposium GSK, SGAIM Herbstkongress, 21.–22.09.2023.
- «Gürtelrose (Herpes zoster)». www.infovac.ch/de/impfunge/nach-krankheiten-geordnet/guertelrose-herpes-zoster, (letzter Abruf 21.11.2023)
- Swissmedic: Arzneimittelinformationen,
www.swissmedicinfo.ch,(última consulta: 21 de noviembre de 2023) - BAG-Bulletin 47/2021, Ausgabe vom 22. November 2022.
- McKay SL, et al.: Herpes Zoster Risk in Immunocompromised Adults in the United States: A Systematic Review. Clinical infectious diseases an official publication of the Infectious Diseases Society of America 2020; 71(7): e125–e134.
- Chen H-H, et al.: Risk of herpes zoster in patients with systemic lupus erythematosus: a three-year follow-up study using a nationwide population-based cohort. Clinics (Sao Paulo, Brazil) 2011; 66(7): 1177–1182.
- Bastidas A, et al.: Effect of Recombinant Zoster Vaccine on Incidence of Herpes Zoster After Autologous Stem Cell Transplantation: A Randomized Clinical Trial. JAMA 2019; 322(2): 123–133.
- Lal H, et al. Efficacy of an adjuvanted herpes zoster subunit vaccine in older adults. The New England Journal of Medicine 2015; 372(22): 2087–2096.
- Cunningham AL, et al.: Efficacy of the Herpes Zoster Subunit Vaccine in Adults 70 Years of Age or Older. The New England Journal of Medicine 2016; 375(11): 1019–1032.
- Hillebrand K, et al.: Incidence of herpes zoster and its complications in Germany, 2005–2009. The Journal of infection 2015; 70(2): 178–186.
- Johnson RW, et al.: The impact of herpes zoster and post-herpetic neuralgia on quality-of-life. BMC medicine 2010; 8: 37.
- Liesegang T: Herpes Zoster Ophthalmicus: Natural History, Risk Factors, Clinical Prevention and Morbidity. Ophthalmology 2008; 115(2); suppl): S3–S12.
HAUSARZT PRAXIS 2023; 18(12): 24–25