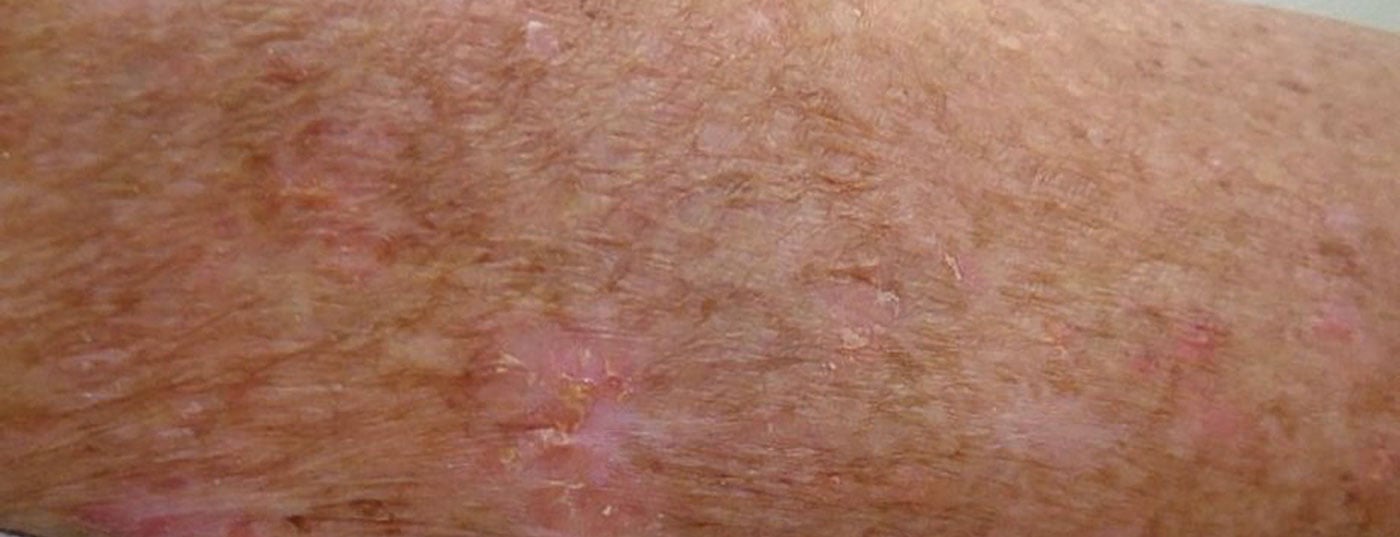
Las queratosis actínicas son las lesiones precancerosas más comunes de la piel. Aunque sólo entre el cinco y el diez por ciento de las queratosis actínicas se convierten en cáncer de piel, hoy en día no es posible predecir con certeza qué lesiones se convertirán en carcinoma escamoso invasivo y cuáles no. Por ello, los expertos recomiendan tratar las queratosis actínicas en general. El amplio espectro de opciones de tratamiento se ha ampliado recientemente para incluir una innovadora opción de terapia farmacológica.
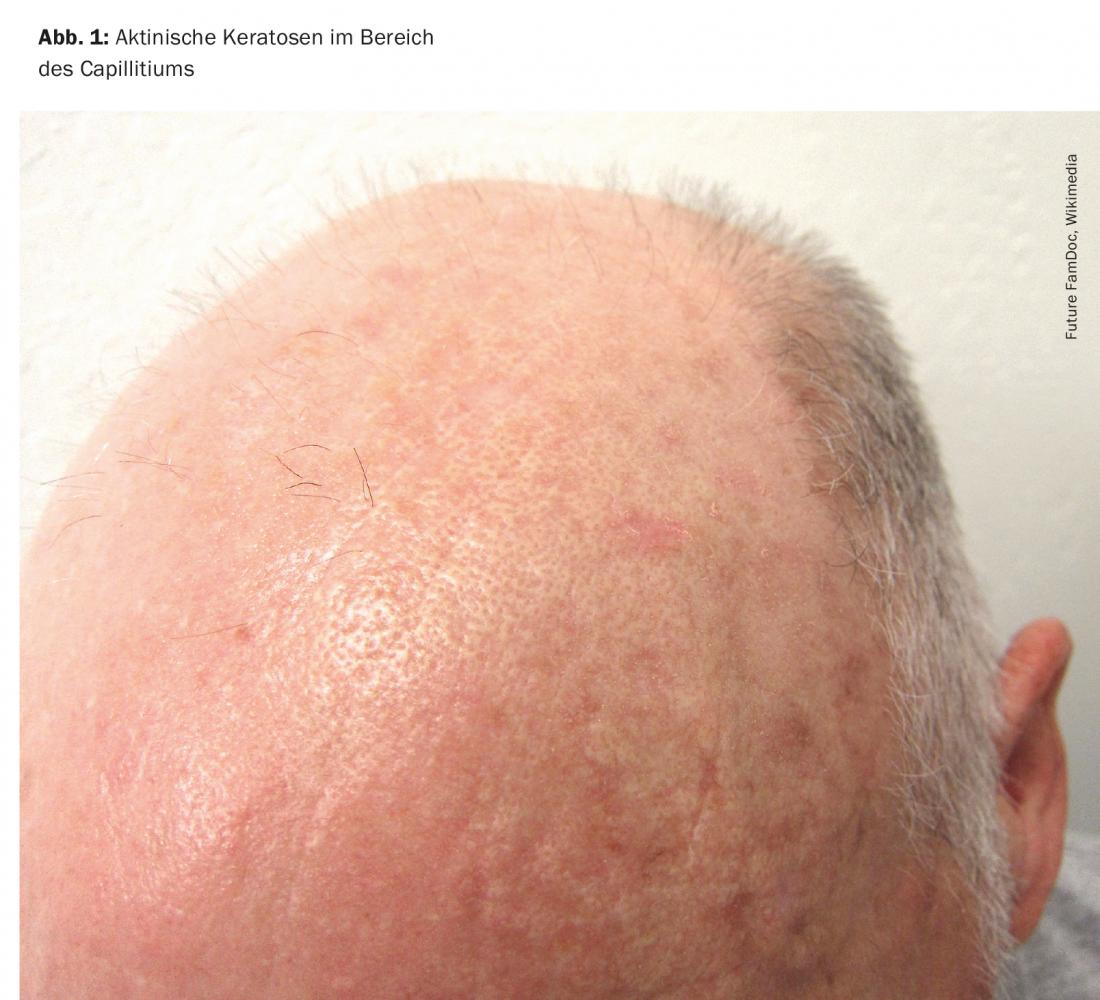
Las queratosis actínicas están causadas principalmente por el daño acumulativo de los rayos ultravioleta en la piel. Los rayos UV inducen mutaciones de pérdida de función del gen supresor de tumores p53. En consecuencia, se produce una proliferación incontrolada de los queratinocitos degenerados. Los grupos de riesgo para el desarrollo de queratosis actínicas incluyen a las personas con tipos de piel clara que pasan mucho tiempo al aire libre en su tiempo de ocio o por motivos laborales. Los lugares de predilección son todas las zonas de la piel expuestas a la luz, especialmente el cuero cabelludo sin pelo (Fig. 1), los hélix de las orejas, así como la frente, el puente de la nariz, las mejillas, el labio inferior (queilitis actínica), pero también los antebrazos y el dorso de las manos.
Previsión de aumento de la prevalencia
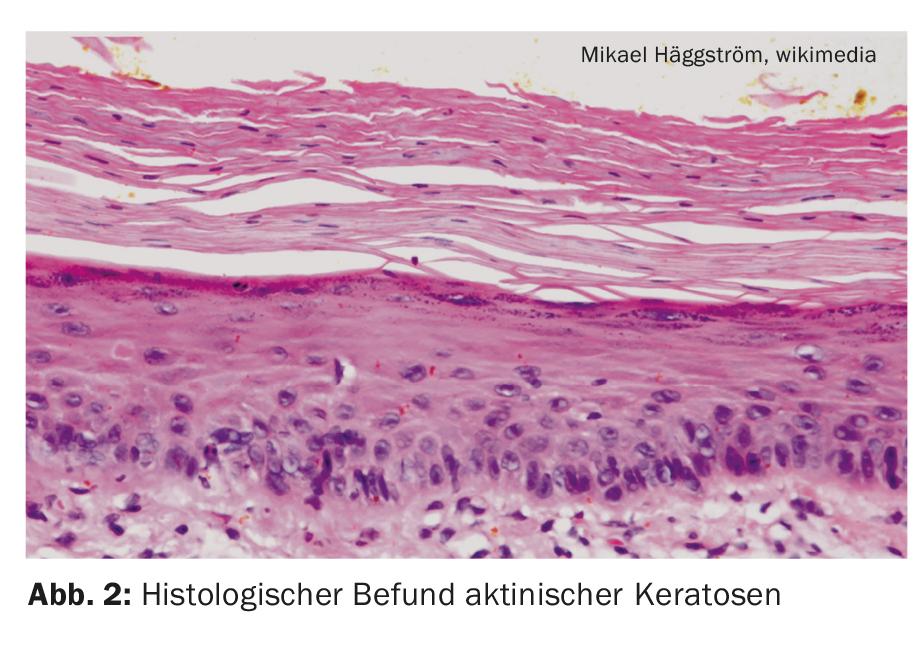
Según datos epidemiológicos, las queratosis actínicas afectan al 40-60% de los adultos australianos y al 38% de los europeos, con una prevalencia creciente [1,2]. La incidencia aumenta de forma correlacionada con la edad, el pico de la enfermedad se sitúa más allá de los 50 años, aunque los pacientes más jóvenes también pueden verse afectados en función de la duración y la intensidad de la exposición a la luz. Histológicamente, las queratosis actínicas se limitan a la epidermis, pero morfológica y genéticamente se parecen al carcinoma escamoso invasivo. Si no se trata, la queratosis actínica puede progresar a través de la membrana basal hacia la dermis y mutar en un carcinoma de células escamosas de crecimiento invasivo. Aproximadamente el diez por ciento de todas las queratosis actínicas muestran una transición de este tipo [3].
Gran arsenal de terapias disponibles
Para el diagnóstico, pueden utilizarse la dermatoscopia, la microscopia láser confocal y la tomografía de coherencia óptica, especialmente si el examen clínico y la inspección revelan hallazgos poco claros [4]. Para el tratamiento de las queratosis actínicas se dispone de varias opciones terapéuticas dirigidas a la lesión y al campo. Una ventaja de los procedimientos dirigidos al campo es que también se tratan varias lesiones contiguas y también subclínicas, es decir, aún no visibles ni palpables [5]. Se utilizan sustancias activas de aplicación tópica en forma de solución, gel o crema. Los procedimientos medicinales tópicos principalmente dirigidos al campo aprobados en Suiza incluyen el diclofenaco, el 5-fluorouracilo, el imiquimod, el ácido aminolevulínico, el metilaminolevulinato y, más recientemente, la tirbanibulina, una nueva sustancia activa del grupo de los inhibidores de la tubulina para el tratamiento externo de la queratosis actínica. Los procedimientos terapéuticos dirigidos a la lesión pueden incluir, por ejemplo, la escisión por afeitado, la criocirugía o la ablación por láser.
Novedoso inhibidor tópico de los microtúbulos “primero en su clase
La aprobación de Klisyri® (tirbanibulina) [12] representa un avance significativo en el tratamiento de las queratosis actínicas debido a su breve pauta de tratamiento -aplicación una vez al día durante 5 días-, así como a su eficacia y perfil de seguridad demostrados [6]. El inhibidor tópico de microtúbulos está indicado para el tratamiento de lesiones Olsen I en la cara o el cuero cabelludo en adultos. El mecanismo de acción antiproliferativo selectivo de la tirbanibulina se basa en un bloqueo de la proteína tirosina cinasa intracelular Src, que se expresa cada vez más en las queratosis actínicas y desempeña un papel en la progresión a PEK [7]. La limitación a un máximo de 25 cm2 de superficie cutánea no tiene nada que ver con la toxicidad, sino que se explica por razones empírico-metódicas, según el Prof. Dr. med. Thomas Dirschka, CentroDerm, Wuppertal (D) [8]. Dado que la cicatrización completa (“eliminación total”) es casi imposible sin limitar la zona cutánea, el índice de cicatrización se definió en relación con la zona cutánea para los estudios clínicos. La aprobación de la tirbanibulina se basa en los dos ensayos multicéntricos doble ciego de fase III KX01-AK-003 y KX01-AK-004 [9]. Un total de 702 pacientes con queratosis actínicas en la cara o el cuero cabelludo fueron asignados aleatoriamente a cada uno de dos grupos: tirbanibulina 1% frente a tirbanibulina 1%. vehículo. Los pacientes se aplicaron la sustancia una vez al día durante cinco días consecutivos en una zona de piel de 25 cm2 con entre cuatro y ocho lesiones. El criterio de valoración primario fue la desaparición completa de todas las lesiones en el día 57. Ambos estudios de fase III cumplieron su criterio de valoración primario con significación estadística frente al vehículo (p<0,0001). En el estudio KX01-AK-003, se observó un aclaramiento completo en el 44% de los pacientes tratados con tirbanibulina frente al 5% del grupo placebo. En el ensayo KX01-AK-004, las cifras correspondientes fueron del 54% con tirbanibulina frente al 13% con vehículo. Las reacciones locales fueron en su mayoría eritema de leve a moderado, descamación, picor y dolor en el lugar de aplicación, que se resolvieron espontáneamente [10].
Congreso: Asociación Europea de Dermato-Oncología (EADO)
Literatura:
- Green AC: Epidemiología de las queratosis actínicas. Curr Probl Dermatol 2015; 46: 1-7.
- Schaefer I, et al: Prevalencia y factores de riesgo de la queratosis actínica en Alemania. JEADV 2014; 28(3): 309-313.
- Fundación Europea contra el Cáncer de Piel: Queratosis actínica, www.escf-network.eu/de/patienten/hautkrebs/aktinische-keratose.html (última consulta: 24.05.2022)
- Directriz S3 Queratosis actínica y carcinoma de células escamosas de la piel, versión larga 1.1.-Marzo 2020, número de registro AWMF: 032/022OL
- Gutzmer Ralf, et al: Queratosis actínica y carcinoma cutáneo de células escamosas. Posibilidades de terapia, Dtsch Arztebl Int 2019; 116: 616-626.
- “Almirall recibe la aprobación de la Comisión Europea para Klisyri® (tirbanibulina), un tratamiento tópico innovador para la queratosis actínica”, Almirall, 19.07.2021
- Borik-Heil L, Geusau A: Queratosis actínicas. de cerca 2021; 20: 45-55.
- Dirschka T: Tratamiento de la queratosis actínica y la cancerización de campo, Prof. Dr. med. Thomas Dirschka, Reunión anual de la EADO, 21-23.04.2022
- Blauvelt A, et al: Ensayos de fase 3 de la pomada de tirbanibulina para la queratosis actínica. N Engl J Med 2021; 11; 384(6): 512-520.
- Worldómetro. Población de Europa. 2020, www.worldometers.info/world-population/europe-population (última consulta: 24.05.2022)
- Directriz S3 Prevención del cáncer de piel, Versión 2.1 – Septiembre 2021, Número de registro AWMF: 032/052OL
- Información sobre medicamentos, www.swissmedicinfo.ch (última consulta: 24.05.2022)
DERMATOLOGIE PRAXIS 2022; 32(3): 30-32 (publicado el 15.6.22, antes de impresión).