El agotamiento crónico o de larga duración es un síntoma inespecífico y debe aclararse tanto médica como psiquiátricamente en términos de diagnóstico diferencial. El burnout es un síndrome relacionado con el estrés que puede provocar trastornos secundarios psicológicos y somáticos. El síntoma más comúnmente expresado del burnout es el agotamiento, acompañado de una serie de síntomas adicionales individualmente variables. Tras un tratamiento exitoso del burnout, una mayor tendencia a la fatiga, una menor capacidad para trabajar bajo presión y un deterioro de la capacidad de recuperación pueden estar presentes durante un periodo de tiempo más largo a pesar del restablecimiento de la capacidad funcional. La “vigilancia energética” constante es útil para estimar la resistencia. En rehabilitación, los periodos cortos de esfuerzo con descansos regulares están relacionados con una mejora sostenida. La reinserción laboral debe llevarse a cabo en pequeños pasos, inicialmente en un porcentaje bajo, con una fase de recuperación adecuada y acompañada estrechamente de terapia, en función de la capacidad de recuperación.
El agotamiento es una condición general no específica, experimentada subjetivamente, que se manifiesta como un síntoma, una queja o un trastorno y que puede variar en términos de duración, intensidad y deterioro. Básicamente, el agotamiento indica al organismo que está indicada una fase de descanso y recuperación regenerativa. La fatiga prolongada puede presentarse como un síntoma prominente de un trastorno médico o psiquiátrico definible, o puede presentarse como un síndrome crónico difícil de atribuir etiológicamente. Por lo tanto, está indicado ante todo un diagnóstico diferencial cuidadoso.
Diversos diagnósticos médicos pueden asociarse a un agotamiento prolongado. Se trata, por ejemplo, de trastornos internos (por ejemplo, síndrome metabólico, anemia, carencia de vitamina D3), trastornos neurológicos (por ejemplo, apnea del sueño, traumatismo craneoencefálico, neuroborreliosis), enfermedades autoinmunes (por ejemplo, esclerosis múltiple), infecciones, trastornos endocrinos (por ejemplo, insuficiencia hipofisaria, carencia hormonal aislada), enfermedades oncológicas (por ejemplo, enfermedad craneofaringea). esclerosis múltiple), infecciones, trastornos endocrinos (por ejemplo, insuficiencia hipofisaria, deficiencia hormonal aislada), enfermedades oncológicas (por ejemplo, craneofaringeoma, neoplasias malignas) o sedación inducida iatrogénicamente por medicamentos. Del mismo modo, algunos trastornos psiquiátricos se caracterizan por un agotamiento marcado y prolongado. Los trastornos incluyen, en particular, los trastornos depresivos, los trastornos de ansiedad y la adicción. El síndrome de burnout es un fenómeno especial.
Burnout
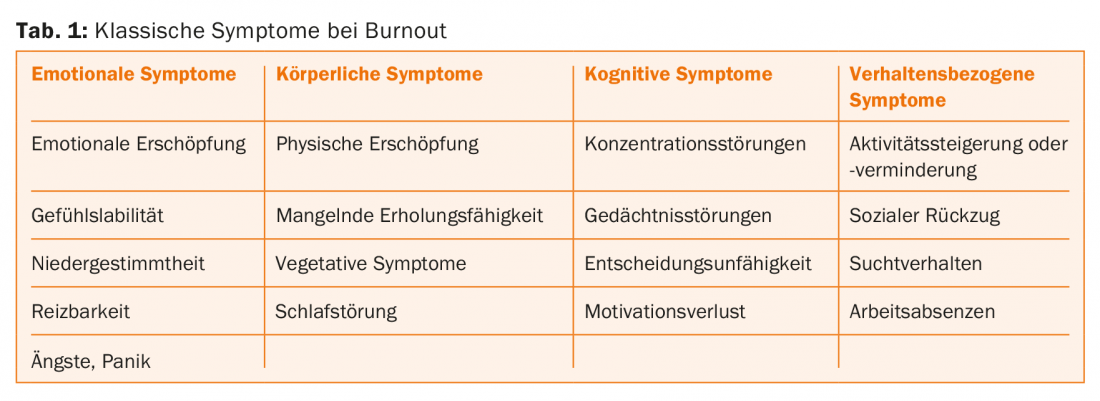
Desde un punto de vista médico, el burnout corresponde a un trastorno asociado al estrés, en el que la carga de estrés se sitúa por definición en el contexto laboral [1]. Según la Sociedad Alemana de Psiquiatría y Psicoterapia, Psicosomática y Neurología, el síndrome de burnout es una condición de riesgo que puede provocar secuelas psicológicas y somáticas si la carga de estrés se cronifica o si no hay recuperación [2]. El burnout no se considera un diagnóstico psiquiátrico en sí mismo, sino una afección concomitante. En la CIE-10, se clasifica en consecuencia como síndrome de burnout (Z73.0) [2]. Dependiendo de la gravedad, existe un elevado solapamiento con los trastornos depresivos y la neurastenia, así como un mayor riesgo de enfermedad en caso de predisposición depresiva [3–5]. Clínicamente, el síndrome de burnout se caracteriza por una serie de síntomas individualmente variables (Tab. 1).
El agotamiento es la queja más común del burnout, pero no es la única característica de este trastorno. En la definición original de burnout de la psicología laboral, se describen como elementos centrales las dimensiones del agotamiento emocional, la desmotivación y la valoración subjetiva de que ya no se es capaz de rendir con eficacia [6]. El agotamiento en el burnout suele ser duradero, pero no debe juzgarse como crónico. Sin duda puede cambiarse con una terapia y rehabilitación adecuadas.
Por un lado, los factores inductores de estrés en el entorno laboral actúan como factores de riesgo para el desarrollo del burnout. Se trata, en particular, de exigencias excesivas en el trabajo, falta de autonomía, falta de aprecio, falta de espíritu de equipo y falta de justicia, así como conflictos de valores o comportamientos incivilizados. Por otro lado, las actitudes personales y las estrategias de afrontamiento también están asociadas a un mayor riesgo de burnout. Entre ellas se incluyen la falta de autoestima, una elevada tendencia al gasto, el afán de perfección, las estrategias de afrontamiento orientadas a las emociones o evitativas, el estilo de apego inseguro-ambivalente y la falta de apoyo social [1]. Por lo tanto, el burnout puede entenderse como la expresión de una falta de adecuación entre el entorno laboral y el empleado individual [7].
Neurobiológicamente, el burnout puede entenderse como una consecuencia de una desregulación del eje hormonal del estrés provocada por el estrés crónico y un cambio en los factores neurotróficos de ciertas regiones del sistema nervioso central. Estudios recientes sugieren una hiperactividad o desregulación en el sistema hipotalámico-hipofisario-adrenocortical [8,9].
En presencia de depresión, puede observarse una reducción de los factores neurotróficos específica de la región debido al estrés, lo que conduce a un deterioro de los procesos neuroplásticos y, por tanto, a diversos cambios estructurales y funcionales [10].
Tratamiento del burnout
El tratamiento del burnout es preferentemente multimodal. No entraremos aquí en más detalles sobre el tratamiento, pero nos remitimos a las directrices terapéuticas recientemente publicadas por la Red Suiza de Expertos en Burnout [1,11]. El tratamiento puede llevarse a cabo en régimen ambulatorio, con baja laboral parcial, si el paciente sigue siendo capaz de afrontarlo, aunque con una capacidad de recuperación reducida, pero debe gestionarse de forma activa. Un simple tiempo fuera no logra el objetivo. La medida en que la persona afectada puede regenerarse en el entorno personal y profesional anterior depende de la cuestión de si es posible aliviar los principales factores de estrés y si el entorno social es de apoyo. Si el paciente ha perdido la mayor parte de su capacidad para funcionar en la vida cotidiana debido al agotamiento o si no puede distanciarse de los factores de estrés en casa , así como en el caso de una comorbilidad psiquiátrica pronunciada, es aconsejable la hospitalización.
Rehabilitación para el burnout
Tras un tratamiento exitoso del burnout, la persona afectada muestra una remisión de la depresión, la recuperación de la capacidad de concentración y de la memoria, así como una comprensión tanto individual como de los factores de riesgo relevantes en el contexto laboral. Estas estrategias de afrontamiento constructivas recién adquiridas, combinadas con una mejor gestión del estrés y un autocuidado consciente, contribuyen significativamente a la rehabilitación.
En términos de vitalidad y resistencia, las personas que sufren burnout difieren considerablemente incluso después del tratamiento. Dependiendo de lo pronunciado que haya sido el agotamiento, también cabe esperar una fase más duradera de mayor tendencia al agotamiento, menor capacidad de recuperación y capacidad limitada para recuperarse. Este fenómeno puede denominarse el componente neurasténico del síndrome de burnout. En otras palabras, la persona afectada es intrínsecamente capaz de volver a funcionar en todos los aspectos, pero en la medida en que es activa más allá del alcance de su capacidad de recuperación, muestra una mayor exhaustividad y una fase de recuperación más larga.
Aquí es donde entra en juego otra parte importante de la rehabilitación. La persona afectada debe aprender qué actividades y qué tensiones superan los límites de su capacidad de recuperación. La llamada vigilancia energética es adecuada para este fin (Fig. 1 ). Se pide al paciente que declare su percepción subjetiva de la energía y la tensión, incluido el nivel de energía. de su estado de ánimo, en una escala del 1 al 10. Paralelamente, debe anotar las actividades y las tensiones a las que se enfrentaba en ese momento. Él, al igual que el practicante, reconocerá fácilmente cuándo ha asumido demasiado. Se puede observar que cuando la tensión es elevada, el paciente tiende a sentirse abrumado y, posteriormente, agotado durante más tiempo. El estado de ánimo suele ir en paralelo con la energía. La actividad óptima es la que hace que el paciente se sienta con energía, de buen humor y relajado.
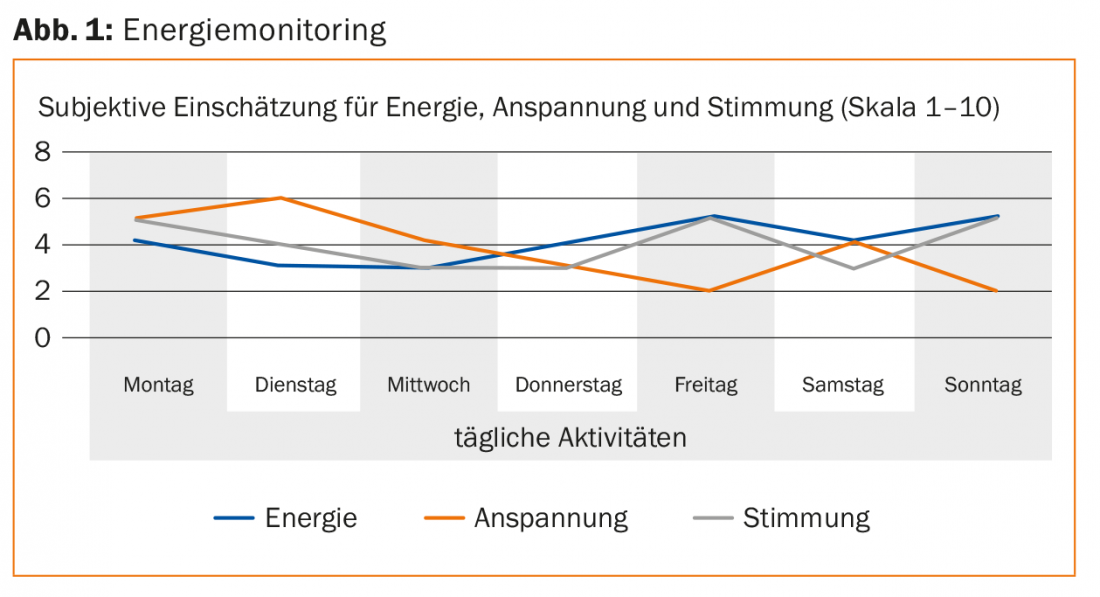
Además de controlar la energía, es importante pedir al paciente que haga descansos regulares. Esto evita sobrepasar el límite de estrés y da al organismo la oportunidad de relajarse y regenerarse una y otra vez. El control de la energía también es una buena herramienta para evaluar la capacidad de recuperación en términos de reinserción laboral. Cuanto más a menudo evite el afectado las sobrecargas y aumente sus cargas en función del seguimiento energético, más rápido se regenerará de forma sostenible.
Reintegración en el proceso de trabajo
Por un lado, la rehabilitación consiste en permitir que el paciente vuelva a enfrentarse a la vida cotidiana sin volver al agotamiento. Por otro lado, debe preparar al paciente para reanudar su actividad profesional. Para ello es necesario examinar los factores de estrés anteriores, aclarar en qué medida pueden modificarse los factores de estrés externos en el entorno laboral y cómo puede el propio paciente reducir su carga de estrés cambiando su enfoque. Además, crear recursos constructivos y abordar los valores, objetivos y necesidades personales es relevante en psicoterapia. Durante la rehabilitación, es beneficioso revisar estas áreas con el paciente. Después, se debe mantener una conversación conjunta con el empleador (supervisor directo, servicio de personal, eventualmente gestor de casos del seguro de subsidios diarios) y el paciente. El objetivo de este debate es crear una estrategia de reintegración consensuada. Dependiendo de su capacidad de recuperación, el paciente debe volver gradualmente a un trabajo adaptado, al principio con una carga de trabajo pequeña y con descansos suficientes entre las distintas unidades de trabajo. La reintegración y la rehabilitación pueden llevar varios meses tras un agotamiento pronunciado. Considerar una estrategia de este tipo es el principal prerrequisito para una recuperación sostenible del burnout.
Una reincorporación temprana al trabajo tiene sentido si se pueden aplicar las recomendaciones anteriores. Si la reintegración no puede tener lugar en el lugar de trabajo original – ya sea porque el contexto laboral no lo permite o porque el paciente fue despedido o percibe el lugar de trabajo original como demasiado estresante, normalmente debido a conflictos anteriores – también puede tener lugar mediante una formación laboral en otro lugar de trabajo. Esta formación laboral puede ser apoyada por la gestión de casos o por el seguro de invalidez (IV). Esta última variante puede tener lugar en el marco del llamado coaching laboral [12].
Resumen
El burnout es un trastorno de estrés que suele manifestarse a través del agotamiento a largo plazo. Es una condición de riesgo para posteriores trastornos mentales y somáticos. El burnout se entiende como la expresión de una falta de adecuación entre el entorno laboral y el empleado individual. Los factores de riesgo pueden localizarse tanto en el contexto laboral como en el individuo. Tras un tratamiento exitoso, en muchos casos se produce un aumento prolongado de la tendencia a la fatiga, así como una reducción de la resistencia y la capacidad de recuperación. Mediante el control de la energía, la persona afectada aprende a evaluar mejor su capacidad de recuperación. La rehabilitación sostenible puede lograrse mediante una planificación de las actividades que tenga en cuenta la capacidad de recuperación e incluya pausas adecuadas. La reintegración en el contexto laboral debe producirse gradualmente en un entorno adecuado y en consulta con todas las partes implicadas.
Literatura:
- Hochstrasser B, et al.: Recomendaciones terapéuticas de la Red Suiza de Expertos en Burnout – Tratamiento del Burnout Parte 1: Conceptos básicos. Foro Médico Suizo 2016; 16(25): 538-541.
- H. Dilling, et al: OMS – Clasificación Internacional de los Trastornos Mentales, Capítulo V (F), Directrices de diagnóstico clínico. Berna: Hans Huber, 1993.
- Ahola K, et al: The relationship between job related burnout and depressive disorders – results form the Finnish Health 2000 Study. Revista de trastornos afectivos 2005; 88: 55-62.
- Angst J, et al.: ¿Depresión, agotamiento o crisis? Las diferentes caras de la depresión en el “Estudio de Zúrich”. Cham: Fundación Selo, 2012.
- Nyklicek I, et al: La depresión pasada y familiar predicen los síntomas actuales de agotamiento profesional. Revista de trastornos afectivos 2005; 88: 63-68.
- Maslach C, et al: La medición del agotamiento experimentado. Journal of occupational behaviour 1981; 2: 99-113.
- Maslach C, et al: La verdad sobre el agotamiento. Viena, Nueva York: Springer, 2001.
- Menke A, et al.: La expresión génica estimulada por la dexametasona en la sangre periférica indica hipersensibilidad del receptor de glucocorticoides en el agotamiento relacionado con el trabajo. Psiconeuroendocrinología 2014; 44: 35-46.
- Holsboer F, et al.: Regulación de las hormonas del estrés: papel biológico y traslación a la terapia. Annu Rev Psychol 2010; 61: 81-109.
- Krishnan V, et al: La neurobiología molecular de la depresión. Naturaleza 2008; 485: 894-902.
- Hochstrasser B, et al.: Recomendaciones terapéuticas de la Red Suiza de Expertos en Burnout – Tratamiento del Burnout Parte 2: Recomendaciones prácticas. Foro Médico Suizo 2016; 16(26/27): 561-566.
- Jäger M, et al: ¿Hasta qué punto es sostenible el empleo con apoyo? Un estudio catamnésico. Neuropsiquiatría 2013; 27(4): 196-201.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2016; 14(6): 18-21