El deporte es bueno para la salud, pero ¿puede incluso enfermar si se practica demasiado? El Prof. Dr. Johann Scher, médico jefe y director del Centro Universitario de Prevención y Medicina del Deporte del Hospital Universitario de Basilea, explica hasta qué punto es óptimo hacer deporte, en qué consiste la muerte súbita cardiaca y cómo puede llevarse a cabo la reincorporación al deporte con un riesgo aceptable tras una infección por el SRAS-CoV-2.
La actividad física aporta una gran cantidad de beneficios para la salud bien documentados, mientras que la inactividad física es uno de los principales factores de riesgo de morbilidad y mortalidad cardiovascular. Según el Prof. Dr. Johann Scher, la dosis de actividad física necesaria para lograr estos beneficios es relativamente modesta y corresponde a un ejercicio de intensidad moderada ≤60 min, ≤60% VO2máx, de forma puntual o regular. La mayoría de los atletas se ejercitan a un volumen e intensidad que es al menos de 5 a 10 veces superior a las recomendaciones generales de actividad física [1].
Las células inmunitarias que responden con mayor intensidad al ejercicio y experimentan una movilización aguda en el torrente sanguíneo durante el esfuerzo físico son las células asesinas naturales (NK). Durante el esfuerzo físico, la concentración de células inmunitarias circulantes aumenta de forma más marcada que el incremento de células T y B. Para explicar este aumento de células inmunitarias, se cree que los niveles de catecolaminas, que también aumentan con el ejercicio de intensidad moderada a alta, favorecen la movilización de células inmunitarias en el torrente sanguíneo. Tras el final del entrenamiento, los niveles inducidos de mioquinas deberían influir en la redistribución y activación de las células inmunitarias. Recientemente, se ha descubierto que esta movilización de las células NK dependiente del estrés desempeña un papel central en la protección contra el cáncer mediada por el estrés [2].
Covid-19: Deporte y vuelta al deporte
El perfil inmunológico en pacientes con Covid 19 ha revelado numerosos cambios en la inmunidad innata y adaptativa. En un estudio, se comparó el perfil inmunitario de pacientes con neumonía Covid 19 leve y grave con el de pacientes sin neumonía por SARS-CoV-2 (HAP) y con controles sanos, mediante citometría espectral unicelular longitudinal de alta dimensión y análisis basado en algoritmos. Tanto las neumonías por Covid-19 como las neumonías por CoV-2 no SARS mostraron un aumento de la mielopoyesis de emergencia y presentaron rasgos de parálisis inmunitaria adaptativa. Sin embargo, las firmas inmunológicas patológicas indicativas del agotamiento de las células T sólo se produjeron en el covid-19. La integración de los perfiles unicelulares con una capacidad de unión prevista de los péptidos del SRAS-CoV-2 con el perfil HLA de los pacientes vinculó aún más la inmunopatología del covid-19 con el deterioro del reconocimiento del virus. En términos de traducción clínica, la frecuencia de células CD56+T circulantes se ha identificado como un biomarcador predictivo de la evolución de la enfermedad [3].
Aunque actualmente no se sabe si los atletas corren el riesgo de sufrir un curso grave de la enfermedad por el virus Covid-19, esto no excluye la posibilidad de que puedan infectarse con el virus CoV-2 del SRAS. Algunos ejemplos del deporte organizado muestran que, en casos individuales, también son posibles cursos más graves en atletas por lo demás en forma e inicialmente sanos. Éstas pueden ir acompañadas de graves daños agudos y probablemente también crónicos para la salud. Por lo tanto, en el caso de los deportistas de competición y de los deportistas recreativos ambiciosos, se plantea la cuestión de cómo puede tener lugar la reintegración en el deporte con un riesgo aceptable tras la infección por el SRAS-CoV-2. El diagrama de flujo “SARS-CoV-2 – Vuelta al entrenamiento y a la competición” puede ser una primera pauta para aclarar la aptitud para el deporte y la reincorporación al entrenamiento y a la competición tras una infección. Por ejemplo, un atleta positivo al SARS-CoV-2 con un curso asintomático debe hacer una pausa en el deporte durante cinco días. Este periodo de reposo de cinco días debe ir seguido de una anamnesis y un examen físico, así como de un ECG en reposo y un examen de laboratorio, debido a la posible afectación miocárdica en el contexto de la infección por el SRAS-CoV-2, que se asocia a un mayor riesgo de muerte súbita cardiaca. Los atletas positivos al SARS-CoV-2 con un curso sintomático deben estar libres de síntomas durante 48 horas adicionales. Además, en función de las quejas clínicas, deberán realizarse pruebas de imagen adicionales.
Muerte súbita cardiaca durante la práctica deportiva
Ocasionalmente, la actividad deportiva intensa se asocia a muertes súbitas en atletas que padecen una cardiopatía latente pero potencialmente terminal. A pesar de la publicidad de tales catástrofes, la reputación del deporte permanece intacta ya que la mayoría de las muertes se deben a una anomalía cardiaca subyacente en la que el deporte es simplemente un desencadenante de una arritmia mortal y no la causa real de la muerte.
En atletas ≤35 años, los posibles desencadenantes incluyen enfermedades del músculo cardiaco, las válvulas cardiacas, la aorta y las arterias coronarias. Los cambios en la composición genética pueden provocar una miocardiopatía hipertrófica (MCH), por ejemplo, y la miocardiopatía arritmogénica del ventrículo derecho (MAVD/D) también puede ser la causa de una muerte súbita cardiaca. Las válvulas cardiacas defectuosas desde el nacimiento provocan un mayor reflujo de sangre hacia el corazón (insuficiencia valvular cardiaca) o aumentan la presión en el corazón (estenosis valvular cardiaca). A veces, las arterias coronarias también están mal trazadas. En reposo, estas enfermedades no suelen causar ningún síntoma; a menudo pasan desapercibidas. En cambio, durante un esfuerzo intenso, el músculo cardiaco no recibe suficiente oxígeno y pueden producirse arritmias cardiacas peligrosas con consecuencias mortales. Por lo tanto, las recomendaciones actuales de cribado para los deportistas ≤35 años incluyen una historia clínica, un examen físico y un ECG en reposo.
En los deportistas ≥35 años de edad, la aterosclerosis es la causa más frecuente de muerte súbita cardiaca, representando alrededor del 85%. En el proceso, las arterias coronarias se estrechan cada vez más debido a los depósitos (placas) de colesterol, tejido conjuntivo y calcio. Si estas placas se rompen, a veces se forman coágulos de sangre y el vaso sanguíneo se obstruye. Esto provoca un ataque al corazón, que puede asociarse a arritmias cardiacas potencialmente mortales. Por ello, además de las recomendaciones actuales de cribado (historia clínica, exploración física y ECG en reposo), se recomienda realizar un ECG de ejercicio [4].
Aunque el ECG aumenta la capacidad de detectar enfermedades cardiovasculares subyacentes asociadas a la muerte súbita cardiaca (MSC), el ECG tiene sus limitaciones como herramienta diagnóstica tanto en sensibilidad como en especificidad. En particular, el ECG es incapaz de detectar arterias coronarias anómalas, aterosclerosis coronaria prematura y aortopatías. En algunos casos, los pacientes con miocardiopatías, especialmente la miocardiopatía arritmogénica del ventrículo derecho (MAVD), también pueden tener un ECG normal. Así pues, un ECG no puede detectar todas las afecciones que predisponen a una MSC. Además, la variabilidad interobservadores entre los médicos sigue siendo un problema importante. Por lo tanto, con el fin de mejorar la precisión de la detección de enfermedades cardiacas potencialmente mortales en los deportistas, limitando al mismo tiempo los falsos positivos, se han adaptado las normas de interpretación del ECG (Fig. 1) [5].

El movimiento es medicina
Sin embargo, en general se acepta que la actividad física regular es beneficiosa para la salud cardiovascular. El ejercicio frecuente está fuertemente asociado a una disminución de la mortalidad cardiovascular y del riesgo de enfermedades cardiovasculares. Las personas físicamente activas tienen una presión arterial más baja, una mayor sensibilidad a la insulina y un perfil de lipoproteínas plasmáticas más favorable. Además, la actividad física regular también se asocia con la prevención de diversas enfermedades neoplásicas, la depresión y la demencia. Los mecanismos fisiológicos subyacentes a los beneficios observados de la actividad física han sido ampliamente documentados (resumen 1) [6].
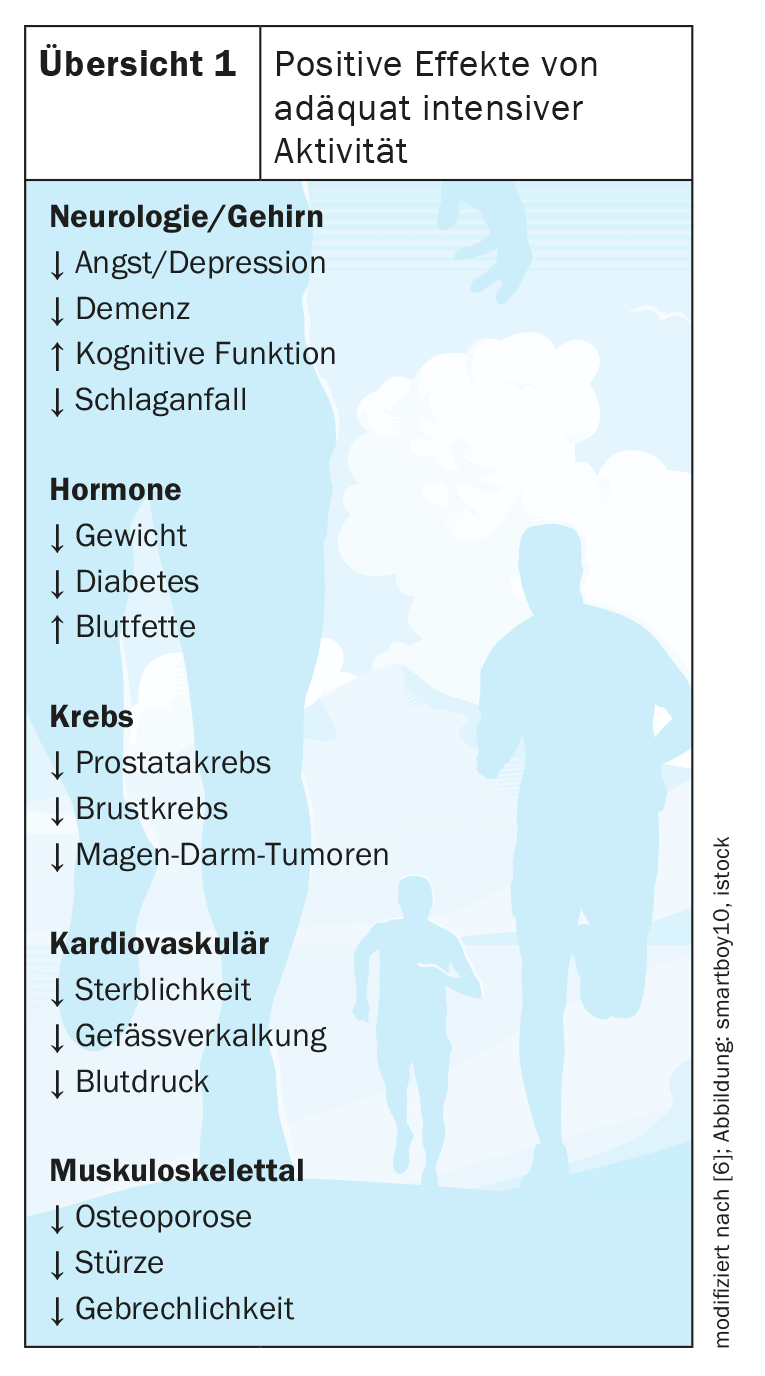
Varios estudios in vivo e in vitro han demostrado efectos beneficiosos sobre la fibrinólisis, la función plaquetaria y la agregación plaquetaria, lo que puede explicar la menor prevalencia de enfermedades cardiovasculares con el ejercicio moderado. Los modelos animales deportivos demuestran que la actividad física repetida suprime la aterogénesis y aumenta la disponibilidad de mediadores vasodilatadores como el óxido nítrico. El ejercicio también mejora el declive relacionado con la edad de la distensibilidad y elasticidad del ventrículo izquierdo y la aorta, que puede predisponer a la morbilidad cardiovascular en la vejez. Esto se debe a que el envejecimiento es también un importante factor de riesgo para las enfermedades cardiovasculares, más allá de la simple exposición acumulada a los factores de riesgo tradicionales. En las grandes arterias, el avance de la edad se asocia a cambios bioquímicos e histológicos que provocan la rigidez de los vasos. Estos cambios en la hemodinámica están asociados a la demencia y a las enfermedades cardiovasculares y renales. Esta rigidez de la aorta relacionada con la edad en un estado sano es reversible mediante cambios tempranos en el estilo de vida con ejercicio aeróbico regular. Los estudios transversales han demostrado que los deportistas de toda la vida tienen arterias periféricas más distensibles y que las intervenciones de entrenamiento aeróbico supervisado relativamente cortas (<3 meses) tienen un efecto positivo sobre la presión arterial (PA) braquial y la rigidez de las arterias periféricas [7].
¡La dosis marca la diferencia!
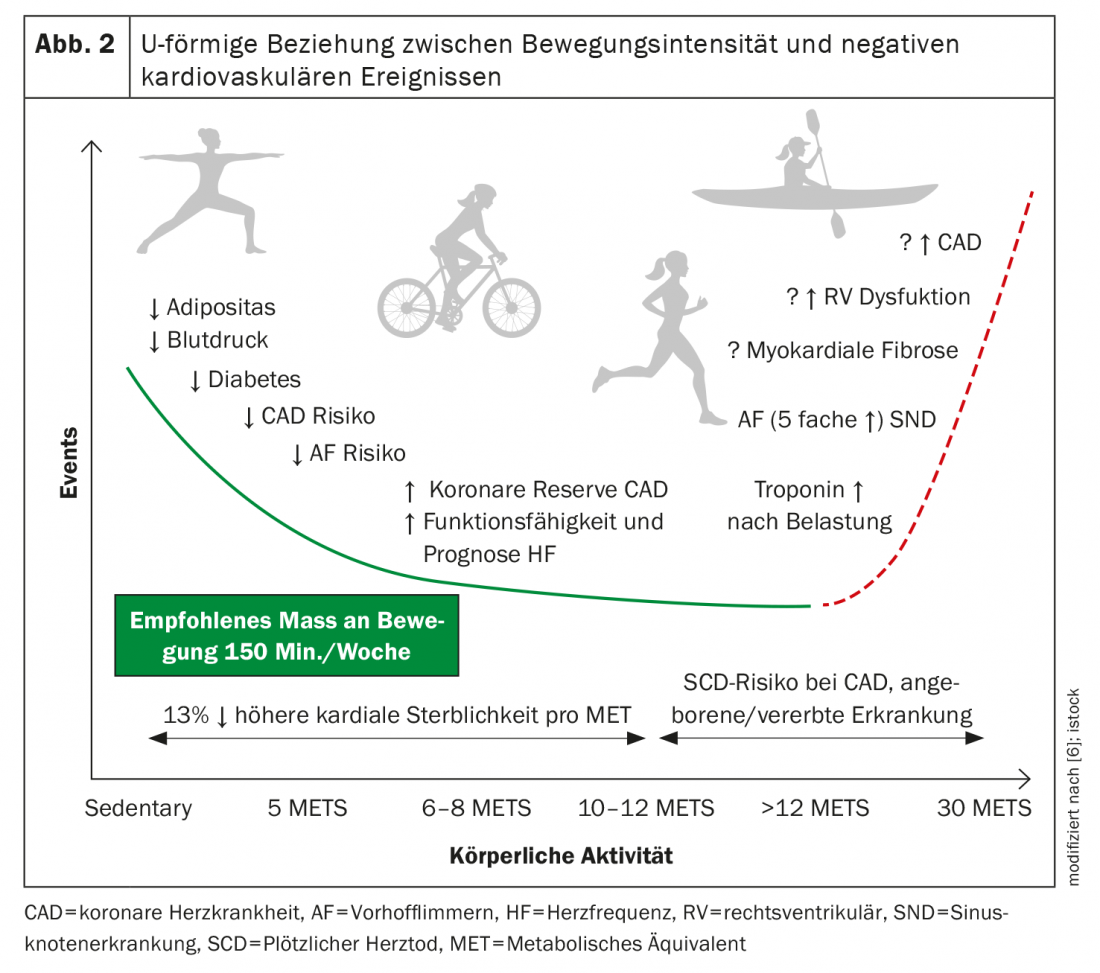
Aunque se ha comprobado que los niveles moderados de actividad física se asocian sistemáticamente con una reducción del riesgo de enfermedades cardiovasculares, existen pruebas de que niveles elevados y continuados de ejercicio, como correr un maratón, pueden tener efectos adversos en la salud cardiovascular.
Datos recientes sugieren una relación en forma de U entre la intensidad del ejercicio y los acontecimientos cardiovasculares adversos, siendo el ejercicio moderado mejor que la ausencia de ejercicio, pero el ejercicio vigoroso puede ser perjudicial en algunos individuos (Fig. 2) [6]. Un reciente estudio prospectivo recogió datos de mortalidad de más de 1000 corredores aparentemente sanos de entre 20 y 86 años y de unos 4000 controles sedentarios sanos. Los investigadores describieron una relación en forma de U entre la mortalidad por todas las causas y la dosis de footing, expresada por el ritmo, la cantidad y la frecuencia del footing. Los corredores ligeros que practicaban jogging entre 1 y 2,4 horas a la semana, divididas en tres sesiones, tenían una mortalidad inferior a la de los no corredores sedentarios, mientras que la tasa de mortalidad de los corredores más rigurosos no era estadísticamente diferente de la del grupo sedentario. Basándose en este estudio, se puede concluir que los mayores beneficios de la actividad física para el sistema cardiovascular proceden de una actividad física relativamente ligera.
¡Medicina específica de género!
Aunque en general se ha aceptado que la mayoría de las lesiones musculoesqueléticas son específicas del deporte y no del sexo, Scherr afirma que también es importante tener en cuenta que las diferencias de género en la estructura anatómica desempeñan un papel en la alineación biomecánica y la función. Además de una masa muscular esquelética diferente, que es aproximadamente un 40% mayor en los hombres que en las mujeres, las mujeres tienen una pelvis más ancha, un valgo de cadera y rodilla más fuerte y una laxitud y pronación del retropié más elevadas en comparación con los hombres de la misma edad. Así pues, la extremidad inferior de las mujeres parece ser biomecánicamente menos favorable. Por esta razón, las atletas femeninas tienen entre cuatro y ocho veces más probabilidades de romperse los ligamentos cruzados que los atletas masculinos. Sin embargo, los programas especiales de prevención pueden ayudar a mejorar la estabilidad del tronco y a fortalecer los músculos del eje de la pierna.

Y también para algunos niños y jóvenes el deporte es algo más que un pasatiempo. Sin embargo, dependiendo de su edad, los niños y adolescentes siguen creciendo físicamente. Un entrenamiento incorrecto puede causar daños duraderos en la estructura ósea y, en este sentido, no debe subestimarse el riesgo de lesiones. Por ello, la Sociedad de Medicina Deportiva Pediátrica está comprometida con el progreso de la medicina deportiva pediátrica y con la terapia mediante el deporte en la infancia y la adolescencia.
Congreso: FomF Actualización en Medicina Interna General
Literatura:
- Prof. Dr. Johannes Scherr: Sportmedizin – Das wichtigste für die Praxis. Actualización en Medicina Interna General, FomF, 21.05.2022.
- Idorn M, Hojman P: Regulación dependiente del ejercicio de las células NK en la protección contra el cáncer. Trends Mol Med 2016; doi: https://doi.org/10.1016/j.molmed.2016.05.007.
- Kreutmair S, et al: Distinct immunological signatures discriminate severe COVID-19 from non-SARS-CoV-2-driven critical pneumonia. Inmunidad 2021; doi: https://doi.org/10.1016/j.immuni.2021.05.002.
- Pelliccia A, et al: 2020 ESC Guidelines on sports cardiology and exercise in patients with cardiovascular disease: The Task Force on sports cardiology and exercise in patients with cardiovascular disease of the European Society of Cardiology (ESC). Eur Heart J 2021; doi: 10.1093/eurheartj/ehaa605.
- Sharma S, et al: Recomendaciones internacionales para la interpretación electrocardiográfica en atletas. Eur Heart J 2018; doi: 10.1093/eurheartj/ehw631.
- Merghani A, et al: La relación en forma de U entre el ejercicio y la morbilidad cardiaca. Trends Cardiovasc Med 2016; doi: 10.1016/j.tcm.2015.06.005.
- Bhuva A, et al: El entrenamiento para un maratón por primera vez revierte la rigidez aórtica relacionada con la edad. J Am Coll Cardiol 2020; doi: 10.1016/j.jacc.2019.10.045.
PRÁCTICA GP 2022; 17(7): 24-26