Los dolores de garganta suelen ser inofensivos y autolimitados. A veces, sin embargo, hay detrás una angina estreptocócica, que suele tratarse con antibióticos. Sin embargo, esto no suele presentar ninguna ventaja.
Los dolores de garganta son un motivo frecuente de consulta en las consultas de los médicos de cabecera y tienen una gran importancia socioeconómica. Por regla general, los dolores de garganta son autolimitados y de etiología vírica. En los niños de 5 a 16 años, el 70% de los dolores de garganta son de naturaleza vírica y en los adultos incluso en más del 80% [1,2]. Sólo un 20-30% de los niños y un 5-15% de los adultos con dolor de garganta padecen angina estreptocócica [3]. La llamada angina estreptocócica es una amigdalitis aguda bacteriana y está causada por estreptococos β-hemolíticos del grupo A. Entre los patógenos de la amigdalitis aguda vírica se encuentran los virus de la gripe, la parainfluenza, el rinoceronte, el adeno y el enterovirus, así como el virus de Epstein-Barr (VEB). La infección se produce a través de gotitas. En el mundo germanoparlante, términos como amigdalitis aguda, faringitis aguda y faringoamigdalitis aguda se utilizan a veces como sinónimos.
Estudios realizados en Dinamarca, España, EE.UU. y Bélgica han demostrado que entre el 45 y el 84% de los pacientes con dolor de garganta son tratados con antibióticos, independientemente de que la etiología sea vírica o bacteriana [4]. Las directrices de los Países Bajos, Reino Unido, Alemania y Escocia abogan desde hace tiempo por una prescripción más restrictiva de antibióticos para el dolor de garganta, ya que no tienen ningún efecto sobre las causas víricas y sólo muestran una mejora marginal de los síntomas en la angina estreptocócica [1,5–7]. Por ejemplo, en el caso de la angina estreptocócica, la duración de los síntomas se acorta en un solo día con la terapia antibiótica [5]. Según las directrices europeas, la prevención de la fiebre reumática, el absceso periamigdalino o la glomerulonefritis ya no son indicaciones para la terapia antibiótica [5]. El riesgo de glomerulonefritis no pudo reducirse en los estudios ingleses a pesar de tomar antibióticos, y la incidencia de la fiebre reumática ha descendido bruscamente en Europa durante muchos años, una evolución que ya podía observarse antes de la terapia antibiótica [8]. Se cree que la mejora de las condiciones socioeconómicas ha sido un factor que ha contribuido en gran medida, y que la terapia antibiótica sólo ha desempeñado un papel menor.
Gracias a un uso más restrictivo de los antibióticos, se pueden evitar los efectos secundarios de las terapias antibióticas innecesarias. Además, los antibióticos alteran el microbioma, lo que a su vez puede conducir a la colonización por Clostridium difficile, pero también a una reducción de la inmunidad del huésped en general [9]. Además, el uso frecuente de antibióticos conduce a un aumento de la resistencia. Como ya se mencionó en el artículo recientemente publicado “Tratamiento de la angina estreptocócica” [10], el curso de la enfermedad de la angina estreptocócica no complicada con o sin antibióticos difiere sólo marginalmente entre sí. Además, las complicaciones purulentas o la fiebre reumática no pueden prevenirse con antibióticos. Es más importante informar al paciente sobre el curso normalmente inofensivo y autolimitado de la enfermedad, tratarle adecuadamente con analgésicos y aconsejarle que vuelva a informar al cabo de 2-3 días si no hay mejoría.
Clínica
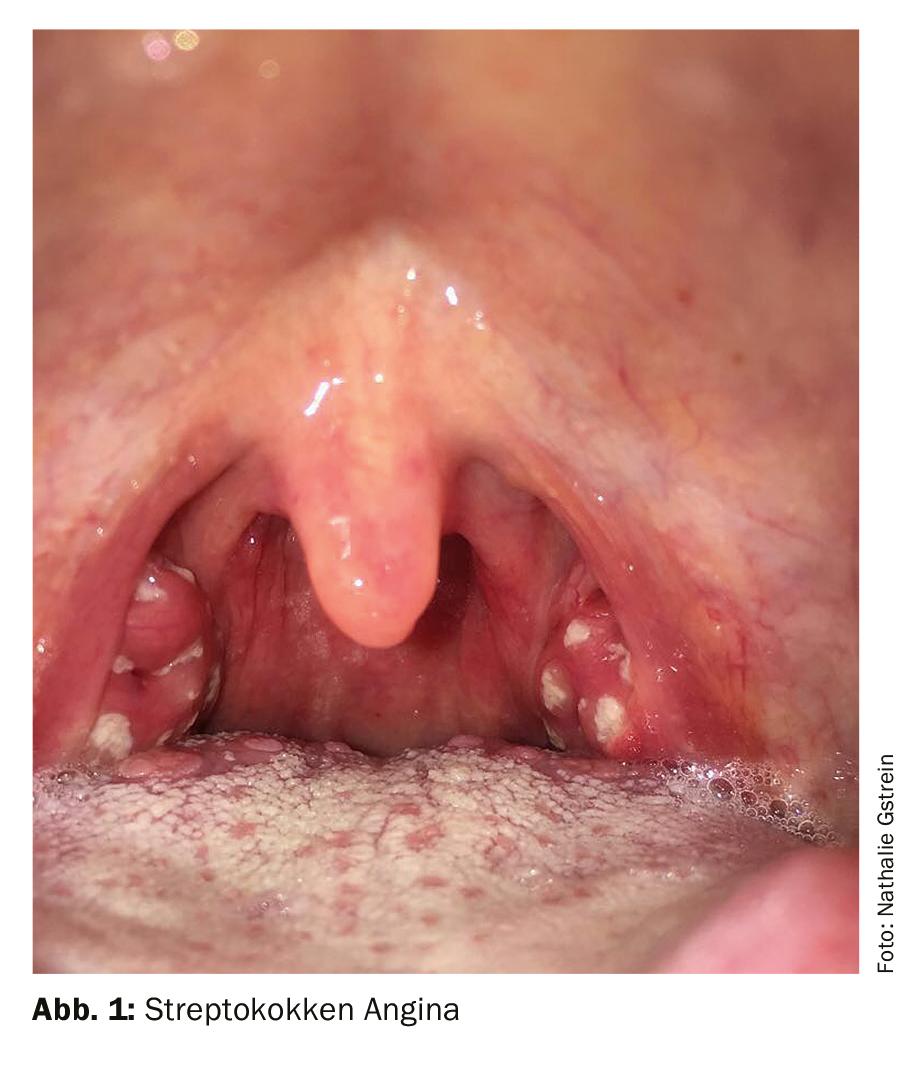
El principal síntoma de la amigdalitis aguda, independientemente de su génesis, es el dolor de garganta y, sobre todo, el dolor al tragar. Suelen ir acompañados de síntomas generales como sensación general de enfermedad, disminución del estado general y fiebre. La fiebre alta y un agrandamiento ductal de los ganglios linfáticos cervicales angulares son más indicativos de una etiología bacteriana, mientras que los síntomas catarrales como la rinorrea, la tos y la ronquera son más indicativos de una etiología vírica. La angina estreptocócica muestra típicamente amígdalas palatinas enrojecidas a ambos lados en la inspección de la garganta, con el punteado y las lagunas descritas en los libros de texto. Sin embargo, estos hallazgos típicos no siempre están presentes y, por otra parte, la inspección de la faringe no siempre es posible de forma adecuada, especialmente en los niños. La faringoamigdalitis vírica aguda suele mostrar sólo amígdalas enrojecidas en su mayoría sin punteado y enrojecimiento de la pared faríngea posterior. Los cursos prolongados y las dolencias unilaterales son atípicos; en tales casos, deben considerarse otros diagnósticos diferenciales.
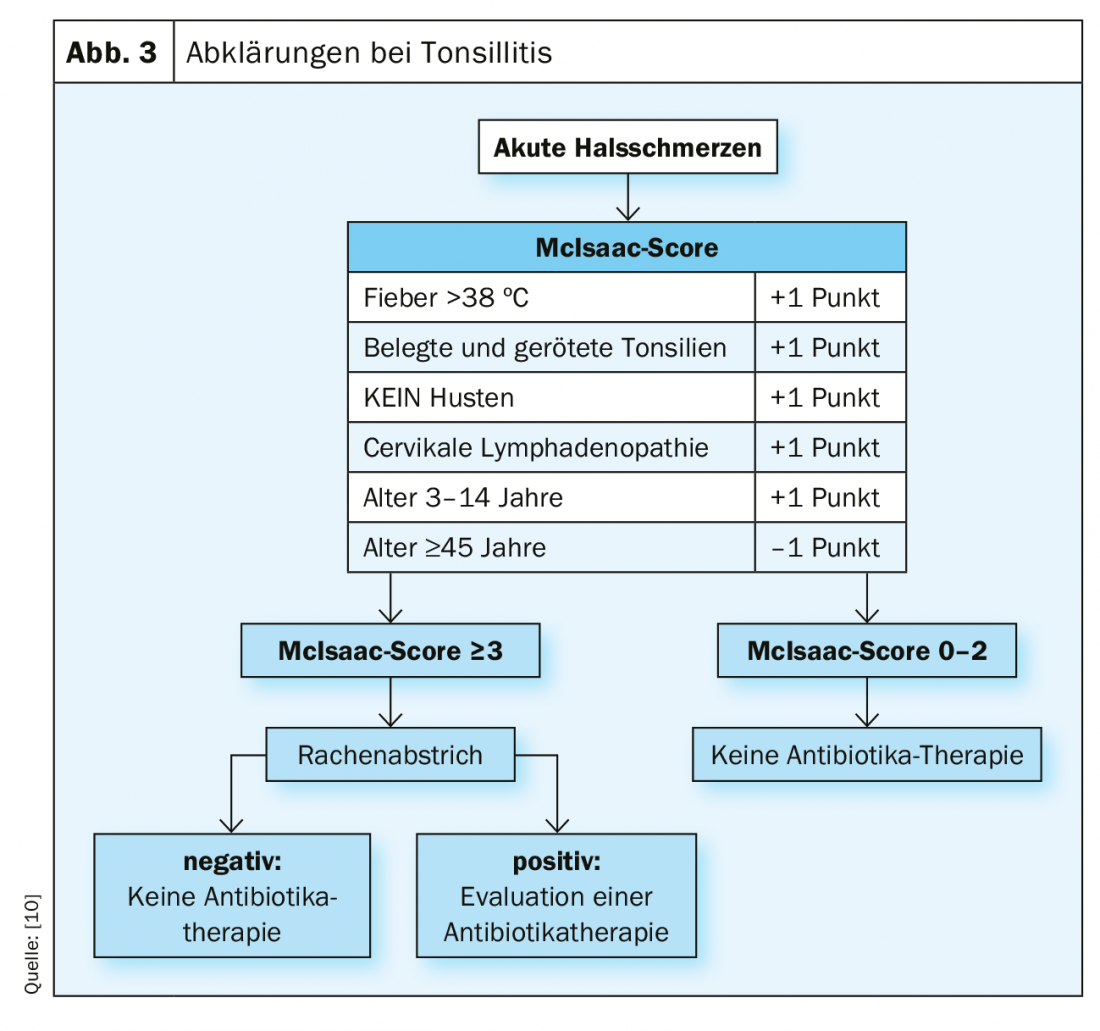
Las puntuaciones de Centor y McIsaac se desarrollaron y validaron hace años para evaluar el riesgo de una génesis bacteriana [11], aunque incluso con estos criterios la génesis vírica no siempre puede distinguirse claramente de la bacteriana.
Diagnóstico
El diagnóstico de la amigdalitis aguda se realiza mediante una anamnesis cuidadosa, la inspección de la garganta y la palpación de las estaciones ganglionares cervicales. La puntuación Centor (sólo validada para adultos) o su modificación, la puntuación McIsaac, que ya puede utilizarse en niños, dan la probabilidad de que el paciente tenga angina estreptocócica. A partir de una puntuación ≥3, la probabilidad se sitúa entre el 28-35%. En la puntuación McIsaac, los niños menores de 15 años reciben un punto adicional en la puntuación, ya que el pico de la angina estreptocócica se sitúa en esta franja de edad [8].
Si la puntuación McIsaac está entre 0-2, no es necesario un frotis faríngeo con prueba rápida estreptocócica porque la probabilidad de angina estreptocócica es sólo del 0-17%. Cuando se toman frotis faríngeos en niños, siempre es importante recordar que hasta un 10% de los niños son portadores asintomáticos de estreptococos [12]. Con una puntuación McIsaac de >3, el aumento del riesgo justifica un frotis faríngeo, aunque con respecto a la terapia antibiótica, en este caso también tiene sentido un enfoque de esperar y ver [12].
Si se opta por un enfoque de espera, es importante asegurarse de que el paciente no muestre ninguna de las denominadas señales de alarma que puedan requerir una terapia antibiótica inmediata [10]. Las banderas rojas son: Inmunosupresión, curso inusual, hallazgos estrictamente unilaterales, dolor intenso en el cuello al tacto, trismo, comorbilidades importantes, mal estado general.

La prueba rápida del estreptococo tiene una especificidad de alrededor del 95% cuando se realiza correctamente. El valor predictivo negativo se sitúa entre el 93-97% y la sensibilidad en torno al 86-95% en comparación con el cultivo [5]. Es importante tomar la torunda específicamente en la zona de la infección, por ejemplo, las amígdalas palatinas, con la boca bien abierta y la lengua deprimida, y pasarla varias veces. En caso de arcadas, un spray anestésico (por ejemplo, xilocaína) puede ser útil. El resultado estará disponible en cuestión de minutos. No es necesario un frotis de control rutinario en el curso posterior. Por lo general, ya no se recomiendan los cultivos. Principalmente no se recomienda un análisis de laboratorio (leucocitos, PCR, título de antiestreptolisina), ya que estos valores no son relevantes para una decisión terapéutica o la diferenciación entre infección vírica y bacteriana [1,13].
Terapia
Con una puntuación McIsaac entre 0-2, se recomienda una terapia sintomática primaria. Los AINE y el paracetamol son muy eficaces, y también se debe aconsejar a los pacientes que beban lo suficiente y se lo tomen con calma, sobre todo si tienen fiebre [5,10]. Las compresas para la garganta y la terapia tópica desinfectante y analgésica en forma de pastillas o colutorios pueden tener un efecto calmante adicional [7].
Si la puntuación McIsaac es ≥3 y el frotis faríngeo es negativo, también se administra terapia sintomática. El cambio de paradigma actual en el tratamiento de la angina estreptocócica es ahora que, incluso con una puntuación McIsaac >3 y un frotis faríngeo positivo, el tratamiento es también sintomático y no antibiótico. La terapia antibiótica retardada sólo está indicada si no hay mejoría de los síntomas tras 48-72 horas. Puede considerarse una terapia antibiótica inmediata para los pacientes de riesgo con Banderas Rojas [10]. El antibiótico de elección es la penicilina V 1 millón de E/12h por os, aunque 6 días suelen ser suficientes [12]. Como alternativa, puede recetarse amoxicilina, que también está disponible en forma de jarabe para niños (25 mg/kg/12h). Para la alergia a la penicilina sin anafilaxia, se recomienda en su lugar cefuroxima 500 mg/12h o para la alergia a la penicilina con anafilaxia, claritromicina 500 mg/12h.
Entre los pacientes de riesgo se encuentran los niños pequeños, los pacientes >de 65 años de edad, los pacientes con enfermedades subyacentes o comorbilidades significativas (inmunodeprimidos, fiebre reumática en los antecedentes propios o familiares) o los pacientes con un estado general significativamente reducido [7,10]. El dolor en un lado, el trismo o la presión en un lado del cuello son signos de una complicación (absceso) y deben ser aclarados por un especialista.
Una comunicación abierta y detallada con los pacientes o los padres es crucial para aplicar con éxito las últimas recomendaciones. También se ha publicado la correspondiente estrategia de comunicación [10]. Se informa a los pacientes sobre la duración prevista de los síntomas, las opciones para aliviarlos y las razones para no tomar antibióticos. Además, se tranquiliza al paciente ofreciéndole un seguimiento por teléfono o mediante una nueva consulta.
Diagnóstico diferencial
Mononucleosis infecciosa: La infección por el VEB suele producirse en la infancia, en los países occidentales es más probable en la adolescencia. Más del 98% de las personas mayores de 40 años son portadoras del virus. Los pacientes presentan un fuerte dolor de garganta y están febriles. Clínicamente, hay amígdalas de color blanco grisáceo y una marcada linfadenopatía cervical bilateral, especialmente de los ganglios linfáticos nucales, y a menudo hepatomegalia y esplenomegalia. Las pruebas de laboratorio muestran un aumento de las transaminasas y linfocitosis. El cociente linfocitos/leucocitos (valores absolutos) es >0,3. La serología forma parte del diagnóstico definitivo. La terapia es puramente sintomática.
Escarlatina: La escarlatina también es una enfermedad estreptocócica mediada por exotoxinas estreptocócicas. Los pacientes suelen quejarse de fiebre, dolor de cabeza y dolor de garganta. La garganta y las amígdalas se enrojecen, y con el tiempo pueden aparecer recubrimientos en las amígdalas. Al principio, la lengua tiene un revestimiento blanquecino, pero al cabo de unos días este revestimiento se desprende y las papilas de la lengua se vuelven prominentes (“lengua de frambuesa”). Los pacientes suelen desarrollar exantema al cabo de unos días (preferentemente en axilas e ingles), pero el triángulo boca-mentón sigue ausente. La escarlatina responde bien a la terapia con penicilina.
Herpangina: Está causada por el virus Coxsackie A. Los pacientes suelen presentar vesículas en la mucosa del paladar y las amígdalas y úlceras cubiertas de fibrina a medida que progresan. La terapia es siempre sintomática.
Absceso periamigdalino: Estos pacientes suelen presentar dolor intenso en la garganta y al tragar en un lado y a veces tienen un discurso diarreico. Clínicamente, se observa un trismo y un arco palatino saliente y una úvula hinchada y desviada hacia el lado opuesto. La causa suelen ser los estreptococos y los anaerobios. 2/3 de todos los abscesos periamigdalinos se producen en personas que tienen una puntuación McIsaac previa de 0-2 o que no han tenido dolor de garganta antes de [14]. Además, el pico de edad del absceso periamigdalino se da en adultos jóvenes, en contraste con la angina estreptocócica, que se da principalmente en niños pequeños [7]. Actualmente existe controversia sobre si el absceso periamigdalino es realmente una complicación de la angina estreptocócica o un cuadro clínico propio. El tratamiento de elección es la descompresión del absceso seguida de terapia antibiótica. Si se sospecha un absceso periamigdalino, el paciente debe ser remitido a un especialista en ORL.
Angina de Plaut-Vincent: Se trata de una forma rara de amigdalitis causada por una infección por Treponema vincenti y Fusobacterias. Los pacientes, en su mayoría afebriles, se presentan con un cambio ulcerativo unilateral de la amígdala y dolor de garganta moderado, típicamente unilateral, en buen estado general. El tratamiento de elección es la penicilina.
Base empírica
A pesar de la terapia antibiótica, la duración de los síntomas de la angina estreptocócica sólo se acorta un día, e incluso con terapia antibiótica no se puede prevenir la fiebre reumática, la glomerulonefritis o el absceso periamigdalino [5]. En Inglaterra, a pesar de la disminución de la terapia antibiótica en niños, no se ha demostrado un aumento de los abscesos periamigdalinos [14]. Si no hay mejoría, también puede iniciarse la terapia antibiótica tras un retraso [5,10]. Este procedimiento permite evitar la administración innecesaria de antibióticos y seleccionar a los pacientes que necesitan una terapia antibiótica.
La satisfacción del paciente no depende de la terapia antibiótica. Mucho más importante es una conversación empática entre médico y paciente. El paciente debe sentirse tomado en serio y comprender el concepto de la terapia. Debe ser capaz de comprender que, en presencia de una angina estreptocócica, los antibióticos pueden acortar la duración de los síntomas un solo día, pero pueden tener efectos secundarios. Además, sin antibióticos, no hay que temer un aumento de las complicaciones ni ausencias más prolongadas del trabajo o la escuela [3].
Mensajes para llevarse a casa
- Con o sin antibióticos, la angina estreptocócica suele tener un curso inofensivo y autolimitado y se cura en una semana. Incluso sin terapia antibiótica, no aumenta el absentismo escolar o laboral [13].
- Los antibióticos sólo reducen un día la duración de los síntomas de la angina estreptocócica. El riesgo de complicaciones no aumenta incluso sin terapia antibiótica. Por lo tanto, los beneficios de la terapia antibiótica son pequeños y es importante sopesar cuidadosamente las ventajas frente a los inconvenientes.
- A partir de una puntuación McIsaac ≥3, puede realizarse un frotis faríngeo si es relevante para la decisión. Si el resultado es positivo, también puede probarse primero una terapia analgésica y, si no hay respuesta, sólo puede iniciarse la terapia antibiótica después de un tiempo.
- Si está indicada la terapia antibiótica, la penicilina o la amoxicilina son el tratamiento de elección. Buena educación del paciente, empatía
- y la empatía son cruciales. Esto garantiza que el paciente entiende el concepto de la terapia y que volverá a ponerse en contacto con usted si no hay mejoría.
Literatura:
- Spinks A, Glasziou PP, Del Mar CB: Antibióticos para el dolor de garganta. Cochrane Database Syst Rev. Chichester, Reino Unido: John Wiley & Sons, Ltd 2013; 139(11): CD000023.
- Wessels MR: Práctica clínica. Faringitis estreptocócica. N Engl J Med 2011; 364(7): 648-655.
- Bisno AL, et al: Directrices prácticas para el diagnóstico y el tratamiento de la faringitis estreptocócica del grupo A. Sociedad de Enfermedades Infecciosas de América. Clinical Infect Dis 2002.
- Reinholdt K, et al: Manejo del dolor de garganta en las consultas generales danesas. BMC Family Practice 2019; 20: 75.
- Grupo de directrices sobre el dolor de garganta de la ESCMID, Pelucchi C, Grigoryan L et al. Directrices para el tratamiento del dolor de garganta agudo. Clin. Microbiol. Infecte. 2012; 1-28.
- Red escocesa de directrices intercolegiales: Tratamiento del dolor de garganta e indicación de amigdalectomía 2010: www.sign.ac.uk/assets/sign117.pdf
- Wächtler H, et al: Die Halsschmerz-Leitlinie der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin. ENT 2011.
- Goslings WRO, Valkenburg HA, Bots AW, Lorrier JC: Tasas de ataque de faringitis estreptocócica, fiebre reumática y glomerulonefritis en la población general. N Engl J Med 1963; 268(13): 687-694.
- Ubeda C, Pamer EG: Antibióticos, microbiota y defensa inmunitaria. Trends Immunol. 2012; 33(9): 459-466.
- Hofmann Y, Berger H: Tratamiento de la angina estreptocócica. Foro Swiss Med. 2019; 19(2930): 481-488.
- Fine AM, et al: Validación a gran escala de las puntuaciones Centor y McIsaac para predecir la faringitis estreptocócica del grupo A. Arch Intern Med. 11 de junio de 2012; 172(11): 847-852.
- Altamimi S, et al: Antibióticos de última generación a corto plazo frente a penicilina a largo plazo para la faringitis estreptocócica aguda en niños. Base de datos Cochrane de revisiones sistemáticas 2012.
- AWMF, Therapie entzündlicher Erkrankungen der Gaumenmandeln-Tonsillitis-S2k-Leitlinie 017/024; Stand 08/2015.
- Little P, Stuart B, Hobbs FDR, et al: Factores predictivos de las complicaciones supurativas del dolor de garganta agudo en atención primaria: estudio prospectivo de cohortes clínicas. Grupo editorial BMJ 2013; 347(nov25 3): 6867-6867.
PRÁCTICA GP 2020; 15(2): 4-7