La disnea es uno de los síntomas más comunes y que provocan más ansiedad en los pacientes oncológicos y de cuidados paliativos. Compruebe siempre primero las opciones de terapia causal. Además y en lugar de la terapia causal, resulta útil una combinación de medidas farmacológicas y no farmacológicas. Las mejores pruebas respecto al alivio de los síntomas existen para los opiáceos; no se ha demostrado ningún beneficio para la administración de oxígeno, aunque a menudo se percibe subjetivamente como un alivio.
La dificultad respiratoria es uno de los síntomas más comunes, si no el más común, de la enfermedad tumoral avanzada [1]. También es el síntoma que causa más ansiedad a los enfermos y a sus familiares. Mucha gente teme más al dolor que a la muerte, pero la idea de la asfixia es aún peor.
Sin embargo, la disnea es también el síntoma probablemente más difícil de evaluar objetivamente. Al igual que el dolor, es una sensación subjetiva (“la disnea es lo que el paciente dice que es”). Al mismo tiempo, se dispone de hallazgos clínicos objetivos (taquipnea, uso de músculos de asistencia respiratoria) o resultados de laboratorio (saturación de O2, anemia), pero a menudo se correlacionan mal o incluso no se correlacionan en absoluto con la gravedad subjetiva. Una dificultad respiratoria aplastante en un ataque de hiperventilación se asocia no pocas veces a una saturación del 99%. Por el contrario, hay pacientes que no refieren disnea pero nunca superan el 90% de saturación.
¿Qué es estándar?
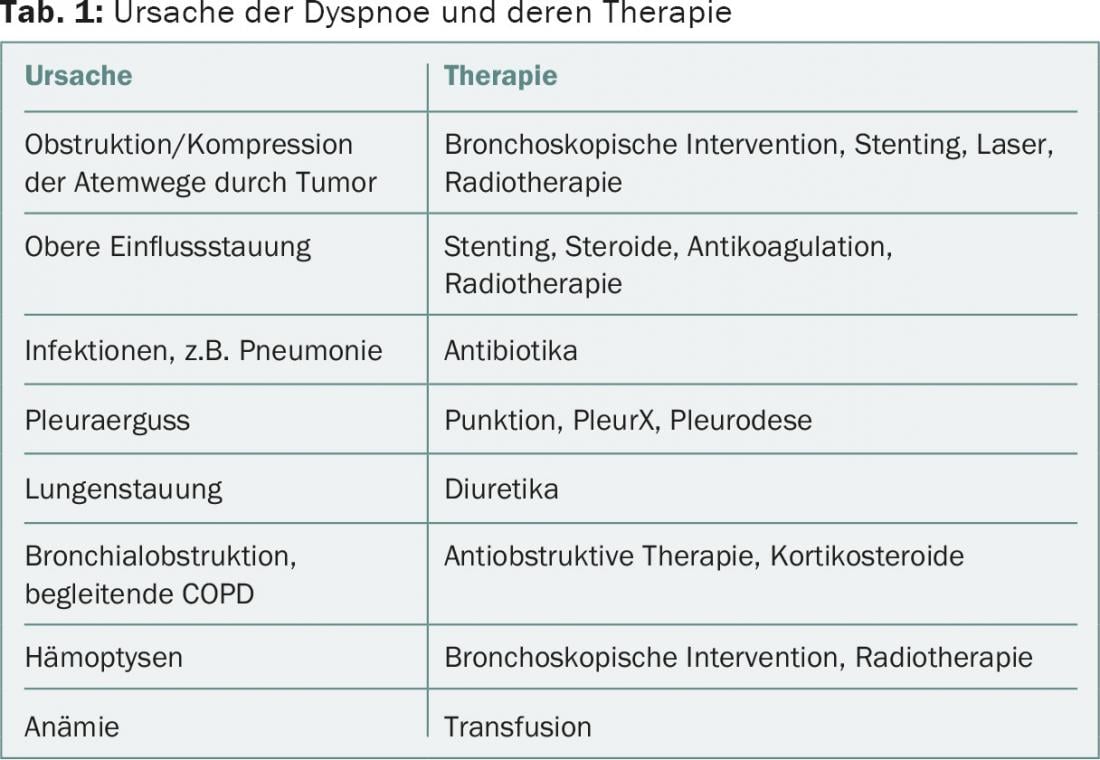
Como siempre que tratamos con síntomas, la tarea médica es buscar la causa y tratarla si es posible. La tabla 1 ofrece una visión general de las causas más importantes de disnea en pacientes paliativos y su terapia causal.
Como la disnea es un síntoma muy complejo, una sola medida terapéutica rara vez es suficiente para una solución satisfactoria en la disnea grave. Por lo tanto, además o -en el caso de un proceso muy avanzado de la enfermedad también en lugar de una terapia causal- suele ser necesaria una combinación de medidas generales, intervenciones no farmacológicas y farmacológicas [2].
Medidas generales
Una posición adecuada y ropa cómoda son importantes para el paciente con dificultad respiratoria grave. Una habitación bien ventilada o una ventana abierta también pueden hacer mucho.
Las actividades de la vida diaria, la higiene personal, la alimentación, pero también los exámenes, las terapias y las visitas deben distribuirse bien a lo largo del día (“energy banking”, el ritmo ahorra energía).
La propia actitud en el encuentro con la persona en cuestión debe ser muy consciente. Si yo mismo respiro tranquilamente, esto también tiene un efecto calmante, pero si me dejo “contagiar” por la inquietud o la tensión, entonces se desarrolla un círculo vicioso. Probablemente en ningún lugar sean tan evidentes los fenómenos de transferencia y contratransferencia como en la disnea. Así que merece la pena detenerse un momento frente a la habitación, para venir a descansar. Hablar en voz baja en la sala, haciendo frases cortas, permitiendo pausas. En el mejor de los casos, simplemente “estar ahí” y soportar la impotencia.
La información sobre el fenómeno de la disnea también forma parte de las medidas inespecíficas, así como el apoyo a los familiares y su implicación o, si es necesario, su formación.
Medidas no medicinales
Además, hay una serie de medidas específicas que se han estudiado en diversos grados y, por lo tanto, también tienen niveles de evidencia muy diferentes (Tab. 2).
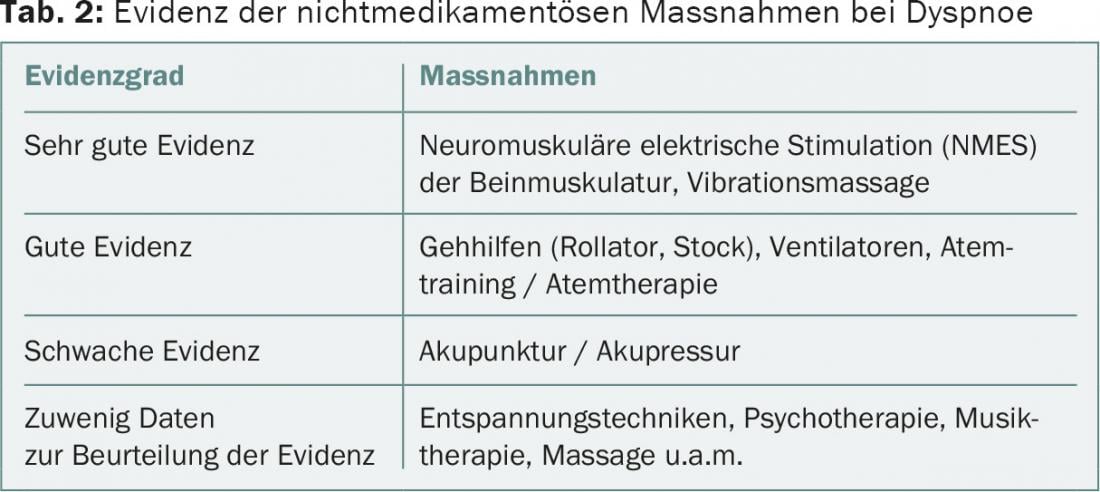
A pesar de las mejores pruebas, casi nadie conoce la estimulación eléctrica neuromuscular de los músculos de las piernas (EENM); mientras que las técnicas de relajación, la psicoterapia, la musicoterapia y los masajes se utilizan ampliamente con buena experiencia, aunque faltan estudios concluyentes [3].
Cabe mencionar el uso de un ventilador manual, una medida muy sencilla y barata, para la que también se realizó un pequeño estudio en el que se pudo demostrar el alivio subjetivo de la disnea [4].
También son muy populares las medidas complementarias de la aromaterapia como una aromatización contenida de la habitación (raíz de angélica, lavanda, mirto, tomillo, incienso) o las friegas y otras aplicaciones externas a base de aceites esenciales.
Tratamiento farmacológico
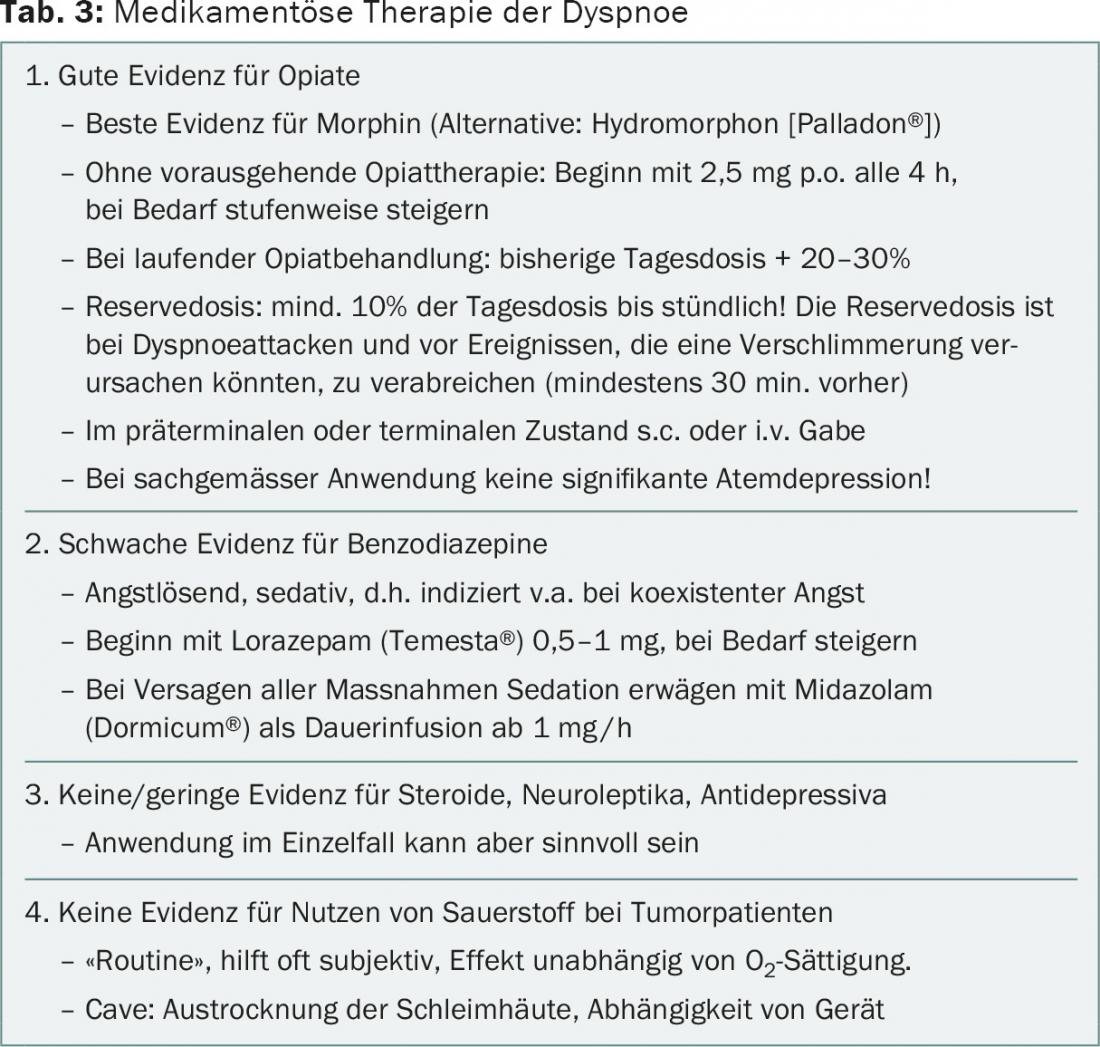
Las pruebas para el tratamiento farmacológico de la disnea se presentan en la tabla 3 . Los fármacos de elección hoy en día son los opiáceos, principalmente la morfina [5]. Debido a su efecto depresor respiratorio, estaban contraindicados hasta hace unos años para todos los problemas respiratorios excepto en la fase terminal. Sin embargo, estudios recientes demuestran que la depresión respiratoria no tiene importancia clínica cuando se dosifica correctamente y que la terapia con morfina correctamente dosificada no conlleva un acortamiento de la vida [6]. Las recomendaciones de dosificación también se pueden encontrar en la tabla 3.
Las pruebas para las benzodiacepinas son mucho peores. Suelen prescribirse además de los opiáceos cuando existe o se sospecha un fuerte componente emocional de la disnea. También a este respecto se han revisado las recomendaciones en los últimos años, ya que se ha podido demostrar que el efecto depresor respiratorio de las benzodiacepinas no está asociado a un acortamiento de la vida, salvo en caso de sobredosis [6]. También en lo que respecta a la administración de oxígeno, mucho ha cambiado en los últimos años debido a nuevos estudios [7]. Mientras que en el pasado el oxígeno se incluía siempre tanto en la dificultad respiratoria como en la fase terminal, excepto cuando existía riesgo de retención de CO2, hoy en día sólo se recomienda si el paciente se beneficia subjetivamente de él.
Tos
La tos también es un síntoma importante en los pacientes con tumores, a menudo, aunque no siempre, asociada a la disnea. Para la terapia sintomática de la tos en la enfermedad avanzada, también es útil una combinación de medidas no medicinales y medicinales, por lo que también debería hacerse especial referencia a las medidas del campo de la medicina integrativa (Tabla 4) [8]. En general, la base de pruebas para la tos es mucho peor que para la disnea [9].

Principios de la terapia de la tos
Básicamente, existen dos principios algo opuestos, que se utilizan en función de los síntomas y la situación:
- Protusivos: Si la mucosidad es prominente, los protusivos pueden ser útiles para licuar y aflojar la mucosidad espesa y favorecer la expectoración. La mucosidad espesa puede licuarse, por ejemplo, con acetilcisteína (Fluimucil®) o, en general, con una mejora de la hidratación. La inhalación con NaCl o, por ejemplo, té de tomillo, la fisioterapia, así como diversos aceites esenciales y sustancias herbales se utilizan además para mejorar la eliminación de la mucosidad y la expectoración.
- Antitusígenos: Los antitusígenos de acción central como el dextrometorfano, la morfina y la codeína suprimen el centro de la tos. Los anestésicos locales inhalados actúan como antitusígenos periféricos pero pueden provocar broncoespasmos. Para la supresión del reflejo de la tos, existen las mejores pruebas para los opiáceos, especialmente para la morfina y la codeína, pero también para el dextrometorfano, que tiene menos efectos secundarios. Pueden probarse antitusígenos periféricos en forma de inhalación de anestésicos locales.
Traqueteo de terminales
Como caso especial de disnea, a veces se trata el llamado carching o estertor terminal. Se trata de una respiración ruidosa provocada por la turbulencia del aire en las secreciones que se acumulan en la orofaringe y las ramas bronquiales de los pacientes terminales cuando ya no son capaces de eliminarlas tosiendo o tragando. Aunque es cuestionable que el carping esté asociado a la disnea, la cuestión del procedimiento adecuado se plantea una y otra vez debido a la carga que supone para los familiares y el personal.
Informar a los familiares sobre la naturaleza del carping ha demostrado ser la medida más importante. No se recomienda la aspiración porque el estímulo del catéter de aspiración suele provocar más secreción de la que podría aspirarse. La restricción de líquidos tiene sentido, y si se sospecha una sobrehidratación, también un ensayo con diuréticos. Los anticolinérgicos, como el Buscopan® o la atropina, se utilizan para inhibir la secreción, pero las pruebas son modestas y sólo se recomienda su uso si los familiares o cuidadores están agobiados por el ruido [10].
Literatura:
- Teunissen SC, et al: Prevalencia de síntomas en pacientes con cáncer incurable: una revisión sistemática. J Pain Symptom Manage 2007; 34: 94-104.
- Bausewein C, et al.: Dificultad respiratoria y tos en pacientes en cuidados paliativos. Dtsch Arztebl Int 2013; 110(33-34): 563-72.
- Bausewein C, et al.: Intervenciones no farmacológicas para la disnea en fases avanzadas de enfermedades malignas y no malignas. Cochrane Database Syst Rev 2008(2): CD005623.
- Galbraith S, et al: ¿Mejora la disnea crónica el uso de un ventilador de mano? Un ensayo aleatorizado, controlado y cruzado. J Pain Symptom Manage 2010; 39: 831-8.
- Barnes H, et al: Opiáceos para la paliación de la disnea refractaria en adultos con enfermedad avanzada y terminal. Cochrane Database Syst Rev 2016; (3): CD011008.
- Sykes N, et al: El uso de opiáceos y sedantes al final de la vida. Lancet Oncology 2003, Vol.4, 312-318.
- Abernethy AP, et al: Efecto del oxígeno paliativo frente al aire ambiente en el alivio de la disnea en pacientes con disnea refractaria: un ensayo controlado aleatorizado doble ciego. Lancet 2010; 376: 784-93.
- Huber G, et al: Komplementäre Sterbebegleitung, Haug 2011.
- Wee B, et al: Manejo de la tos crónica en pacientes que reciben cuidados paliativos: revisión de las pruebas y recomendaciones de un grupo de trabajo de la Asociación de Medicina Paliativa de Gran Bretaña e Irlanda. Palliat Med 2012; 26: 780-7.
- Bennett M, et al: Uso de fármacos antimuscarínicos en el tratamiento del estertor de muerte: directrices basadas en la evidencia para los cuidados paliativos. Palliat Med 2002; 16: 369-74.
InFo ONCOLOGÍA Y HEMATOLOGÍA 2016; 4(6): 25-28