No es infrecuente que el médico generalista se enfrente a cuadros clínicos dermatológicos. ¿Qué hallazgo es inocuo y cuándo debe remitirse al especialista?
¿Eczema, hongos o infestación parasitaria? ¿Lesión cutánea benigna o maligna? Las lesiones cutáneas patológicas son frecuentes en la consulta del médico generalista. Sin embargo, debido a la marcada diversidad de hallazgos morfológicos, los cuadros clínicos dermatológicos suelen resultar confusos para los no dermatólogos. La evaluación inicial más eficaz es según los siguientes puntos:
- Mancha roja – localizada
- Erupción roja – generalizada en una zona extensa
- Mancha negra – localizada
- Mancha blanca generalizada o localizada
- Síntomas de alerta
Mancha rojiza: infestación asimétrica
El criterio más importante en la fluorescencia cutánea, que aparece como una mancha roja o rojiza localizada, es la asimetría frente a la simetría.
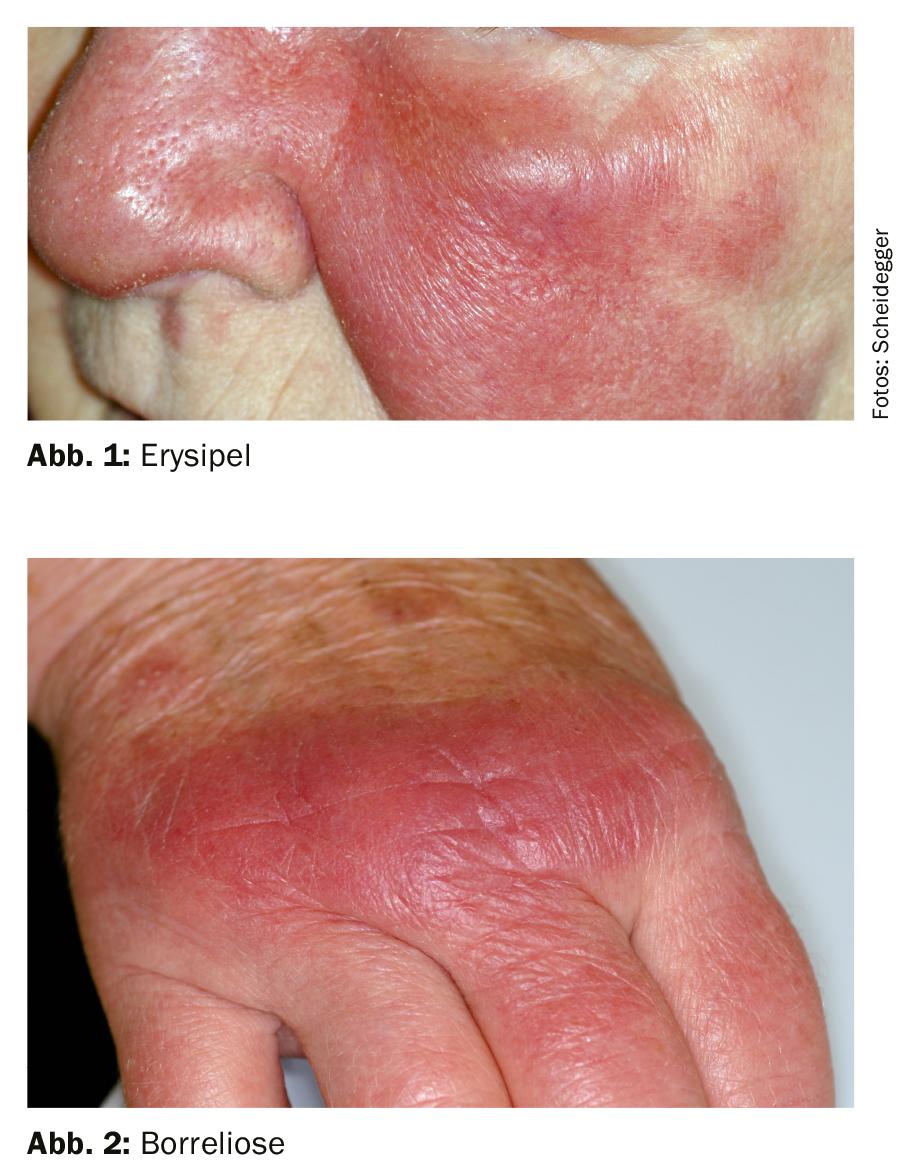
Debe prestarse atención a las florescencias cutáneas asimétricas: Cualquier enrojecimiento unilateral que sea más doloroso que el picor se considera una infección – hasta que se demuestre lo contrario. Una infección puede ser bacteriana (por ejemplo, impétigo, erisipela o enfermedad de Lyme), vírica (por ejemplo, varicela en forma de zoster) o micótica (por ejemplo, tiña capitis o tiña barbae). Las florescencias cutáneas infecciosas pueden aparecer en todo el cuerpo (Fig. 1 y 2) . Los posibles síntomas adicionales son inflamación de los ganglios linfáticos, fiebre y/o sensación general de enfermedad. Considere una consulta dermatológica si sospecha de una infección. El reconocimiento y la acción oportunos son elementales.
Mancha rojiza: infestación simétrica
En el caso de las florescencias cutáneas simétricas, el factor tiempo es secundario: son desagradables para el paciente, pero no peligrosas. Los dos criterios más importantes aquí son con picor frente a sin picor y, además, en el caso de los picores, áspero frente a liso.
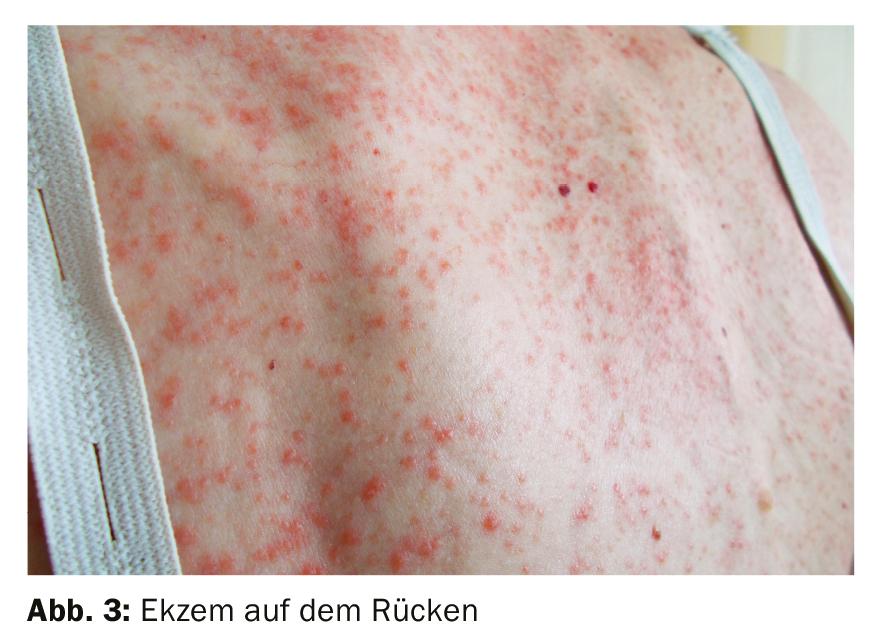
Superficie áspera con picor: el eccema es la afección cutánea más común. Se dan en todos los grupos de edad -incluso en niños- y pueden aparecer en todo el cuerpo. Un rasgo característico de esta enfermedad inflamatoria no infecciosa es que la piel es áspera, pica y escamosa en la zona afectada. Como profilaxis contra la recidiva, es indispensable un cuidado básico regular con un producto hidratante, así como identificar y prevenir las sustancias desencadenantes (Fig. 3).
El eccema de exsicación es la forma más común de eccema. Está causada por un contacto excesivo con el agua: El agua es el agente nocivo más común: demasiada agua reseca la piel. Reducir el contacto con el agua al mínimo necesario es la terapia más importante. Engrasar sirve de poco si no se reduce el contacto con el agua. Al lavarse las manos y ducharse, no es tan importante lo que se utilice para ello, sino que después se cuide la piel de forma constante.
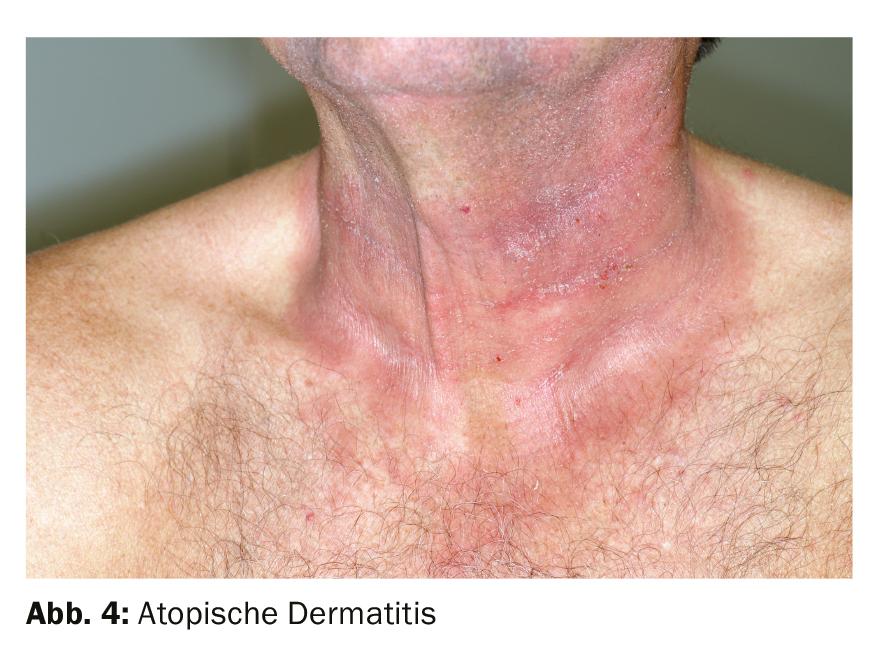
La dermatitis atópica también está muy extendida. Los brotes de esta enfermedad crónica varían en gravedad y duración. Las erupciones eccematosas que se desarrollan durante un brote van desde lesiones cutáneas leves hasta inflamaciones a gran escala. La piel no sólo está enrojecida, áspera, con picor y descamada, sino que a veces incluso supura y forma costras. El eccema puede desplazarse de una parte del cuerpo a otra. En los bebés, suelen verse afectados el cuero cabelludo, las mejillas, los brazos, las piernas y el tronco; con menos frecuencia, la zona del pañal. En escolares y adultos, las erupciones eccematosas suelen aparecer en brazos y rodillas, pero también en cara, cuello y manos. En muchos pacientes, los síntomas remiten con el final de la pubertad. Sin embargo, la dermatitis atópica también puede aparecer por primera vez en la edad adulta. Para aliviar los síntomas, los productos de cuidado que contienen urea son a menudo contraproducentes; sobre todo si se utilizan en el momento equivocado: durante un brote agudo. Trate el prurito en el contexto de la dermatitis atópica principalmente con esteroides tópicos; sólo secundariamente con antihistamínicos. La combinación de esteroides con Fucicort, por ejemplo, es importante en este caso. La monoterapia con esteroides suele provocar recaídas (Fig. 4).
Superficie lisa con picor: Una zona lisa y con picor suele ser urticaria o exantema medicamentoso, aunque la mayoría de estas dos florescencias cutáneas se presentan como una erupción roja generalizada.
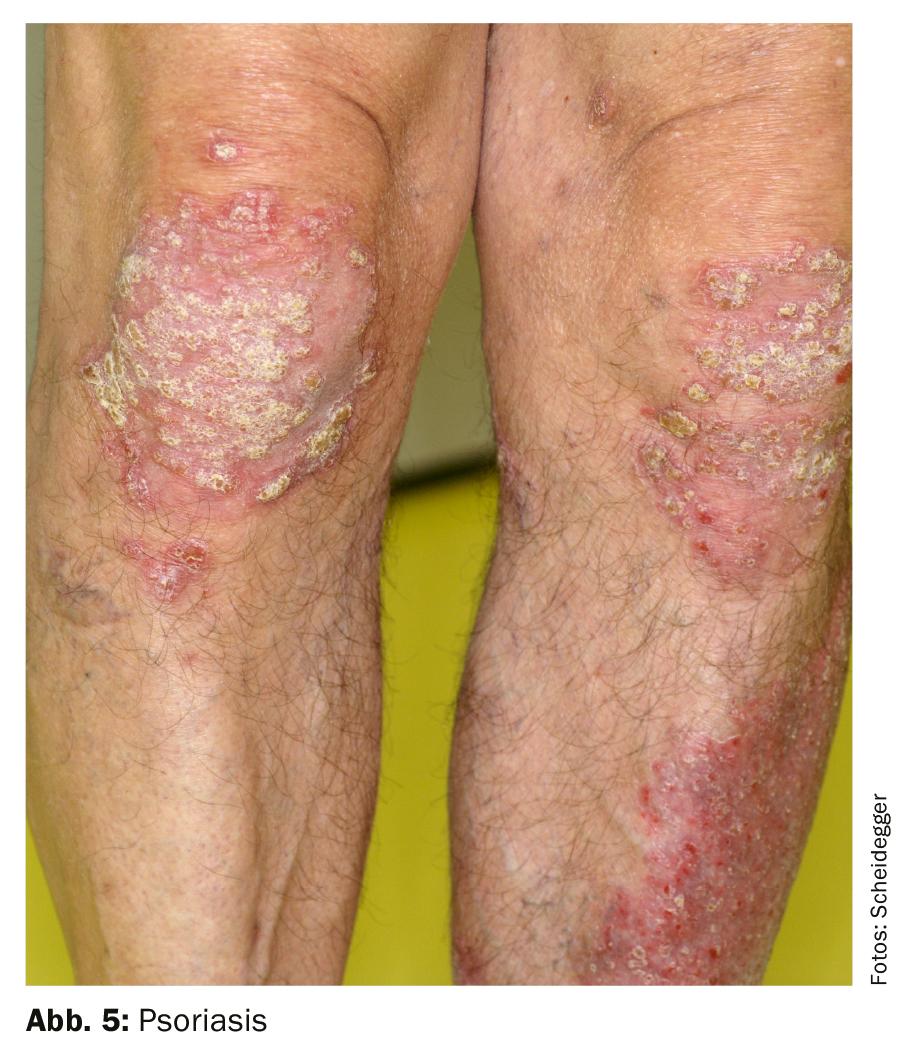
Superficie rugosa sin picor: La psoriasis inflamatoria crónica no infecciosa se presenta con placas muy definidas, de color rojo brillante, secas y elevadas, cubiertas de escamas plateadas. A menudo se ven afectados los codos, las rodillas y el cuero cabelludo. El error más común en el tratamiento de la psoriasis son los esteroides demasiado débiles. Los que tratan con esteroides necesitan esteroides potentes (clase 3 o 4) o preparados fijos combinados (esteroides clase 3 y vitamina D) para obtener un buen efecto (fig. 5).
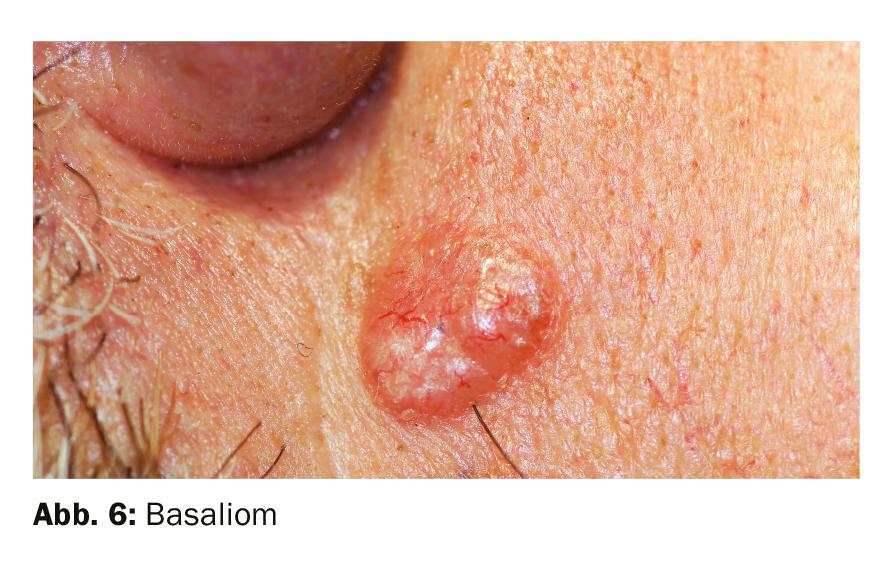
Solitario con una superficie más bien lisa sin picor: Un carcinoma basocelular también puede tener un aspecto rojizo, a menudo con vetas blanquecinas adicionales. Este frecuente tumor semimaligno forma nódulos rojizos-blanquecinos-marrones, brillantes, con venas rojas típicamente muy finas en el borde del tumor. El borde suele ser elevado. La coloración suele corresponder a la de la piel normal. En las primeras fases, la piel de la zona afectada se endurece inicialmente. En el curso posterior, la zona afectada suele aparecer hundida centralmente y ulcerada. Las personas de piel clara y sensibles al sol se ven especialmente afectadas, sobre todo en la segunda mitad de la vida. El carcinoma basocelular se desarrolla lentamente a lo largo de meses o años. Puede aparecer en cualquier parte del cuerpo, pero es más frecuente en las zonas del cuerpo expuestas al sol, como la cara, las orejas, el cuero cabelludo y el cuello. El carcinoma basocelular requiere una evaluación dermatológica. Aunque no suele formar metástasis, el tratamiento precoz es muy importante: si no se trata, el tumor en crecimiento destruye el tejido sano circundante (Fig. 6).
Erupción rojiza sin picor
El criterio más importante para una florescencia cutánea que aparece generalizada en una zona extensa como una erupción roja o rojiza es la presencia o ausencia de picor. Las erupciones sin prurito pueden dividirse a su vez en erupciones rugosas lisas o solitarias.
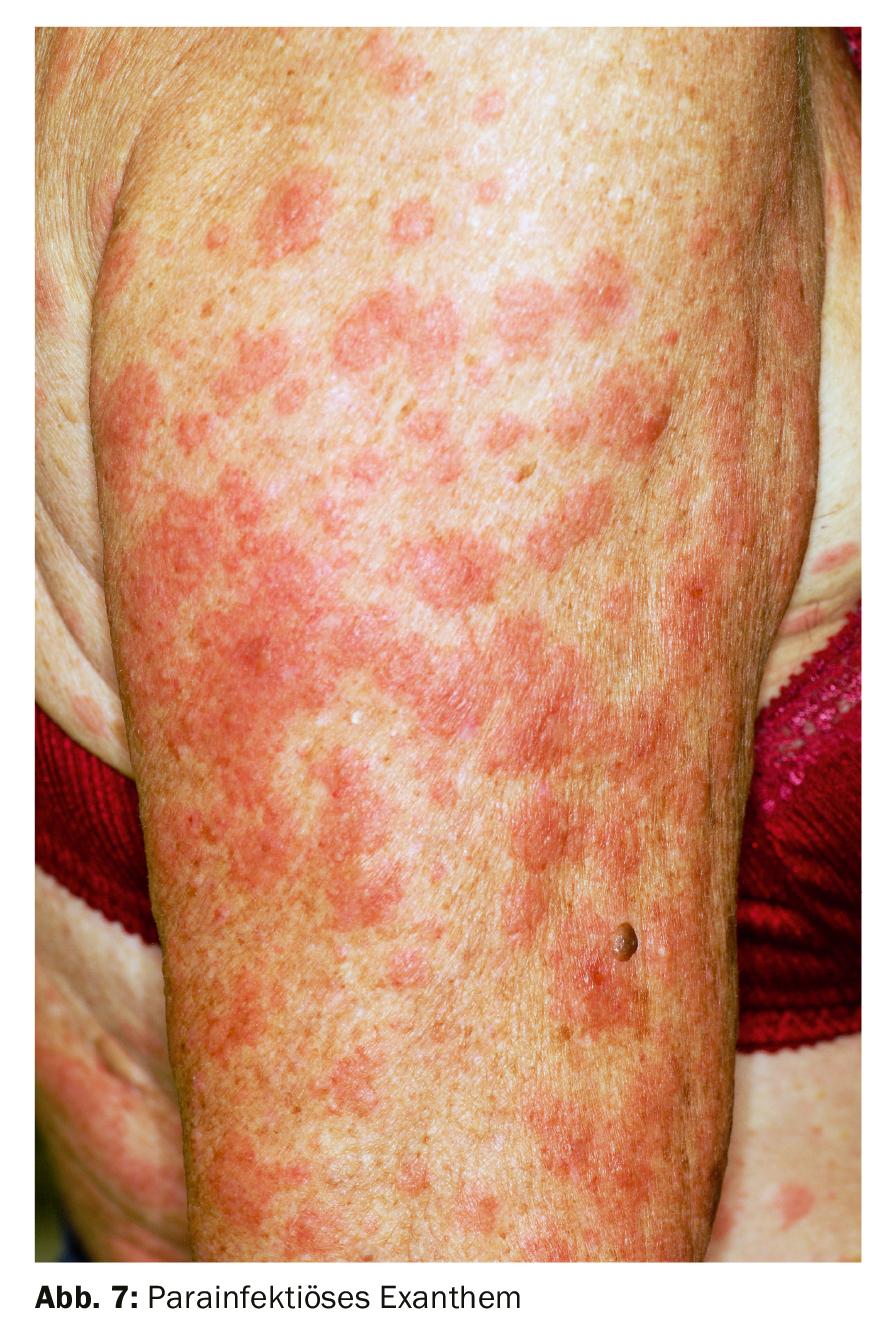
Suave: Una erupción roja, generalizada y sin picor es un exantema parainfeccioso (también llamado exantema paraviral o infeccioso). La erupción está causada por diferentes patógenos virales. Los más comunes son el virus de Epstein-Barr (mononucleosis) y el virus del sarampión-paperas-rubéola. También son posibles los patógenos bacterianos, por ejemplo los estreptococos (escarlatina). La erupción lisa aparece en grandes manchas o pápulas rojas redondas a ovaladas, de color rojo pálido al principio y luego rojo oscuro. Prácticamente siempre va acompañada de un exantema de la mucosa oral. También son frecuentes la fiebre y los síntomas generales. El exantema parainfeccioso puede aparecer en cualquier parte del cuerpo. Suele aparecer en el tronco, pero la cara y las extremidades también pueden verse afectadas. Aquí se trata de esperar y ver: en caso de exantema parainfeccioso, la mejor terapia es la ausencia de tratamiento (Fig. 7).
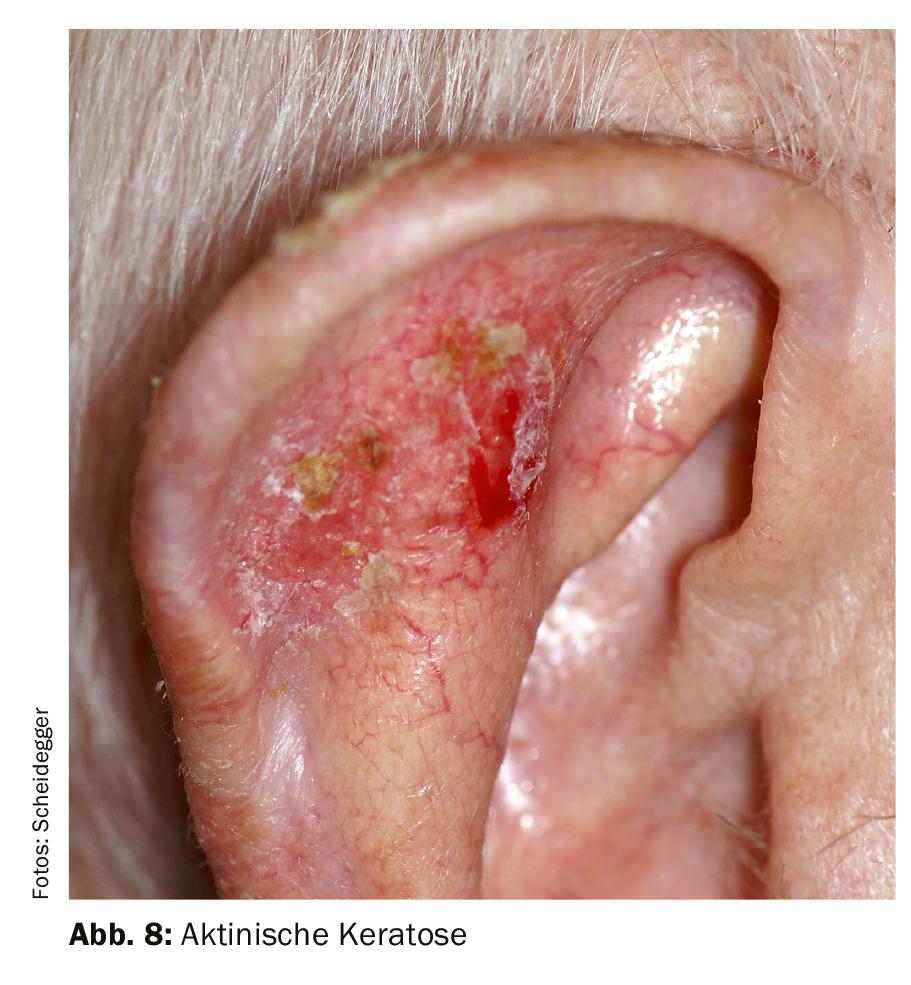
Solitaria rugosa: La queratosis actínica tampoco suele presentarse como una mancha única, sino más bien en pequeñas agrupaciones o distribuida por una gran superficie. Las zonas ásperas, ligeramente engrosadas y escamosas de la piel son de color rojizo a marrón rojizo, a veces también amarillento costroso. Las zonas afectadas suelen ser más palpables que visibles y se sienten como papel de lija. La queratosis actínica aparece sobre todo en la segunda mitad de la vida, especialmente en personas de piel clara y sensibles al sol que se han expuesto a menudo a él. Suele aparecer en las “terrazas solares de la piel”, sobre todo en la calva, la frente, la nariz, las orejas, los labios, así como en el escote, el dorso de las manos o los antebrazos. Los daños causados por la luz epidérmica en la piel suelen permanecer visibles de forma permanente. Es imprescindible que se someta a una evaluación dermatológica de la queratosis actínica. Se considera un precarcinoma: si no se trata durante demasiado tiempo, puede convertirse en un carcinoma escamoso maligno (Fig. 8).
Erupción rojiza con picor
Los dos criterios más importantes para las erupciones cutáneas rojas generalizadas a gran escala con prurito son nodular frente a lisa y, en el caso de una erupción lisa, además estacionaria frente a migratoria.
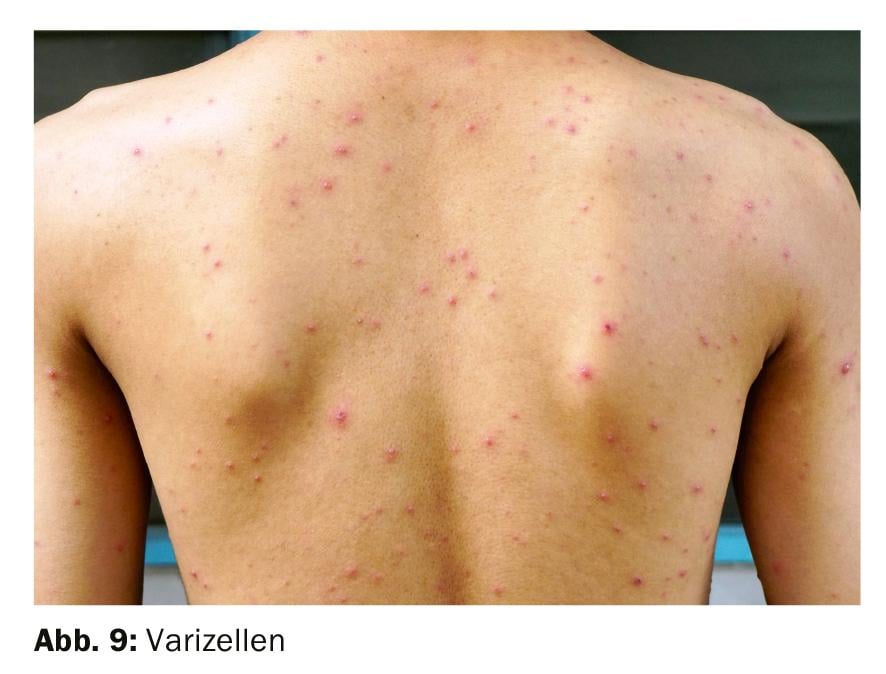
Nodular: La varicela causada por el virus varicela zoster aparece con brotes episódicos de pequeñas manchas rojas por todo el cuerpo. Las manchas se convierten rápidamente en pápulas y ampollas, que con el tiempo se vuelven costras. A diferencia de todos los demás exantemas infecciosos, la varicela produce mucho picor. Además, suele haber enantema de la mucosa oral. La varicela comienza primero en las mucosas de la cabeza y la boca, después se ven afectados el tronco y las extremidades. En cambio, las palmas de las manos y las plantas de los pies no se ven afectadas. En el caso de la varicela, la atención se centra en el tratamiento de secado -no de relubricación- (Fig. 9).
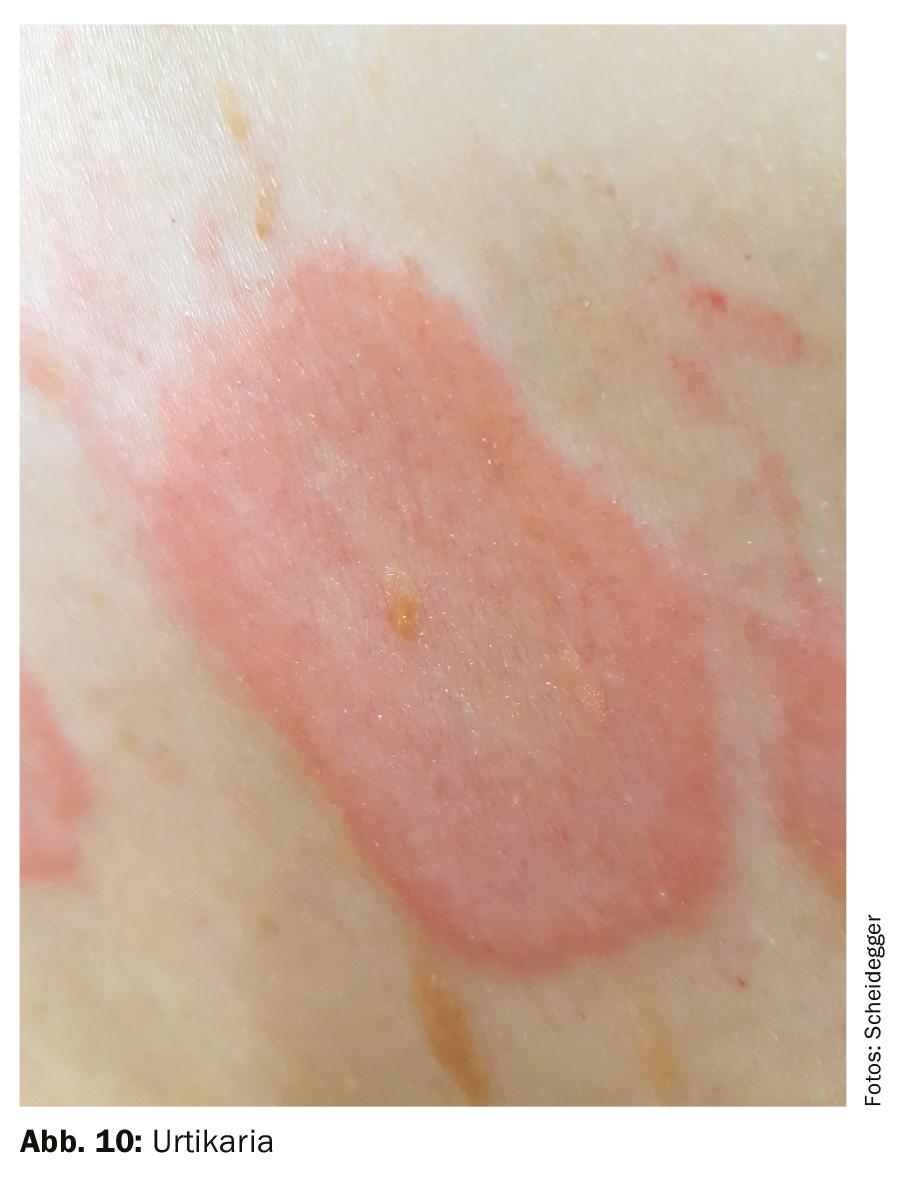
Suave con un curso errante: La urticaria es una de las enfermedades cutáneas más comunes y a primera vista parece una alergia. Sin embargo, la urticaria sólo en muy raras ocasiones está causada por una alergia de tipo I (de tipo inmediato o mediada por IgE en menos del 1% de los casos), sino que suele ser física o emocional. La urticaria causada por la sobreproducción de histamina es dérmica superficial. Se manifiesta con ronchas rojizas, siempre lisas, distribuidas en manchas o en una gran superficie. A menudo tienen manchas más bien pequeñas. Sin embargo, también son posibles ronchas del tamaño de la palma de una mano. Un brote de urticaria suele desarrollarse muy rápidamente: en pocos minutos, la piel se cubre de ronchas que pican mucho. Éstas son locales o se extienden por todo el cuerpo. En el transcurso, migran por el cuerpo y suelen desaparecer al cabo de 24 horas como máximo sin dejar rastro. Sin embargo, una recaída también puede durar varios días o incluso semanas. En el diagnóstico de la urticaria es importante distinguirla del exantema medicamentoso. Esto suele requerir una biopsia. La urticaria debe tratarse con antihistamínicos, a menudo en dosis más altas (hasta cinco veces al día). La ingesta preventiva fija de antihistamínicos es importante (Fig. 10).
La urticaria en combinación con el angioedema es una urgencia que debe aclararse rápidamente desde el punto de vista dermatológico: además de los síntomas de la urticaria, en el angioedema se observa una hinchazón subcutánea grave en las manos, los pies, la nariz, los labios, los ojos o el pene. En este caso, evite los fármacos promotores de la urticaria a menos que estén vitalmente indicados o sean insustituibles. Entre ellos se encuentran los inhibidores de la ECA, el antagonista AT2, la aspirina y los antiinflamatorios no esteroideos. Evite también los antitusivos que contengan codeína.
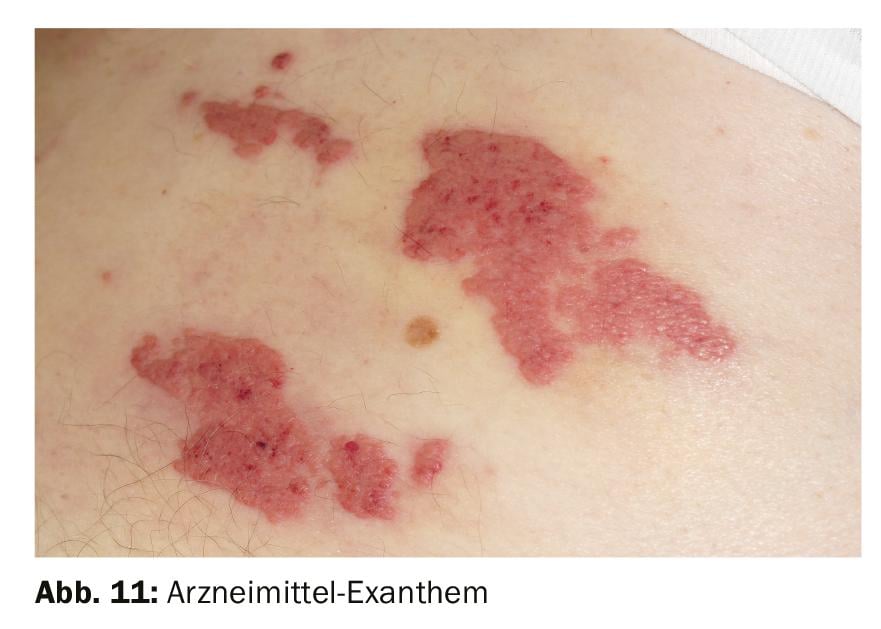
Suave con curso estacionario: el exantema medicamentoso se manifiesta en enrojecimiento parcheado (Fig. 11 ). En los casos de intolerancia grave, suelen ser extensas. Las zonas afectadas de la piel se recalientan y pican. El exantema medicamentoso es una reacción alérgica de la piel a un fármaco aplicado localmente o ingerido (como un antibiótico). Suele aparecer en la zona del tronco, pero también puede darse en otras partes del cuerpo. Esta reacción cutánea se produce en todas las edades, incluidos los niños. El exantema medicamentoso es más frecuente en las personas mayores porque suelen tomar más medicamentos, lo que aumenta la probabilidad de intolerancia. El exantema medicamentoso parece suave al principio, pero puede volverse áspero a medida que avanza. La distinción con el eczema es difícil. A diferencia del eccema, el exantema medicamentoso no es escamoso. La característica distintiva más importante es el tiempo: el exantema medicamentoso se produce de repente, normalmente en cuestión de horas, días o de un día para otro. Interrumpa inmediatamente la medicación aplicada localmente o ingerida. El dolor, la eritrodermia y la formación adicional de ampollas en la piel, las mucosas o la conjuntiva, o las erupciones palmoplantares en las palmas de las manos o las plantas de los pies, ¡son signos de una reacción potencialmente mortal!
Mancha negra u oscura
Si hay una mancha negra u oscura localizada, la sospecha de melanoma es evidente. Las herramientas de evaluación más importantes son el “signo del patito feo” y la regla ABCD. Utilice la regla del “patito feo” para obtener una visión general. Primero mire al paciente desde la distancia. Si la mancha negra u oscura se distingue claramente como un “patito feo” por su forma y color básicos de las demás manchas negras y oscuras del cuerpo, es necesario realizar rápidamente un examen dermatoscópico. También es posible examinar utilizando los cuatro criterios de la regla ABCD: A: Asimétrico, B: Difuminado, C: Multicolor, D: Dinámico. Si al menos uno de los cuatro criterios se aplica a la mancha, existe una sospecha urgente de melanoma. Una sospecha de melanoma no puede confirmarse a simple vista. Sólo una biopsia aporta certeza.
| Sugerencia Nuestro libro de referencia “Derma Survival Guide – how to survive in dermatology” proporciona más seguridad en el diagnóstico y el triaje: le ayuda con preguntas orientativas, diagramas y fotos de forma muy práctica en la evaluación rápida de los cambios cutáneos. Pedido en www.derma-check.ch |
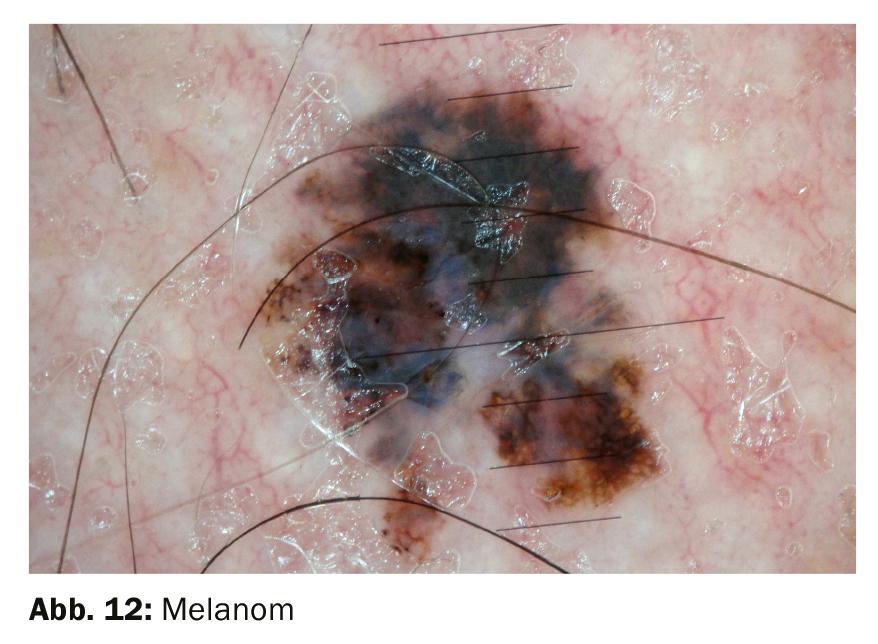
El melanoma que surge de los melanocitos es la forma más peligrosa de todos los tumores cutáneos. Se presenta como un cambio cutáneo asimétrico en forma y color en una mancha oscura existente o de nueva aparición. A menudo como una mancha oscura a negra, que puede ser plana, curva o también nodular (Fig. 12) . El melanoma puede aparecer en cualquier parte del cuerpo. Los melanomas se dan en todos los grupos de edad, incluso en los niños. Las personas de piel clara se ven afectadas con mucha más frecuencia que las de piel oscura. En principio, los melanomas son muy frecuentes. Sin embargo, gracias a la detección precoz, son fácilmente tratables. Un diagnóstico a tiempo evita cursos fatales: la probabilidad de recuperación es del 99% con una intervención precoz y desciende al 14% en fases posteriores. Es imprescindible aclarar dermatoscópicamente toda mancha negra u oscura cambiante que aparezca recientemente o que ya exista, ¡mejor una vez de más que de menos! La aclaración debe realizarse rápidamente para poder extirpar el melanoma antes de que haga metástasis, si es posible.
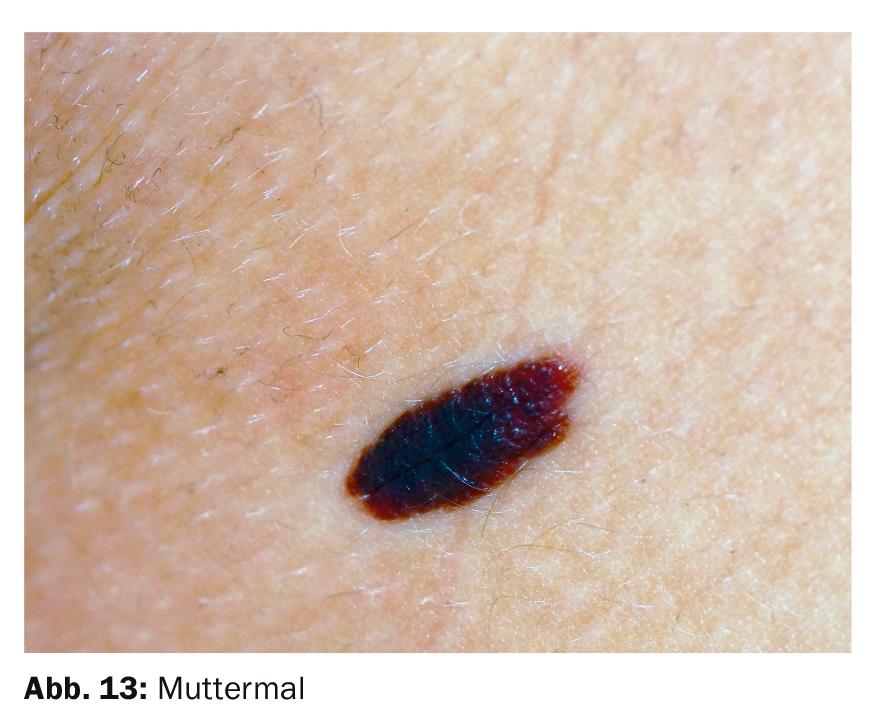
La marca de nacimiento, un crecimiento benigno de melanocitos, aparece como una mancha simétrica negra u oscura. Tiene bordes regulares, es homogéneamente del mismo color y tiene el mismo tamaño durante un periodo de tiempo más largo (Fig. 13).
La queratosis seborreica que se produce con frecuencia también puede aparecer como una mancha negra u oscura y, por lo tanto, confundirse con un melanoma (Fig. 14) . Sin embargo, este rasgo típico del envejecimiento de la piel es un crecimiento benigno, a diferencia del melanoma. La queratosis seborreica se presenta en una fase temprana con manchas o placas planas y opacas, y más tarde como crecimientos elevados, agudamente definidos, redondeados a ovalados y fisurados. Desde el negro al gris, pasando por el marrón oscuro y claro, son posibles varios tonos. El tumor tiene un tamaño de unos milímetros a varios centímetros y aparece de forma aislada o en varias ocasiones. El número aumenta a medida que lo hace la edad de la persona afectada. El pecho, la espalda y el cuello se ven especialmente afectados, pero también la cara o los lados extensores de las manos y los antebrazos. Las palmas de las manos y las plantas de los pies no se ven afectadas. En el caso de una queratosis seborreica oscura, es imperativo un rápido diagnóstico diferencial dermatológico con el melanoma maligno.
Mancha blanca
El criterio más importante para distinguir las manchas blancas planas, localizadas o generalizadas es el tronco corporal frente a las extremidades.
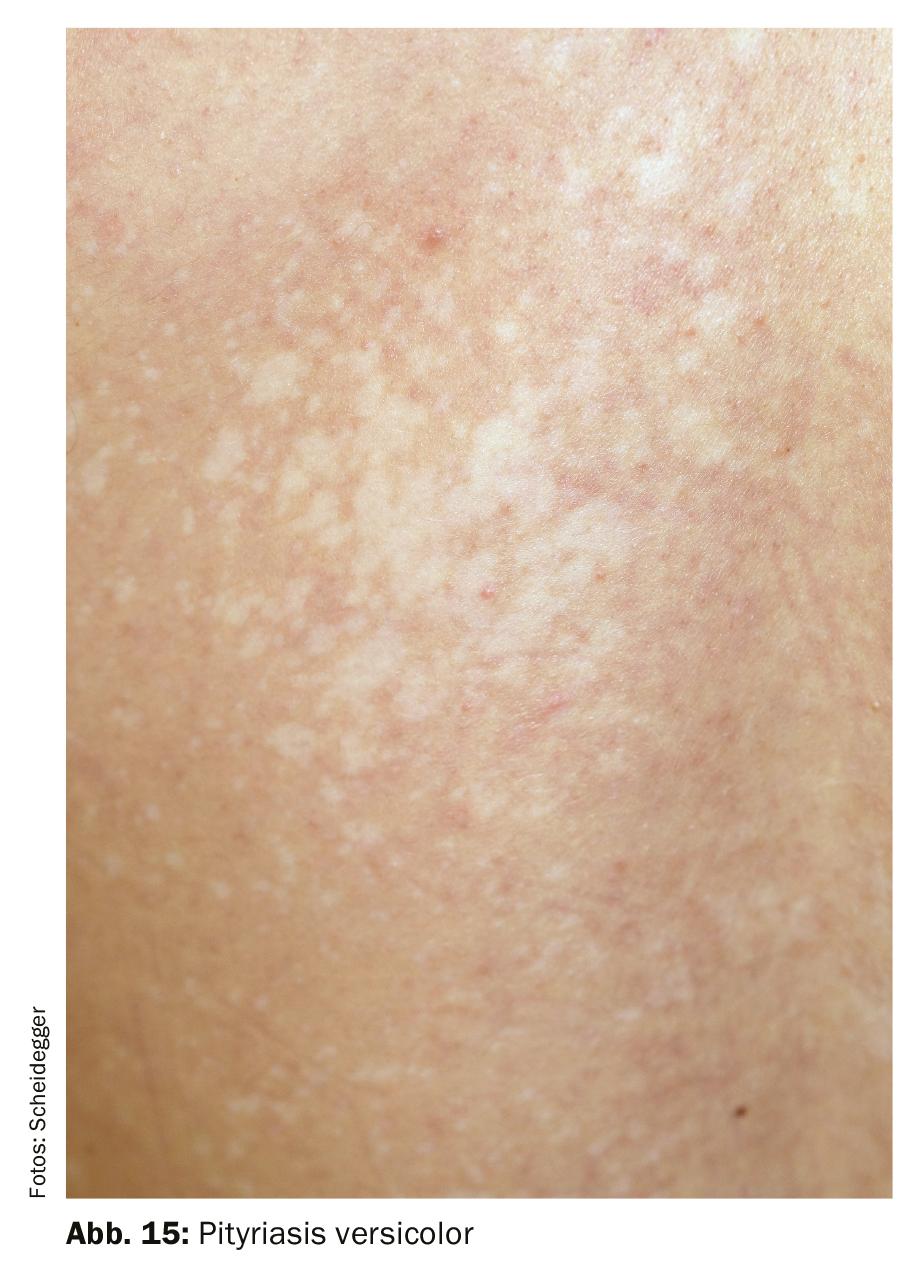
La inofensiva enfermedad fúngica superficial pitiriasis versicolor , que aparece en el tronco del cuerpo, se presenta con manchas hiperpigmentadas, escamosas, redondas a ovaladas. Pueden ser de color rojizo, rosáceo, amarillento o parduzco; en la pitiriasis versicolor alba las manchas son hipo o despigmentadas. Las manchas se encuentran en el tronco del cuerpo, sobre todo en las zonas con alta producción de sebo. Las recaídas de la pitiriasis versicolor son frecuentes. Para reducir este riesgo, es importante un cuidado regular de la piel (Fig. 15).
El criterio más importante para las manchas blancas en las extremidades son los bordes nítidos o borrosos. En el vitíligo inofensivo, la pérdida irregular del color original de la piel se manifiesta en manchas blancas muy definidas. El vitíligo suele aparecer antes de los 20 años. La propagación de las manchas es extremadamente variable: puede quedarse en unas pocas zonas o producirse una propagación generalizada por grandes partes de todo el cuerpo. Las manchas no presentan síntomas: ni picor ni descamación. El vitíligo suele comenzar en zonas expuestas al sol como las manos, la cara (especialmente los párpados, la zona de la boca) o el dorso de los pies. La zona genital también se ve afectada con frecuencia. Con el vitíligo, es especialmente necesaria una buena protección contra la radiación UV.
Una mancha blanca, borrosa y seca procede de un eccema cicatrizado, una zona eccematosa cicatrizada de dermatitis atópica o una herida cicatrizada. Tales manchas desaparecen por sí solas después de algún tiempo sin tratamiento.
Ayuda heurística
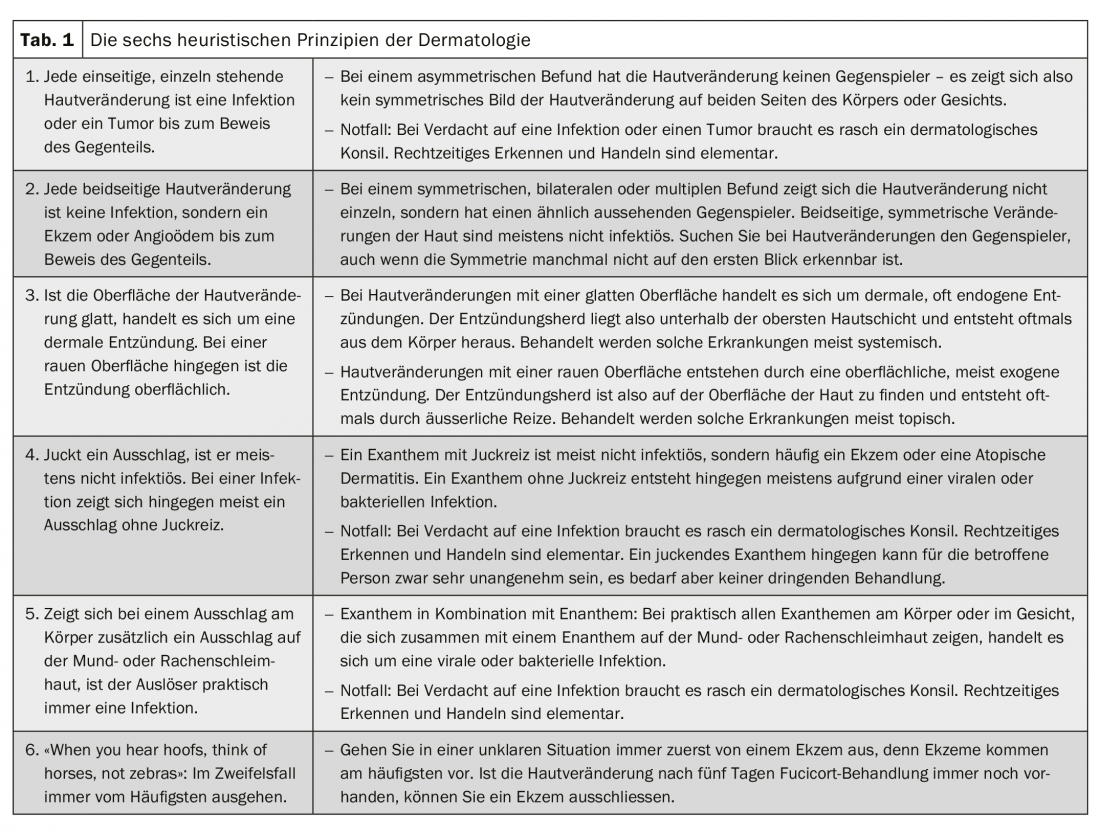
En la práctica diaria, se necesitan algoritmos de toma de decisiones para un triaje rápido y seguro de las florescencias cutáneas. La cuestión más importante aquí: ¿El cambio de piel es potencialmente peligroso? Con la ayuda de los seis principios heurísticos, podrá distinguir rápidamente entre lo peligroso y lo inofensivo. La heurística, que se practica desde la antigüedad, no es más que un atajo para pensar a la hora de resolver una pregunta. Le permite llegar a una declaración factible a pesar de disponer de poco tiempo. La tabla 1 explica los seis principios heurísticos de la dermatología; en la práctica diaria, el primero, el cuarto y el quinto son decisivos: ante la sospecha urgente de una infección o un tumor, está indicada una consulta dermatológica rápida. Resumen 1 proporciona información sobre los síntomas de alerta.

Mensajes para llevarse a casa
- Cualquier lesión cutánea unilateral y solitaria es una infección o un tumor hasta que se demuestre lo contrario.
- Cualquier lesión cutánea bilateral no es una infección sino un eccema o un angioedema hasta que se demuestre lo contrario.
- Si la superficie del cambio cutáneo es lisa, se trata de una inflamación dérmica. Con una superficie rugosa, en cambio, la inflamación es superficial.
- Si una erupción pica, no suele ser infecciosa. Una infección, por el contrario, suele mostrar una erupción sin picor.
- Si una erupción en el cuerpo va acompañada de una erupción en la mucosa de la boca o la garganta, el desencadenante es prácticamente siempre una infección.
- En caso de duda, empiece siempre por lo más frecuente.
PRÁCTICA GP 2019; 14(5): 19-28