Los agonistas de los receptores de GLP-1 (AR) se utilizan en la terapia de pacientes diabéticos desde 2005. Para los pacientes, su introducción supuso un hito, ya que los AR GLP-1 tienen la gran ventaja de que reducen el peso* y presentan poco riesgo de hipoglucemia intrínseca. Asimismo, sus efectos cardioprotectores la convierten en un arma valiosa contra la diabetes mellitus. Pronto, también será posible por primera vez la aplicación oral.
Mientras tanto, en la terapia antidiabética se dispone de diferentes clases de sustancias para cada factor fisiopatológico. A partir de ahí, se puede seleccionar específicamente el fármaco antidiabético más beneficioso para determinadas enfermedades adicionales. Por ejemplo, si un paciente ya ha sufrido un infarto de miocardio o tiene un perfil de alto riesgo de sufrirlo, o si tiene daños en los órganos finales, esto influirá en la elección del tratamiento antidiabético. Además, se pueden aprovechar los efectos sinérgicos de las combinaciones de fármacos, por ejemplo al combinar agonistas del receptor GLP-1 con insulina. Los efectos sinérgicos de esta combinación incluyen
- Reducción de la HbA1c
- Reducción de peso
- menor dosis de insulina
- menor riesgo de hipoglucemia
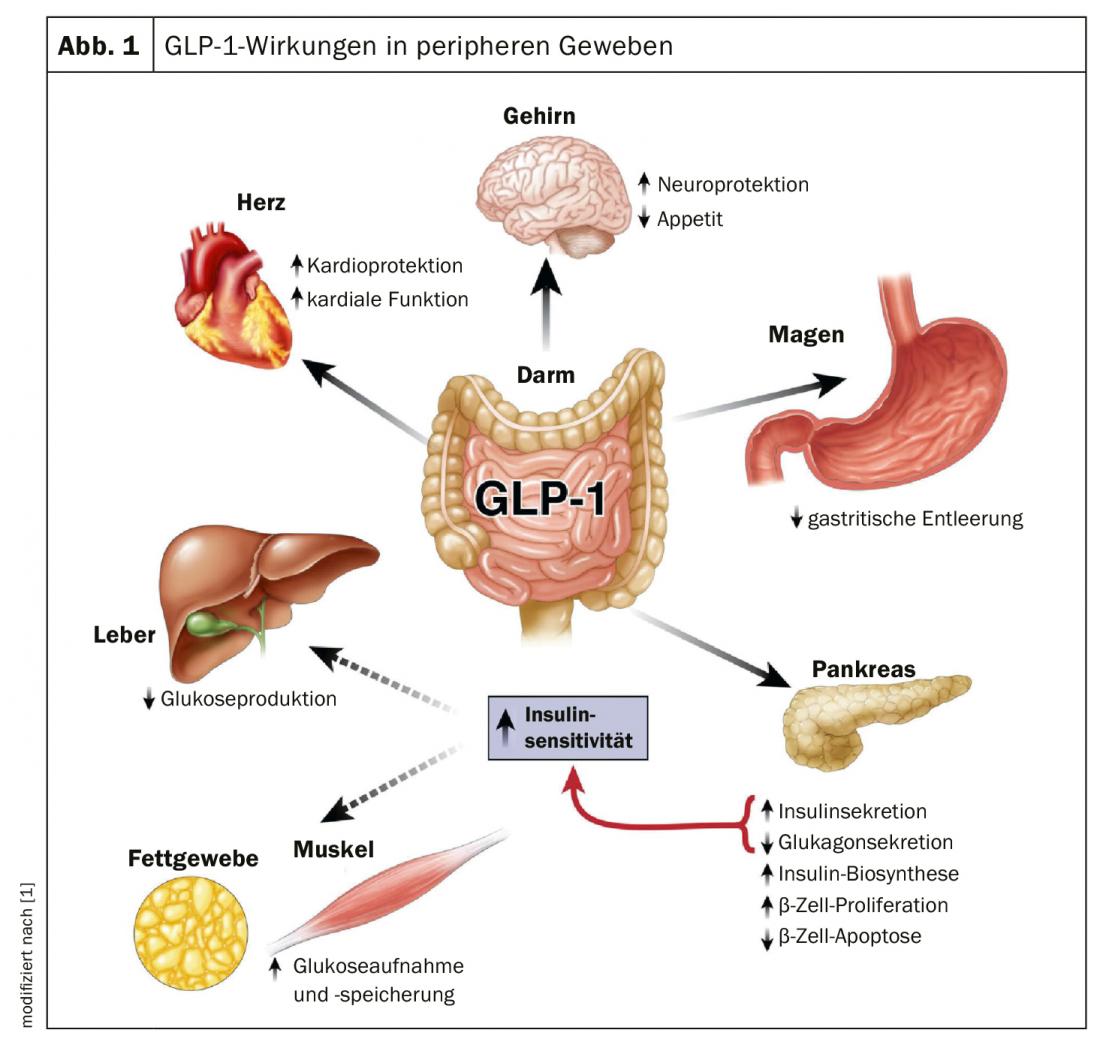
El GLP-1 (péptido 1 similar al glucagón) es un “comodín”, como explicó el Dr. Stefan Fischli, del Hospital Cantonal de Lucerna: no sólo es una hormona reductora de la glucemia, sino que también favorece la secreción de insulina. Normalmente depende de la glucosa, lo que significa que la insulina sólo se segrega cuando los niveles de glucosa son elevados. Cuando es profunda, esto no ocurre. “Y ésa, por supuesto, es una de las grandes ventajas de los agonistas de los receptores del GLP-1: no hay que preocuparse por la hipoglucemia y no hay que formar a los pacientes específicamente, por ejemplo, sobre la conducción y el tráfico rodado”. Otras ventajas son la reducción de la secreción de glucagón y la estimulación de la síntesis de insulina, entre otras (Fig. 1). También puede administrarse un AR GLP-1 en caso de insuficiencia renal avanzada (TFG <30 ml/min).
En la actualidad existe un gran número de preparados de GLP-1 en el mercado. Consejo del Dr. Fischli para sus colegas: consideren los preparados desde la perspectiva de la vida media. Existen preparados que pueden aplicarse diariamente (exenatida, liraglutida, lixisenatida) y semanalmente (exenatida LAR, dulaglutida, semaglutida). Dependiendo de la semivida, el mecanismo de acción también difiere algo. “Usted puede recordar: Cuanto más corta es la semivida, más se inhibe el vaciado gástrico y más se afectan los niveles de glucemia posprandial”. Los preparados semanales tienen naturalmente una semivida mucho más larga, todos estos preparados conducen a una mayor disminución de la glucemia en ayunas, pero no influyen tanto en los valores posprandiales. Además, algunos preparados pueden combinarse con insulina: Exenatida, liraglutida, lixisenatida y semaglutida son combinaciones aprobadas oficialmente según la LS.
Comparación con otros fármacos antidiabéticos
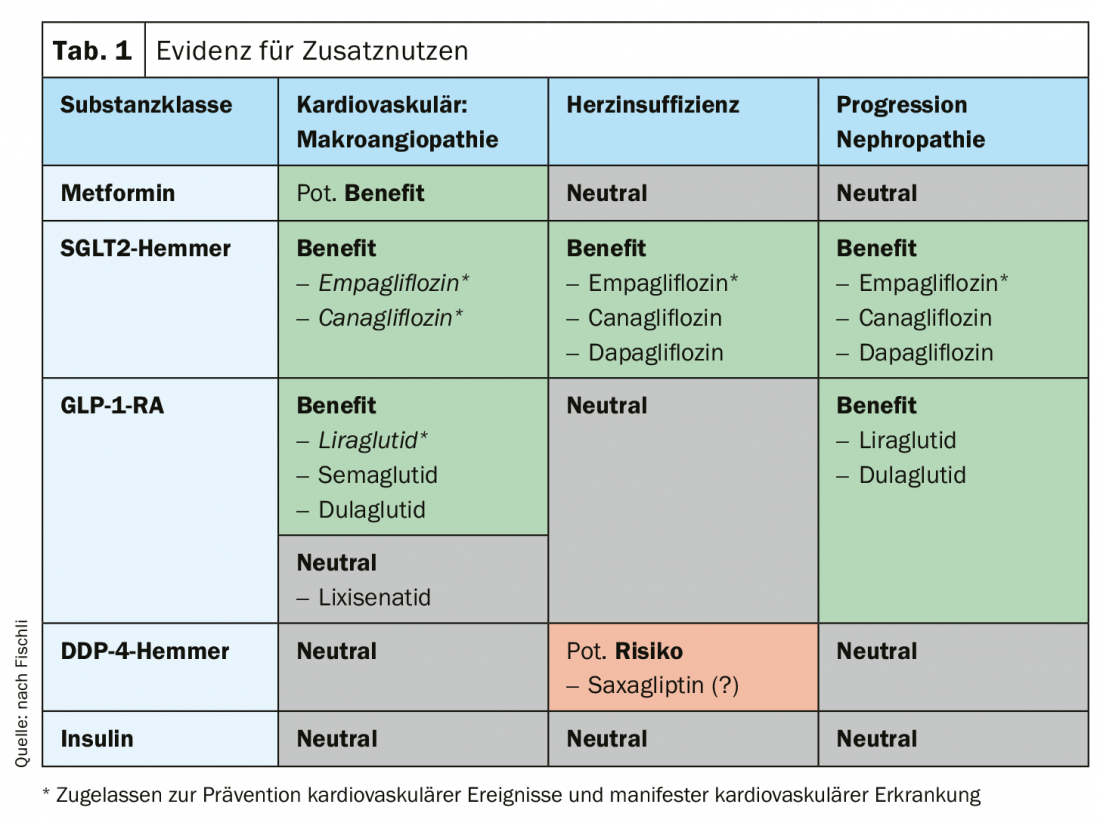
A la hora de seleccionar el fármaco antidiabético, las directrices recomiendan guiarse por las enfermedades concomitantes de los pacientes y, cada vez más, también por los beneficios adicionales. En ausencia de contraindicaciones, la metformina sigue siendo la sustancia básica. Sin embargo, si el paciente presenta un riesgo cardiovascular elevado o tiene una enfermedad CV establecida, es aconsejable un agonista del receptor de GLP-1 con beneficio CV adicional (liraglutida, semaglutida, dulaglutida) o un inhibidor de SGLT2 correspondiente (empagliflozina, canagliflozina). Si el paciente padece insuficiencia cardiaca o nefropatía, está indicado un inhibidor de SGLT2 (empagliflozina, dapagliflozina, canagliflozina). En ausencia de dichos factores de riesgo, el tratamiento puede centrarse en la prevención de la hipoglucemia (inhibidores de la DDP-4, inhibidores de SGLT2, GLP-1-RA) o en la reducción de peso* (GLP-1-RA, inhibidores de SGLT2) (tab. 1).
* Los GLP-1-RA no están indicados para la pérdida de peso cuando se utilizan como agentes antidiabéticos.
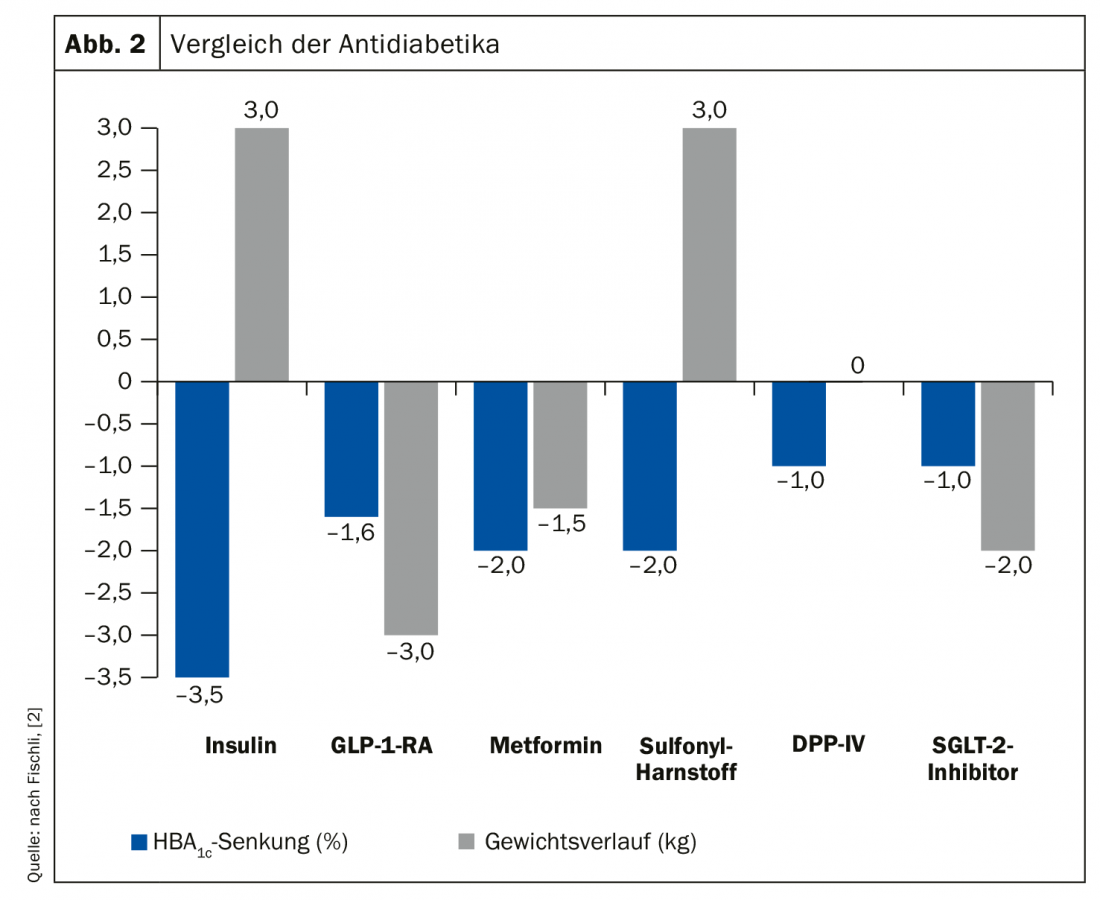
Con las diversas posibilidades de terapias antidiabéticas, siempre hay que ser consciente de lo que se puede conseguir exactamente con un tratamiento. Una comparación de las diferentes opciones (Fig. 2) muestra que con la insulina como fármaco antidiabético más potente se puede controlar prácticamente toda la diabetes, pero al precio de un fuerte aumento de peso. Un GLP-1-RA, por otro lado, tiene una reducción de la HbA1c más débil pero aún muy decente y, además, tiene un efecto de reducción de peso en el lado positivo. La sulfonilurea, similar a la metformina, presenta una reducción convincente de la HbA1c, pero se asocia de nuevo al aumento de peso y a un mayor riesgo de hipoglucemia. En principio, dice el Dr. Fischli, se pueden combinar todas estas sustancias con la excepción de los agonistas del receptor de GLP-1 y los inhibidores de la DDP-4. Por un lado, esta combinación no está permitida, pero por otro, no tiene sentido fisiopatológico. En la actualidad, la combinación de GLP-1-RA e inhibidor de SGLT2 aún no está aprobada por el sistema de seguro médico.
Llega el GLP-1 oral
Como novedad, se ha anunciado el lanzamiento del primer agonista oral del receptor de GLP-1 para otoño de 2020. El principio funcional: La semaglutida está recubierta de un denominado potenciador de la absorción (SNAC). Este SNAC provoca un aumento local del pH en la zona de la mucosa gástrica para que no se descomponga. Este aumento también requiere una solubilidad mejorada para que la semaglutida pueda absorberse a través de la mucosa gástrica. Sólo se absorbe alrededor del 1% de la semaglutida, lo que significa que se necesita una dosis inicial más alta. Pero con él se consiguen los mismos niveles séricos que con la aplicación por inyección. Los pacientes que no pueden imaginarse inyectándose de forma regular tienen así la opción de acceder a los beneficios de esta terapia con el agonista del receptor de GLP-1 administrado por vía oral. El preparado se toma a diario, con agua y con el estómago vacío, 30 minutos antes de la siguiente ingesta de alimentos. Similar a tomar hormonas tiroideas, como explicó el Dr. Fischli.
Fuente: Foro de Educación Médica Continua/WebUp “Viento fresco en la nueva década: avances en la terapia de la diabetes tipo 2 gracias a los agonistas del receptor GLP-1”, 16.07.2020; www.fomf.ch/webup/diabetes-mellitus-typ-2-fokus-16-07-20
Literatura:
- Baggio LL, Drucker DJ: Biología de las incretinas: GLP-1 y GIP. Gastroenterología 2007; 132: 2131-2157; doi: 10.1053/j.gastro.2007.03.054.
- Adaptado de Nathan: Diabetes Care 2009; Kendall: Am J Med 2009; Madsbad: Expert Rev Endocrinol Metab 2009; Richter: Cochrane Database 2009; Inzucchi: Diabetes Care 2015; Aroda: Clin Ther 2012; Meneghini: JCEM 2011; Vasilakou et al: Ann Int Med 2013.
HAUSARZT PRAXIS 2020; 15(8): 21-22 (publicado el 16.8.20, antes de impresión).