Sólo con el estudio de la artritis reumatoide y todas sus facetas uno se da cuenta de lo polifacética que puede ser esta enfermedad y de que interviene en la dermatología de tantas maneras. La artritis reumatoide no sólo presenta sus clásicos nódulos y síntomas concomitantes, sino también dermatosis neutrofílicas asociadas, enfermedades autoinmunes, dermatosis ponderadas TH-1 y, por último, efectos secundarios de la terapia farmacológica que van desde las alergias a las intolerancias y la autoinmunidad inducida. El panorama se abre aquí.
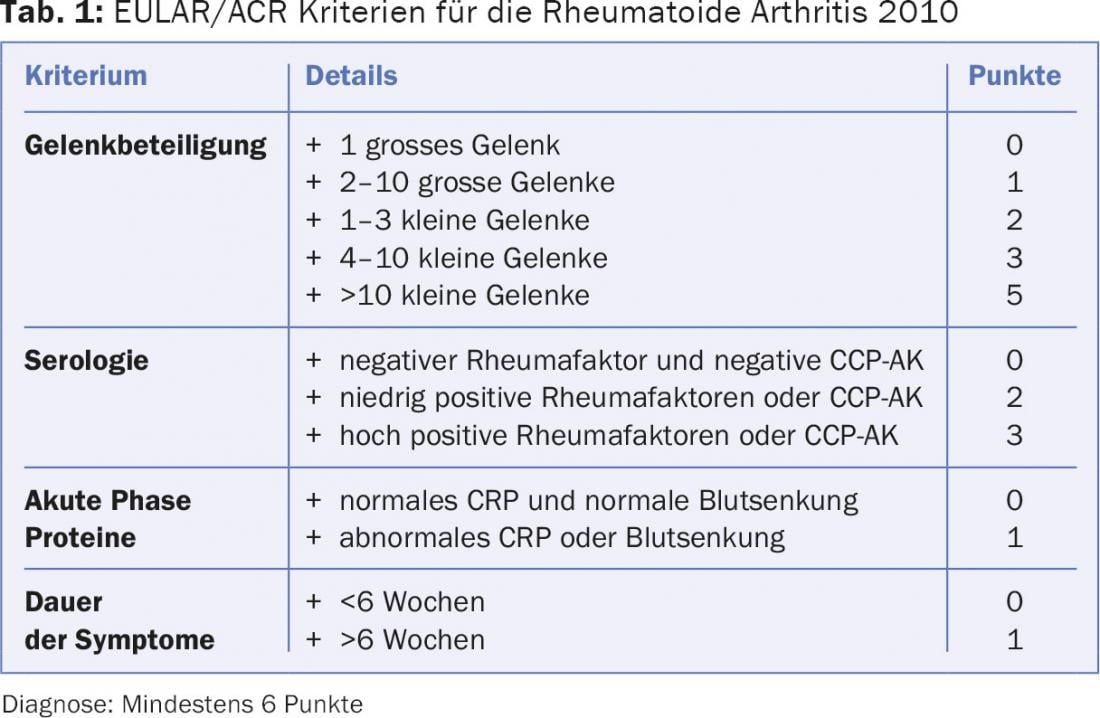
La artritis reumatoide (AR) es una enfermedad multisistémica que afecta no sólo al sistema musculoesquelético sino también a otros órganos y provoca inflamación sistémica e inflamación cutánea a través de los anticuerpos circulantes. La clasificación y el diagnóstico se realizan mediante los criterios EULAR/ACR que miden la afectación articular y los anticuerpos CCP, los factores reumatoides y la PCR, tal y como se indica en la tabla 1 [1]. Sin embargo, las manifestaciones van mucho más allá de esto individualmente y la piel, la autoinmunidad, el sistema inmunitario innato y los fármacos o su inmunosupresión desempeñan un papel importante (Fig. 1).
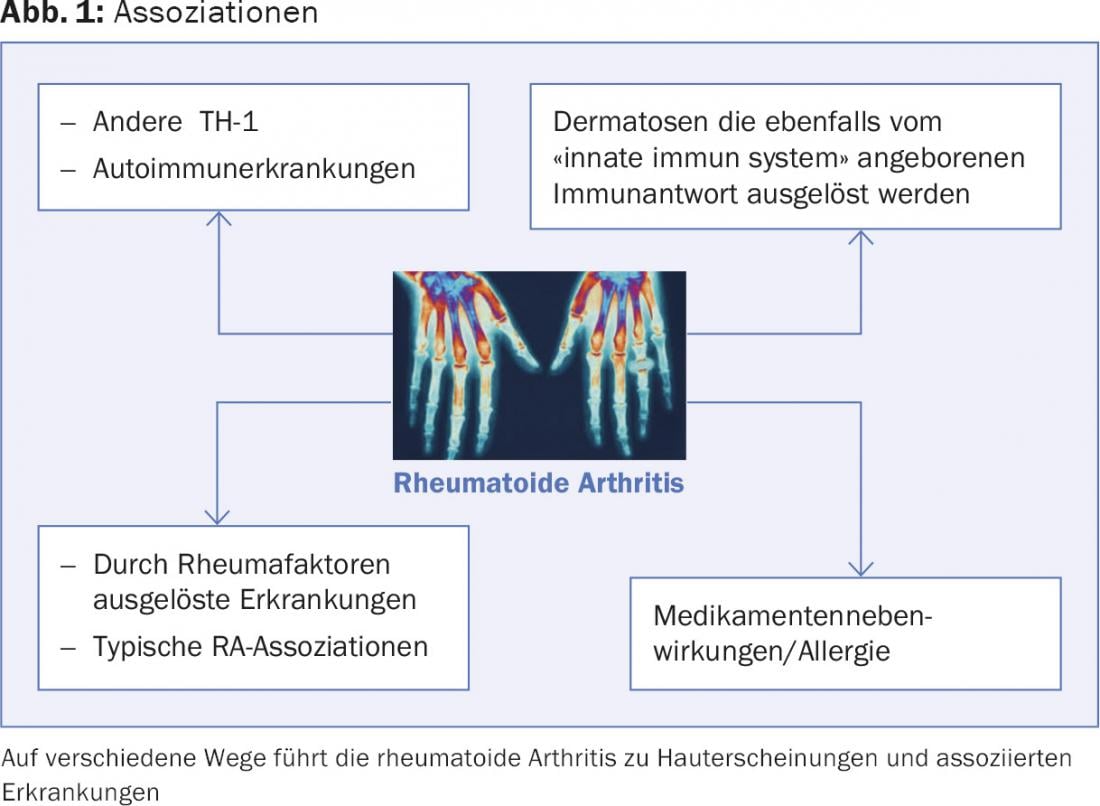
La AR es una enfermedad multisistémica con un desplazamiento TH-1 y una reserva de citocinas que presenta un aumento de IL-6, IL-1β, TNFα e IL-17 [2]. Además, ya existe un solapamiento sobre una base genética con la artritis psoriásica, la diabetes de tipo 1, el lupus eritematoso sistémico, y en menor medida con la enfermedad de Crohn, la colitis ulcerosa y la esclerosis múltiple. Los llamados loci de susceptibilidad son compartidos con estas enfermedades autoinmunes (TNFAIP, IL-2/IL-21, PTPN22).
AR: TH-1 y otras enfermedades autoinmunes
La AR no sólo comparte alelos genéticos con otras enfermedades, sino que también coexiste con otras enfermedades autoinmunes debido a un perfil TH-1 favorable de la respuesta inmunitaria.
En primer lugar, me gustaría mencionar el llamado síndrome del lupus, un solapamiento entre la artritis reumatoide y el lupus eritematoso, a menudo también con anticuerpos de ambas enfermedades, fotosensibilidad y afectación específica del lupus de los órganos internos, especialmente del corazón y el riñón, incluidos los riñones. Vasculitis. En algunos casos, sin embargo, sólo puede encontrarse afectación cutánea del lupus eritematoso, como lesiones discoides, la variante cutánea subaguda o paniculitis lúpica, sin que se cumplan los criterios del lupus sistémico [3].
El solapamiento de la AR con otras colagenosis tampoco es infrecuente (síndrome AK antifosfolípido, MCTD, síndrome de Sjeogren). También es posible asociarla con la psoriasis vulgar, representante típica de una enfermedad TH. En general, es importante distinguir la AR de la artritis psoriásica, ya sea radiológicamente con la típica afectación de las articulaciones periféricas de los dedos en la psoriasis o buscando signos clínicos de psoriasis vulgar (manchas de grasa en las uñas; placas que se extienden más allá del nacimiento del pelo, histopatología).
También hay que mencionar la frecuente asociación con enfermedades cutáneas ampollosas autoinmunes como el penfigoide ampolloso, el pénfigo vulgar y la epidermiolisis ampollosa adquirida.
Dermatosis que también son desencadenadas por el sistema inmunitario innato.
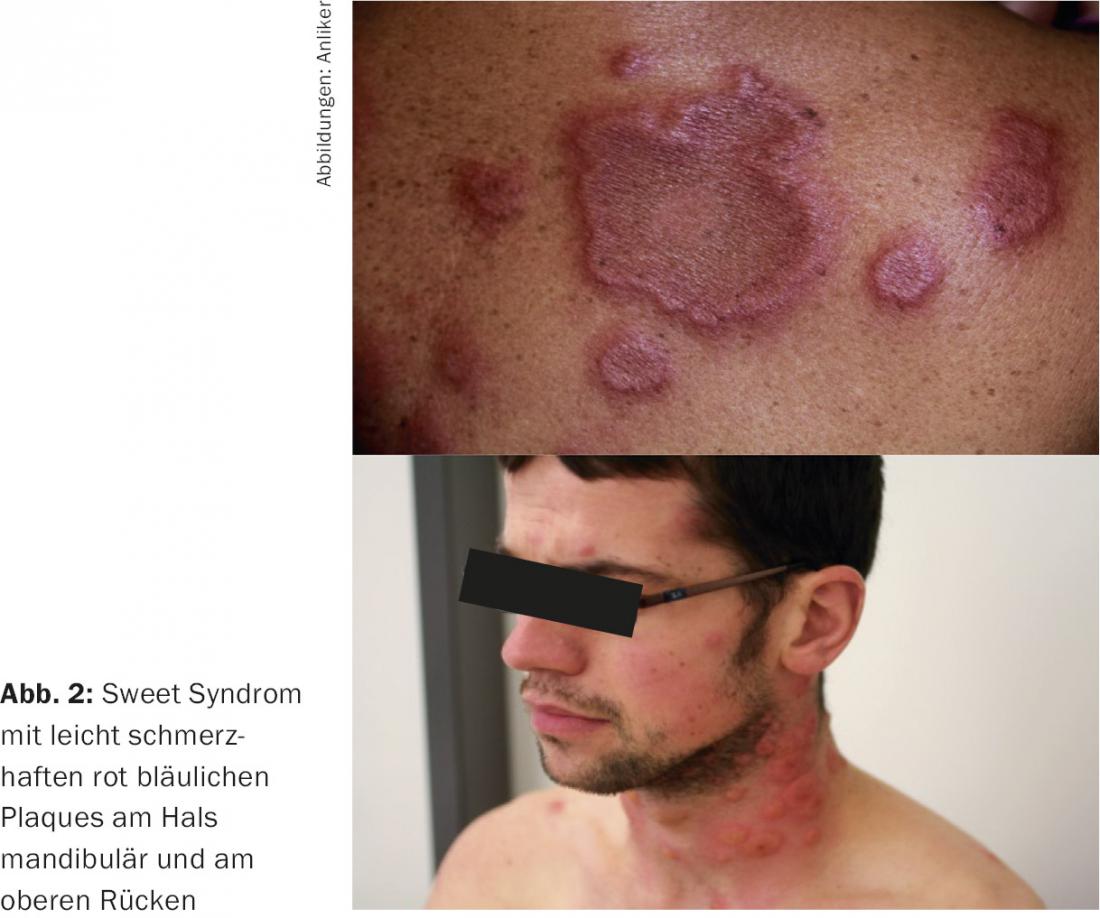
Dado que la AR está fuertemente impulsada por la actividad del sistema inmunitario innato, por tanto no sólo por autoanticuerpos, encontramos una asociación frecuente con las llamadas dermatosis neutrofílicas, que también suelen denominarse autoinflamatorias. Se han clasificado sobre todo en el pasado reciente e incluyen dermatosis inflamatorias como el pioderma gangrenoso, el eritema nodoso, el eritema elevatum et diutinum y el síndrome de Sweet. En este último caso, que no es infrecuente en los pacientes con AR, los afectados padecen síntomas generales como fiebre, fatiga, inflamación de los ganglios linfáticos, un gran aumento de la velocidad de sedimentación y neutrofilia en el hemograma, por lo que a menudo se piensa en un proceso infeccioso. Sin embargo, la aparición de placas muy suculentas, fuertemente eritemato-azulosas en la cara, el cuello y la parte superior del tronco son indicativas (Fig. 2 ). El diagnóstico se realiza por histopatología, la combinación de los diversos síntomas y la ausencia de infección. El síndrome de Sweet es muy sensible a los esteroides.
El diagnóstico del piderma gangrenoso y su tratamiento también son delicados, en primer lugar porque la histopatología está mal caracterizada y, en segundo lugar, porque se carece de pruebas de laboratorio adecuadas. Es marcadamente inflamatoria y se produce aunque a menudo ya exista inmunosupresión. Por ello, a menudo es necesario cambiar a dosis altas de esteroides y/o ciclosporina con un periodo de retirada muy largo.
Manifestaciones típicas o específicas de la AR
En los cambios cutáneos típicos de la AR, hay enfermedades de la piel bastante diferenciadas y cambios desencadenados por los propios factores reumatoides. Probablemente los más conocidos son los nódulos reumáticos, que aparecen en el 20% de los pacientes, sobre todo en el codo, la oreja, las manos, el sacro, generalmente cerca de las articulaciones y especialmente en cursos graves de AR. (Fig. 3). Los nódulos reumáticos se deben probablemente a una vasculitis. Histopatológicamente, se caracterizan por una pequeña zona de necrobiosis y mucho polvo nuclear, así como una inflamación rica en neutrófilos; clínicamente, se suelen encontrar nódulos del tamaño de una nuez, de color rosado a piel. Además, ocasionalmente se produce fibrosis subcutánea en forma de banda en la zona inmediata.
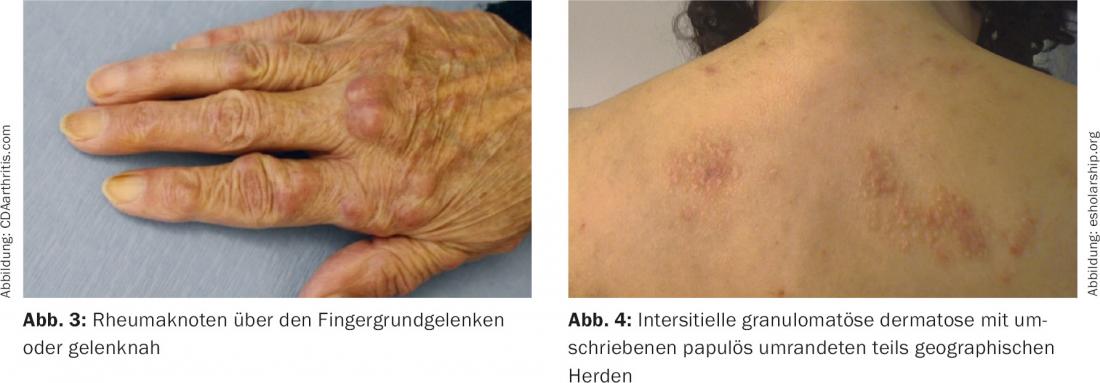
Las pápulas reumatoides, en cambio, suelen ser muy pequeñas y pueden encontrarse en los dedos. Suelen ser indoloras. La dermatitis granulomatosa intersticial con placas se caracteriza por campos grandes, débilmente eritematosos en forma de mapa con bordes en forma de banda. Es una asociación típica de la artritis reumatoide (Fig. 4). Se trata tópicamente con esteroides y sistémicamente con hidroxicloroquina y dapsona [4].
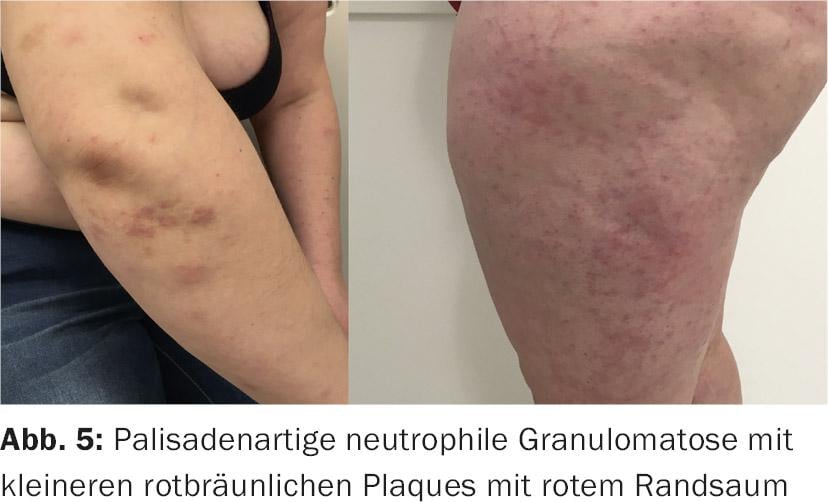
Otra enfermedad cutánea típicamente asociada a la AR es la granulomatosis neutrofílica en empalizada, que se manifiesta con maculopápulas y placas bastante oscuras en el borde de la mano del codo o en el dorso; esta dermatosis no siempre es fácil de distinguir de la enfermedad descrita anteriormente. De nuevo, como en la dermatitis granulomatosa intersticial, la hiperactividad del sistema inmunitario innato es desencadenante y la respuesta a los esteroides internos es sorprendente [5].
Otras afecciones cutáneas de la AR incluyen atrofias de la piel que no sólo están relacionadas con los esteroides, como la onicodistrofia con surcos longitudinales, sino también con la hiperpigmentación de la piel, el linfedema de las extremidades superiores y la amiloidosis secundaria con afectación del riñón, el hígado y el bazo (tabla 2).

Por último, los propios factores reumatoides provocan una vasculitis, que puede manifestarse en la piel y aparecer también como una livedovasculitis y una púrpura palpable debido a las propiedades crioglobulínicas de los factores reumatoides.
Efectos secundarios de los medicamentos, alergia e intolerancia
Los efectos secundarios de las drogas tomadas o inyectadas varían, por supuesto, del modo en que actúan estas sustancias. El primero y más importante es el efecto secundario de la inmunosupresión, que puede ser múltiple con los preparados más antiguos, como el metotrexato y la azatioprina, y que afecta principalmente al sistema de defensa celular, incluida la defensa contra los carcinomas cutáneos.
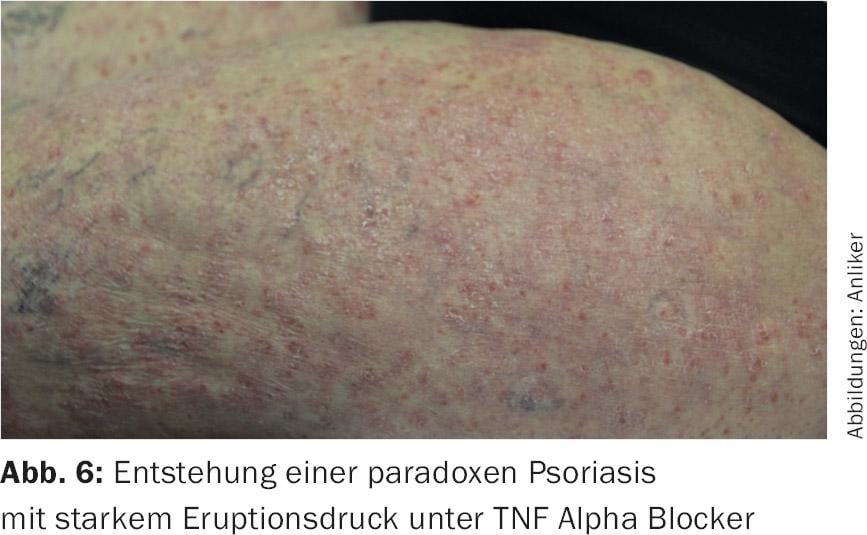
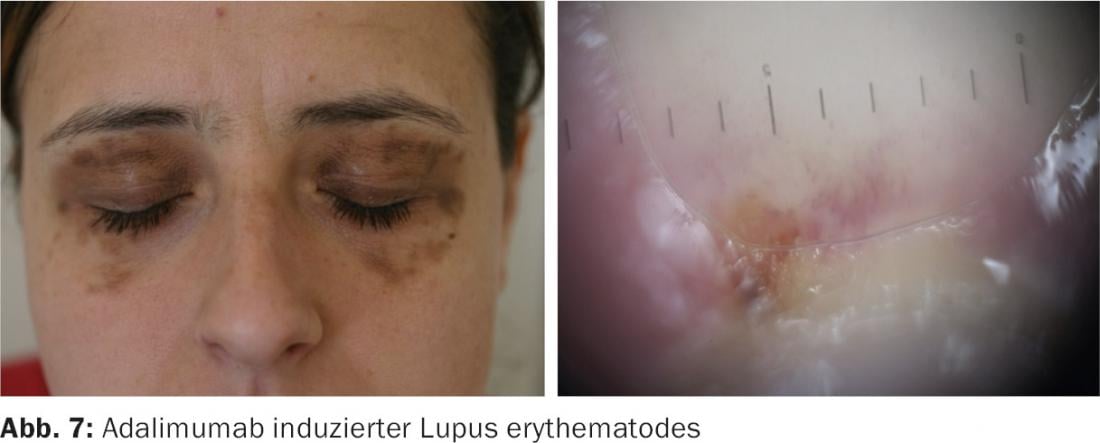
Con los llamados biológicos, los riesgos de infección son menores, aunque hay que señalar una especial debilidad frente a las defensas de la tuberculosis y el linfoma, y esto ocurre sobre todo con los bloqueantes del TNFα. Éstos también pueden inducir toda una serie de otros efectos secundarios. La primera en mencionarse es sin duda la psoriasis paradójica bajo bloqueo del TNFα (Fig. 6) [6], que está causada por el sobrepeso repentino del sistema inmunitario innato y puede tener también un toque fuertemente neutrofílico e incluso pustuloso. Además, también se ha descrito el desencadenamiento de la dermatomiositis. Además, se producen repetidamente verdaderas reacciones alérgicas de tipo inmediato hasta la anafilaxia. En definitiva, el desencadenamiento del lupus eritematoso por estas sustancias no es infrecuente. Esto afecta en particular al infliximab y al adalumimab. A partir de la última preparación, examiné a ocho personas afectadas, todas las cuales mostraban síntomas de lupus muy atípicos y escasos, en particular predominaban la fotosensibilidad y la vasculitis, pero también se observó el desarrollo de paniculitis lúpica. Con frecuencia, la detección de anticuerpos antihistona ha dado buenos resultados [7].
Ciertamente más frecuente es la reacción de intolerancia a los antiinflamatorios no esteroideos (AINE), especialmente los inhibidores de la Cox-1, que pueden provocar urticaria, asma bronquial y anafilaxia en los individuos afectados y según su predisposición genética. Esto se debe a una ponderación de la degradación de estos preparados a través de la vía de la cicloxigenasa con la acumulación de bradiquininas. Normalmente, todos los analgésicos de este grupo pueden causar síntomas dependiendo de la cantidad: Aspirina, diclofenaco, ibuprofeno, novamina sulfona y ácido mefenámico. Por regla general, van los inhibidores de la Cox-2 (por ejemplo, el celecoxib) y el paracetamol, que sólo tiene un 10% de actividad Cox-1 (sin embargo, el 4% de los intolerantes a los AINE tampoco pueden tomar paracetamol), así como los opiáceos y los opioides. Sin embargo, es necesario probarlos.
Las reacciones alérgicas a los analgésicos también son posibles, aunque sobre todo como reacción tardía: a los fármacos antirreumáticos, al metotrexato, en menor medida a los biológicos.
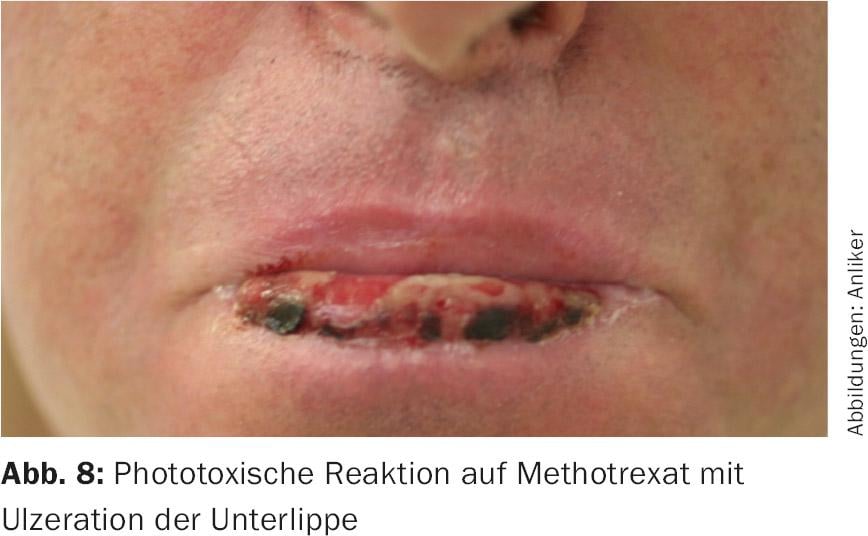
Además, también se han descrito reacciones fotoalérgicas con diversos inmunosupresores (MTX, azatioprina) (Fig. 8); sin embargo, también se conocen para el diclofenaco, el ibuprofeno, el piroxicam y la dapsona y normalmente sólo se descubren tras un trabajo alergológico casi detectivesco y pruebas con provocación UV.
Conclusión
La artritis reumatoide presenta múltiples solapamientos con la dermatología y la alergología, que se manifiestan de formas muy diferentes, ya sea a través de la inducción del sistema inmunitario innato con el desarrollo de enfermedades neutrofílicas, o a través de solapamientos y asociaciones con otras enfermedades autoinmunes y dermatosis autoinmunes. Además, se producen síntomas cutáneos e infecciones debido a la inmunosupresión y a la intolerancia o alergia en el tratamiento.
Literatura:
- Müller R, et al: Criterios para la clasificación o el diagnóstico de las enfermedades reumáticas. Pharmacum healthcare marketing gmbh, Druckerei Emmensee. 2ª edición 2011.
- McInnes IB, et al: Citocinas en la patogénesis de la artritis reumatoide. Nature Reviews Immunology 2007 Junio 7: 429-442.
- Panush RS, et al: Síndrome “Rhupus”. Arch Intern Med. 1988 Jul; 148(7): 1633-6.
- Tomasini C, et al: Dermatitis granulomatosa intersticial con placas. J Am Acad Dermatol 2002;46:892-9.
- Sangueza OP, et al: Dermatitis granulomatosa neutrofílica en empalizada en la dermatitis reumatoide. J Am Acad Dermatol 2002;47: 251-7.
- Joyau C, et al.: Terapia anti-factor de necrosis tumoral alfa y mayor riesgo de psoriasis de novo: ¿es realmente un efecto secundario paradójico? Clin Exp Rheumatol. 2012 Sep-Oct; 30: 700-706.
- Anliker M, et al.: Características similares al lupus y lupus eritematoso inducido por adalimumab. Caracterización en una serie de 5 pacientes. Póster Reunión anual SGDV 2011.
PRÁCTICA DERMATOLÓGICA 2016; 26(5): 18-22