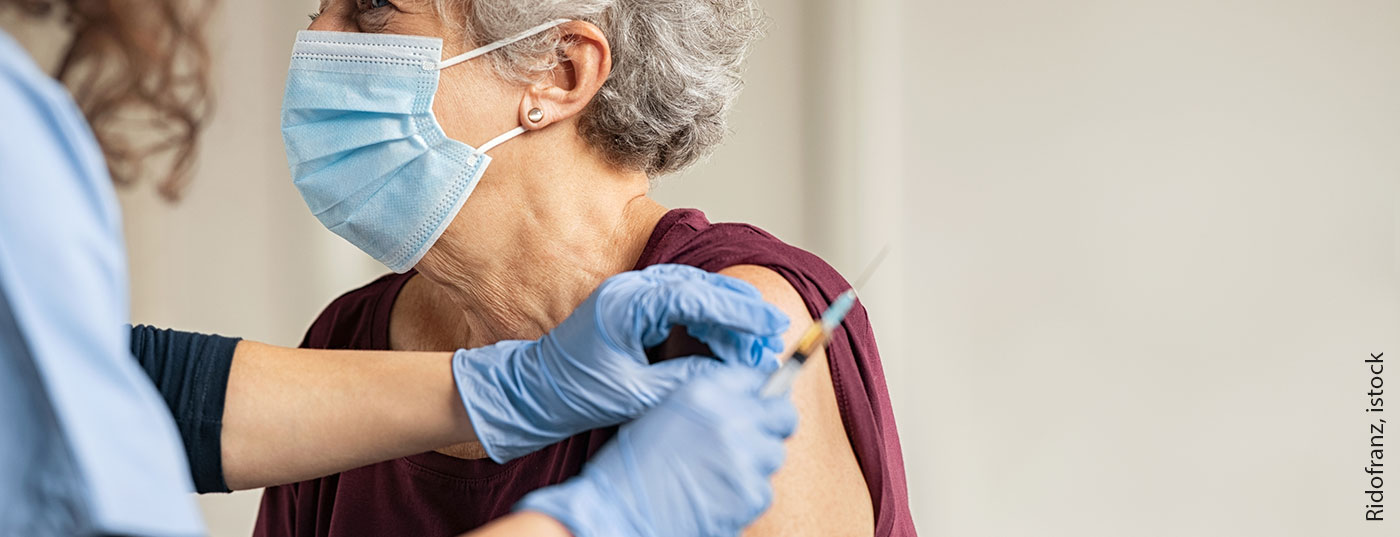
¿Qué debe tenerse en cuenta en los pacientes con enfermedades cutáneas inflamatorias crónicas en tratamiento inmunomodulador o inmunosupresor? La Asociación Profesional de Dermatólogos Alemanes (BVDD) ha publicado recomendaciones prácticas al respecto.
(rojo) La declaración del Dr. med. Ralph von Kiedrowski, miembro de la junta directiva del BVDD, debería servir de orientación respecto a la vacunación contra el SARS-CoV-2 en pacientes con enfermedades inflamatorias crónicas de la piel como la dermatitis atópica o la psoriasis bajo terapia sistémica. Lo que sigue es un extracto de la evaluación de expertos publicada en el número de enero de este año de la revista profesional Der Deutsche Dermatologe :
En el marco de amplios estudios de registro del (estado de la información 16.02.2021) los candidatos a vacuna de Biontech/Pfizer (Comirnaty, BNT162b2), Moderna (mRNA-1273) y AstraZeneca (AZD1222) ya han sido vacunados, pero aún no existen datos sobre su seguridad y eficacia en personas con enfermedades inflamatorias crónicas de la piel o pacientes en tratamiento inmunomodulador/inmunosupresor.
Se aplican los hallazgos científicos conocidos: Las vacunas muertas son aptas y aplicables sin restricciones a pacientes con dermatosis inflamatorias crónicas y bajo terapia inmunomoduladora/inmunosupresora. Las vacunas inactivadas clásicas son vacunas basadas en proteínas adyuvadas. Las vacunas basadas en vectores no replicables (Astra-Zeneca), así como las vacunas basadas en la tecnología del ARNm (Biontech/Pfizer, Moderna) también se consideran vacunas muertas y, por lo tanto, no deberían suponer un riesgo para la población de pacientes en las consultas dermatológicas.
Una vacuna de ARNm no es una vacuna viva. Tampoco es una “terapia génica”. Un ARNm no influye en el ADN humano ni lo modifica, sino que sólo proporciona una especie de instrucciones de construcción para los componentes del virus (proteínas de superficie, por ejemplo, la proteína espiga). De este modo, la persona vacunada puede producir temporalmente ella misma componentes proteínicos del virus contra los que su propio sistema inmunitario puede formar anticuerpos protectores. Así pues, al igual que otras vacunas inactivadas, una vacuna de ARNm no es una contraindicación para los pacientes en tratamiento inmunomodulador/inmunosupresor.
Una vacuna vectorial, en la que los adenovirus simiescos no patógenos para el ser humano e incapaces de replicarse expresan la proteína de la espiga en la superficie y la hacen así accesible al sistema inmunitario, tampoco es una vacuna viva. Teóricamente, sin embargo, pueden producirse reacciones inmunológicas (como efecto secundario) contra el virus portador con la vacuna vectorial durante la segunda dosis o puede reducirse la reacción de vacunación . Esta inmunogenicidad potencial representa la diferencia más significativa con las variantes de ARNm.
|
Ejemplos prácticos En el caso del metotrexato (MTX), el Dr. von Kiedrowski recomienda que dos semanas después de la última aplicación de MTX se administre la primera vacuna corona y tres semanas más tarde la segunda, y después de otras dos (o cuatro) semanas se continúe con la terapia de MTX. De este modo, el MTX se suspende entre siete y nueve veces. Los pacientes bi ológicos con un intervalo de aplicación de cuatro semanas pueden recibir la primera vacuna corona dos semanas después del último biológico, luego la segunda tres semanas después, y otras dos a cuatro semanas después se continúa la terapia. La interrupción de la terapia debida a la vacunación es, en última instancia, de tres a cinco semanas. En el caso de biológicos como ustekinumab, risankizumab o tildrakizumab con un intervalo de doce semanas, la vacunación con corona puede iniciarse seis semanas después de la última inyección del tratamiento, y la segunda vacunación se administraría otras tres semanas más tarde. Esto no cambia el intervalo de inyección del biológico (doce semanas) (intervalo de seguridad de dos semanas) o la administración se pospone una semana (intervalo de cuatro semanas). En vista de la eficacia a veces duradera de las distintas sustancias, rara vez cabe esperar un empeoramiento de la enfermedad subyacente, afirma el Dr. von Kiedrowski. |
Por principio, la inmunosupresión debe ser lo más baja posible para obtener una respuesta vacunal adecuada. Los agentes inmunosupresores desempeñan un papel menor en los pacientes con enfermedades cutáneas inflamatorias crónicas (glucocorticosteroides orales, ciclosporina A limitada, sustancias de acción prolongada depletoras de células B). Según los conocimientos actuales, los agentes inmunomoduladores no perjudican la respuesta a la vacunación, por lo que en la actualidad no se puede recomendar cambiar una terapia inmunomoduladora/inmunosupresora existente a causa de un – con respecto al SRAS-CoV-2 tampoco está disponible todavía de forma general.
En general, cabe señalar: En el marco de la terapia en curso, la recomendación es administrar la vacuna en mitad de un intervalo de tratamiento y continuar la terapia al cabo de dos semanas como muy pronto, o mejor al cabo de cuatro semanas (recuadro). No existen recomendaciones específicas para terapias que deban aplicarse semanalmente o incluso (varias) veces al día. “Mi recomendación personal en este caso es dejar que los periodos posteriores a la vacunación se apliquen también antes de la vacunación, dependiendo de la actividad de la enfermedad, es decir, hacer una pausa de dos a cuatro semanas antes de la vacunación”, afirma el doctor Ralph von Kiedrowski.
Fuente: von Kiedrowski R: Vacunas Corona adecuadas en la terapia inmunomoduladora. Recomendaciones de la BVDD para la vacunación contra el SARS-CoV-2. Der Deutsche Dermatologe, 1. Enero 2021, 69(1): 16-17.
DERMATOLOGIE PRAXIS 2021; 31(1): 4 (publicado el 25.2.21, antes de impresión).