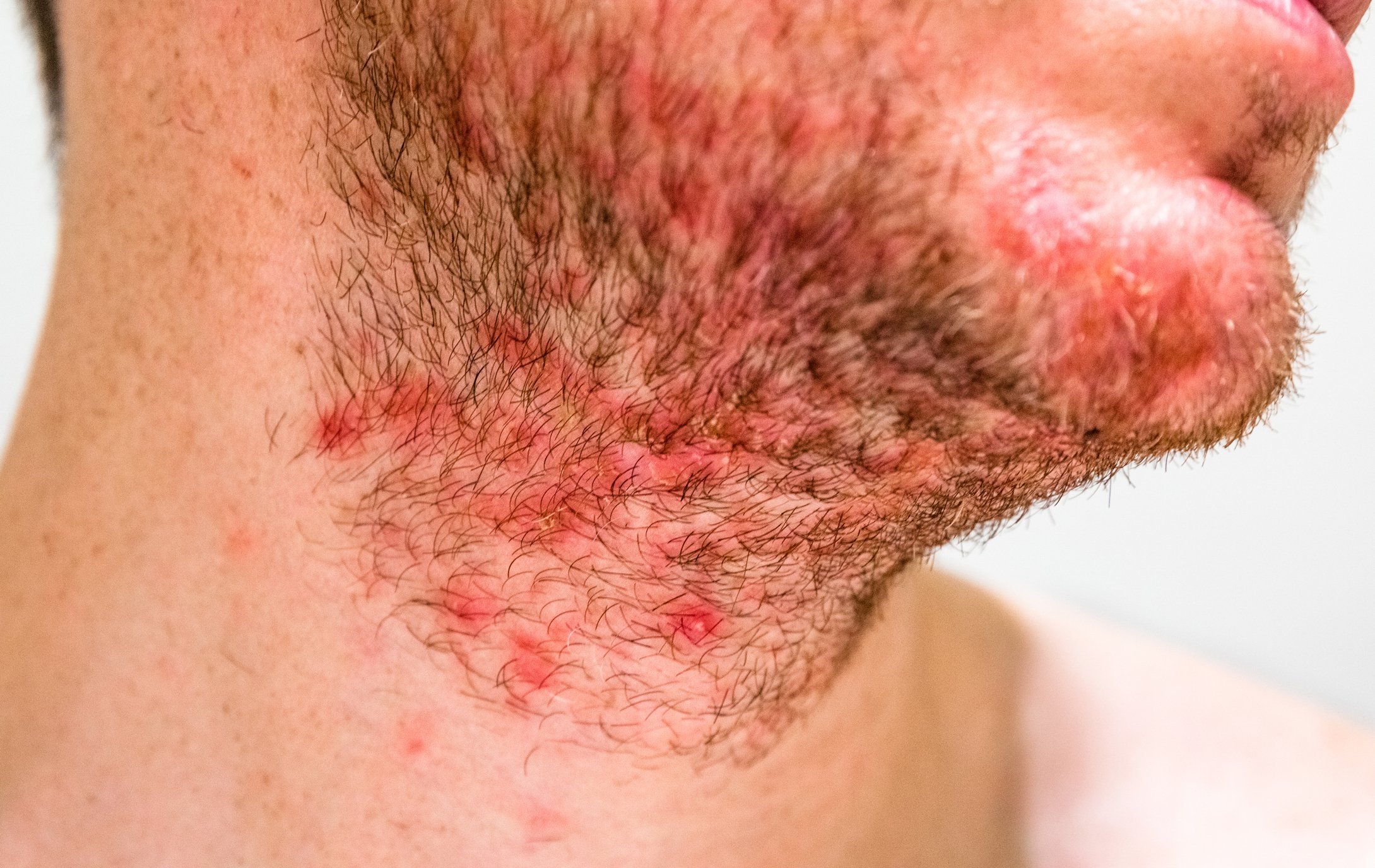
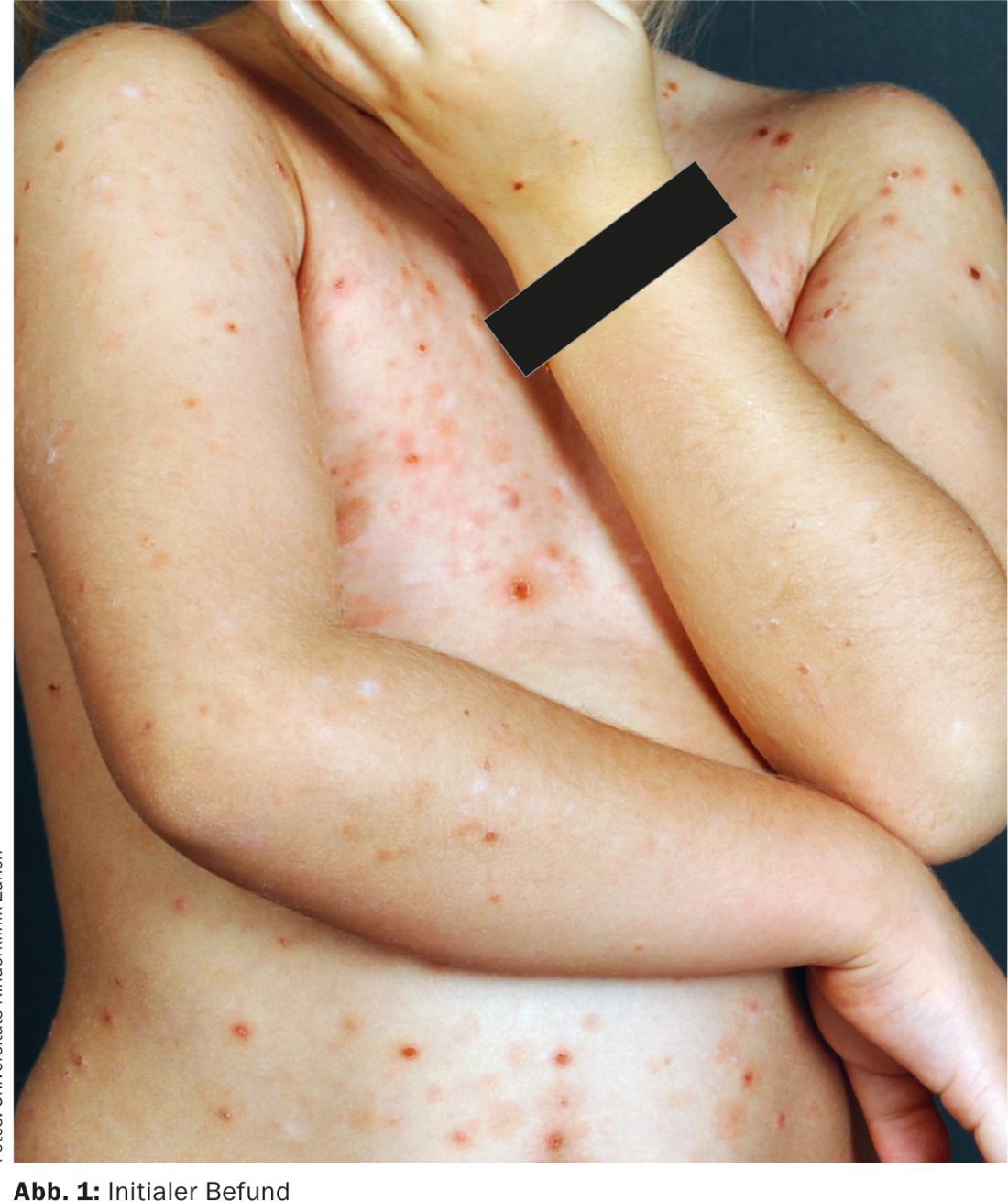
Caso clínico: La paciente de cuatro años de la figura 1 presentaba pápulas episódicas y vesículas costrosas hemorrágicas. La madre informó de que tres o cuatro meses antes habían aparecido por primera vez “granos” que apenas picaban, sobre todo en el escote y el tronco. Desde entonces, se han producido repetidas recaídas. Durante unas vacaciones en la costa, el estado de la piel había mejorado considerablemente, pero después, en casa, se produjeron nuevas y más pronunciadas recaídas. La niña se encontraba siempre en el mejor estado general, sólo refería picores mínimos y apenas le afectaban las lesiones cutáneas. Los antecedentes personales y familiares previos no eran destacables.
Hallazgos: Se observan extensas pápulas eritematosas, parcialmente hemorrágicas e incrustadas en todo el tegumento, con énfasis en el tronco. Se omiten la cara, las mucosas y el capilicio (Fig. 1).
Cuestionario
Basándose en esta información, ¿qué diagnóstico es el más probable?
A Varicela
B Papulosis linfomatoide (PL)
C Reacción a una picadura de insecto
D Pitiriasis liquenoide y varioliformis acuta (PLEVA)
E Histiocitosis de células de Langerhans
F Síndrome de Gianotti-Crosti
Diagnóstico y discusión: Tanto los antecedentes como el cuadro clínico son muy característicos de la presencia de pitiriasis liquenoide et varioliformis acuta (PLEVA) (respuesta D). Se realizó una biopsia para confirmar el diagnóstico y excluir otros diagnósticos diferenciales. Esto reveló una dermatitis de interfase masiva con múltiples queratinocitos apoptóticos y un infiltrado inflamatorio linfohistiocítico en el corion superior y medio, coherente con la sospecha diagnóstica de PLEVA.
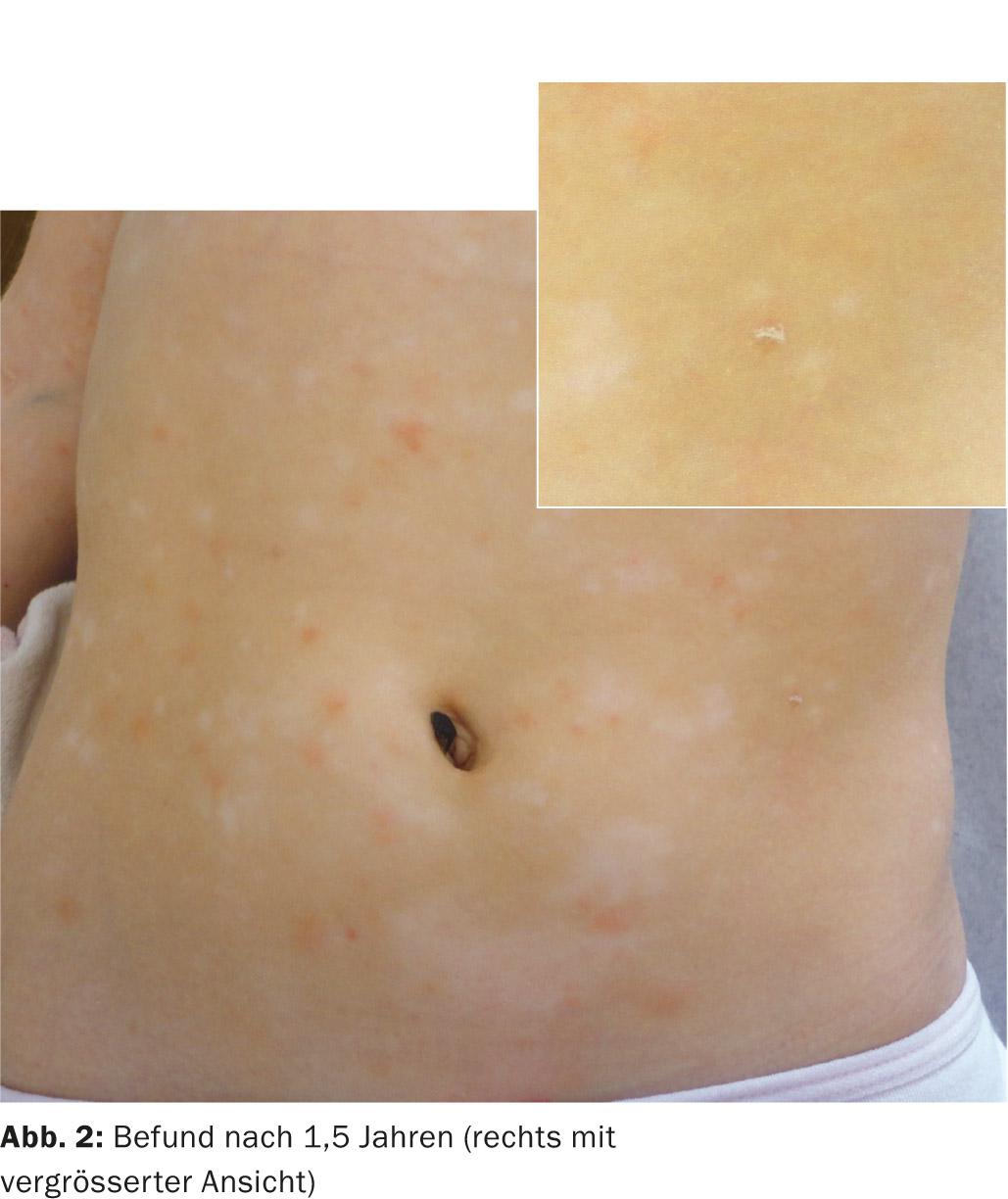
Además de los esteroides tópicos, utilizamos inicialmente una terapia peroral con eritromicina p.o. (40 mg/kg/KG durante tres semanas). Desgraciadamente, la terapia antiinflamatoria no condujo a una mejora significativa del estado de la piel. Sin embargo, en el año y medio siguiente, las recaídas se hicieron mucho menos frecuentes. En contraste con la presentación inicial con vesículas y pápulas incrustadas hemorrágicas, ahora había pápulas cada vez más eritematosas con una escama central oblonga y lesiones hipopigmentadas diseminadas, consistentes con la transición a pitiriasis liquenoide crónica (PLC, Fig. 2).
La pitiriasis liquenoide con sus dos manifestaciones clínicas, PLEVA y PLC, no es infrecuente en la infancia, mostrando la PLEVA un pico de enfermedad entre los dos y tres años de edad, y la PLC entre los cinco y siete años. Sin embargo, la aparición es posible a cualquier edad. Por regla general, cabe esperar una curación espontánea, y la enfermedad puede durar desde unas pocas semanas hasta varios años. Un estudio retrospectivo de 71 niños con PLEVA [1] mostró una mediana de duración de la enfermedad de 18 meses (4-108). Como en nuestra paciente, las lesiones de PLEVA y PLC pueden estar presentes simultáneamente [2] y acabar evolucionando a PLC, aunque ésta puede estar presente inicialmente sin lesiones agudas.
La patogénesis y la etiología siguen siendo desconocidas. En general, hoy en día se supone una reacción de hipersensibilidad reactiva, probablemente desencadenada por una infección. Dado que a veces también se encuentran subpoblaciones clonales de células T en los infiltrados, también se habla del PLEVA como una enfermedad linfoproliferativa primaria, pero esto aún no se ha confirmado claramente [1].
En la literatura anterior se han descrito transiciones de pitiriasis liquenoide a linfoma cutáneo de células T generalmente CD 30+ [3]. Sin embargo, esto se discute de forma controvertida y es probable que corresponda -si es que existe- a casos individuales. Estos pacientes pueden haber tenido papulosis linfomatoide al inicio, un importante diagnóstico diferencial de la PLEVA.
Si se sospecha de PLEVA, recomendamos realizar una pequeña biopsia de piel además de un control de laboratorio (hemograma diferencial y química rutinaria) para confirmar el diagnóstico. Si los hallazgos son anodinos, no son necesarias más medidas diagnósticas.
Los datos sobre la terapia de la PLEVA en niños son limitados; en general, se recomienda un ensayo terapéutico con antibióticos macrólidos (eritromicina 30-50 mg/kg/d durante tres semanas, en niños mayores también tetraciclinas). Aquí, la atención se centra en el efecto antiinflamatorio de los antibióticos macrólidos. En cursos resistentes a la terapia o crónicos, puede considerarse la fototerapia con UVB 311 nb, especialmente en niños mayores y adolescentes. Los raros cursos muy agudos requieren esteroides sistémicos, en el mejor de los casos en combinación con metotrexato.
Debido al curso crónico de nuestra paciente, discutimos con la familia el inicio de la fototerapia, pero hasta ahora ha sido rechazada con muy poco sufrimiento.
Literatura:
- Ersoy-Evans S, et al: Pitiriasis liquenoide en la infancia:una revisión retrospectiva de 124 pacientes. Revista de la Academia Americana de Dermatología 2007; 56: 205-210.
- Fernandes NF, et al: Pitiriasis liquenoide et varioliformis acuta: un espectro de la enfermedad. Revista internacional de dermatología 2010; 49: 257-261.
- Fortson JS, Schroeter AL, Esterly NB: Linfoma cutáneo de células T (parapsoriasis en placa). Una asociación
- con pitiriasis liquenoide et varioliformis acuta en niños pequeños. Archivos de dermatología 1990; 126: 1449-1453.
PRÁCTICA DERMATOLÓGICA 2015; 25(1): 26-27