Parmi les maladies stéatosiques du foie, on distingue d’un point de vue étiologique la stéatose hépatique non alcoolique (NAFLD) ou la stéatohépatite non alcoolique (NASH) de la stéatose hépatique alcoolique (AFLD) ou de la stéatohépatite alcoolique (ASH). L’étendue de la stéatose et le degré d’inflammation peuvent varier. Les examens d’imagerie (tomodensitométrie, IRM, échographie) permettent de visualiser les modifications survenant dans le cadre d’une stéatose hépatique.
La stéatose hépatique, également appelée foie gras, est une modification pathologique de l’organe avec stockage de triglycérides dans le tissu hépatique [5–7]. Quelle que soit la cause de l’augmentation de l’accumulation de graisses dans le foie, le terme de stéatose hépatique est utilisé. Le tableau 1 présente les différentes causes de stéatose hépatique et le tableau 2 l’étiologie. Les tableaux 3 et 4 indiquent l’étendue de la stéatose et le degré d’inflammation.
Outre l’obésité, le diabète sucré mal contrôlé et l’hyperlipoprotéinémie, d’autres causes (aperçu 1) peuvent être à l’origine de la NASH. Les radicaux libres et les cytokines ont également une influence sur le développement de la maladie [1]. Le passage d’un foie sain à une stéatose hépatique est fluide. Si plus de 50% des hépatocytes sont touchés par la stéatose ou si la part pondérale de la graisse dépasse 10% du poids total, il s’agit d’une stéatose hépatique. Dans les pays industrialisés, il s’agit d’une maladie du foie fréquente qui touche au moins 20 à 30% des personnes. Elle ne provoque généralement aucun symptôme ou des symptômes peu caractéristiques. Il s’agit notamment d’une sensation de pression ou d’une légère douleur dans la partie supérieure droite de l’abdomen, de nausées, de ballonnements et d’une perte d’appétit.
La première étape du diagnostic consiste en une anamnèse, un examen physique et un examen de laboratoire. Les examens d’imagerie peuvent confirmer la suspicion de stéatose hépatique. Si nécessaire, le diagnostic est également confirmé par une biopsie.
Le traitement de la stéatose hépatique vise à traiter les maladies antérieures qui ont conduit à la stéatose hépatique. Si les causes déclenchantes peuvent être éliminées, le pronostic est bon. En évitant l’alcool et en adoptant une alimentation équilibrée et pauvre en graisses, la stéatose hépatique peut disparaître en 2 à 3 mois. Cependant, la maladie peut également entraîner une cirrhose du foie et un carcinome hépatocellulaire dans environ 10 à 20% des cas.
La forme inflammatoire de la stéatose hépatique est la stéatohépatite [3,4]. Il n’y a pas de cause infectieuse avec des agents pathogènes. Les symptômes non spécifiques de la stéatose hépatique peuvent inclure de la fièvre, un ictère et une détérioration de l’état général. Sur le plan biologique, contrairement à la stéatose hépatique simple, les gamma-GT, les transaminases et les leucocytes sont élevés, ainsi que la protéine C-réactive.
Les radiographies ne jouent aucun rôle dans le diagnostic de la stéatose hépatique.
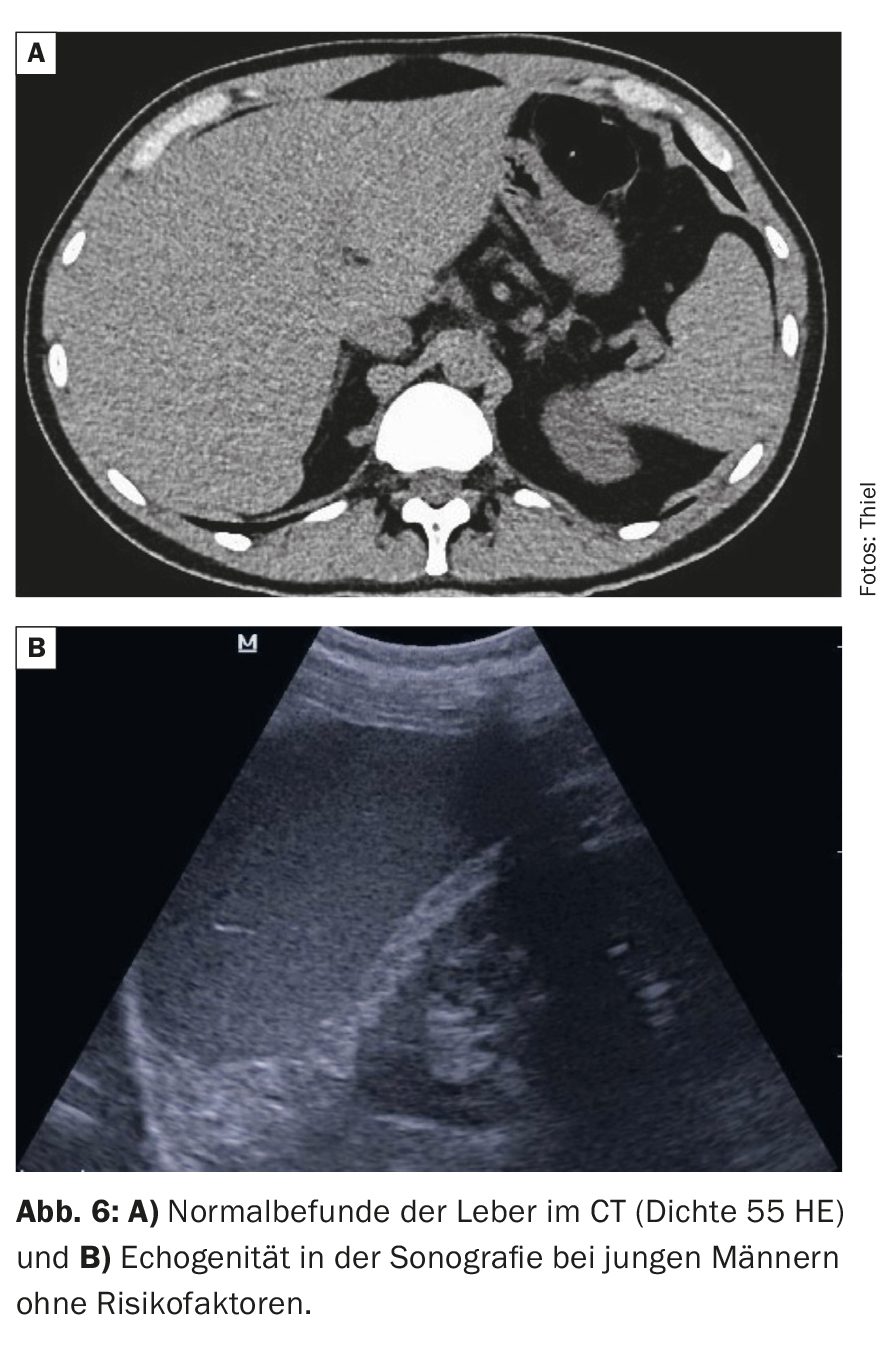
Les scanners informatiques peuvent déterminer avec précision la taille du foie, le contour et la structure du parenchyme. La méthode est capable de déterminer le degré de stéatose hépatocellulaire avec un haut degré de précision grâce à la mesure de la densité (en unités Hounsfield, HE). Un foie normal présente nativement des valeurs de densité comprises entre 40 et 80 UH (fig. 6A). Une diminution de 10 UH de la densité dans la stéatose correspond à environ 15% de graisse dans les cellules hépatiques [2]. La tomodensitométrie native peut donc également quantifier le succès du traitement. En cas de stéatose hépatique importante, les scanners natifs peuvent montrer une inversion de contraste, c’est-à-dire que les vaisseaux sanguins intrahépatiques apparaissent plus clairs que le tissu hépatique graisseux hypodense (plus sombre). Dans le tissu hépatique sain, les proportions sont inversées.
L’imagerie par résonance magnétique (IRM ) peut vérifier avec certitude les modifications structurelles du foie. Les examens de contraste, notamment ceux spécifiques au foie, peuvent apporter une contribution précieuse. La possibilité de quantifier la teneur en graisse du tissu hépatique est moindre qu’avec la tomodensitométrie.
L’échographie est très efficace pour mettre en évidence la stéatose hépatique [5,6]. Celle-ci se présente comme hyperéchogène par rapport au rein voisin (fig. 6B). L’élastographie peut fournir des informations complémentaires.
Études de cas
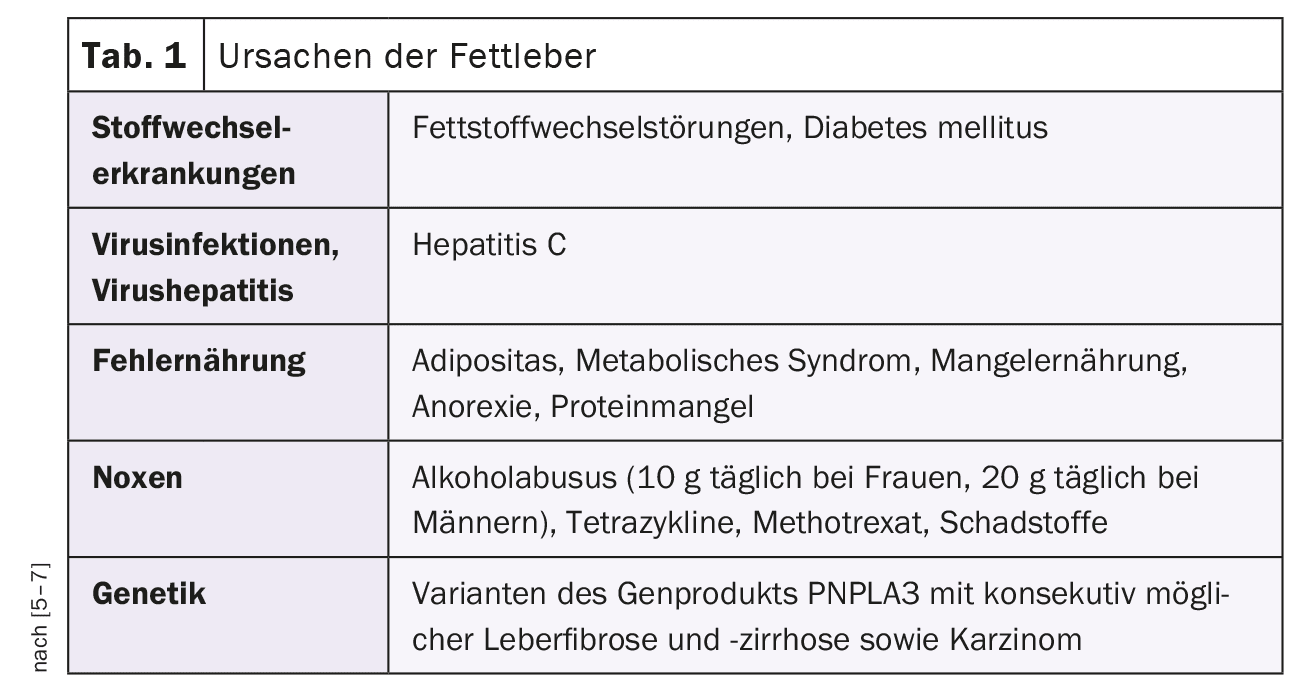
L‘exemple 1 montre un patient de 79 ans atteint d’un cancer du sein gauche et présentant une stéatose hépatique importante lors de l’examen de staging. Les valeurs de densité native étaient de 20 UH, ce qui correspond à une stéatose hépatocellulaire d’environ 25% (Fig. 1). Aucune information n’était disponible sur d’éventuels facteurs de risque.
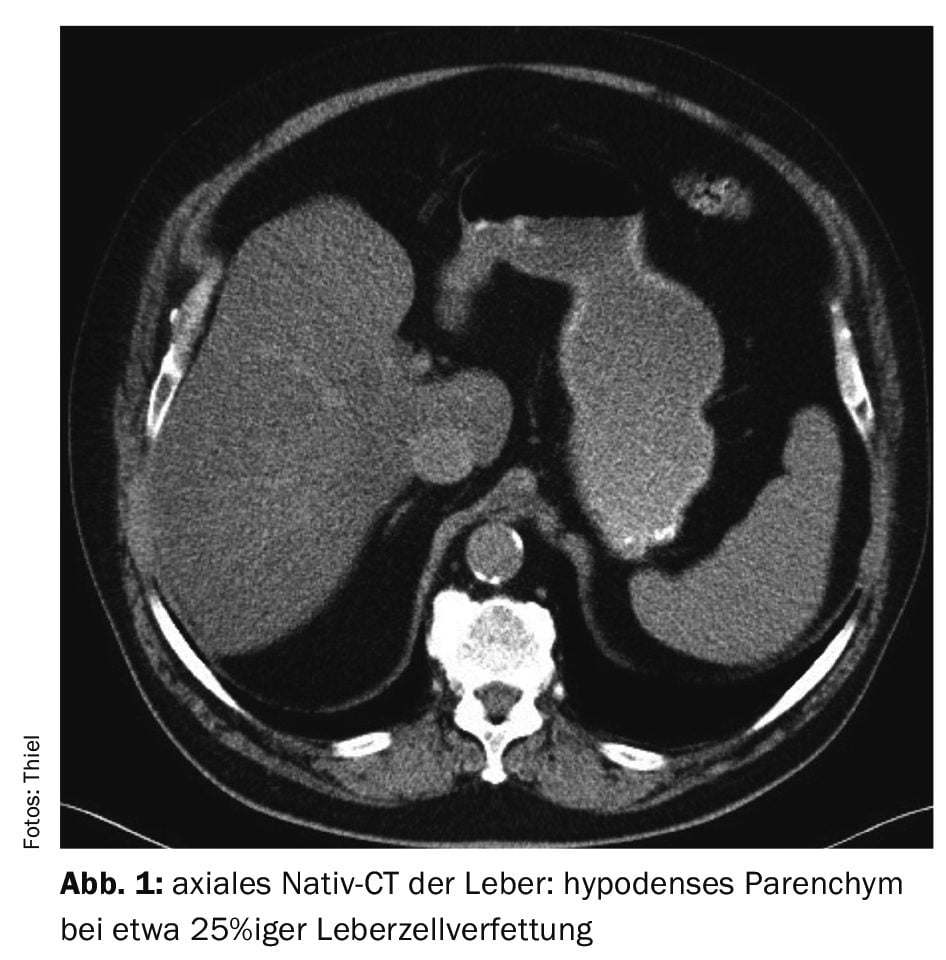
Le cas 2 illustre une stéatose avec des valeurs de densité du foie d’environ 30 UH, correspondant à une stéatose hépatocellulaire d’environ 20%, chez un patient de 66 ans présentant un adénome de la prostate, des infections urinaires récurrentes et des calculs urinaires (Fig. 2).
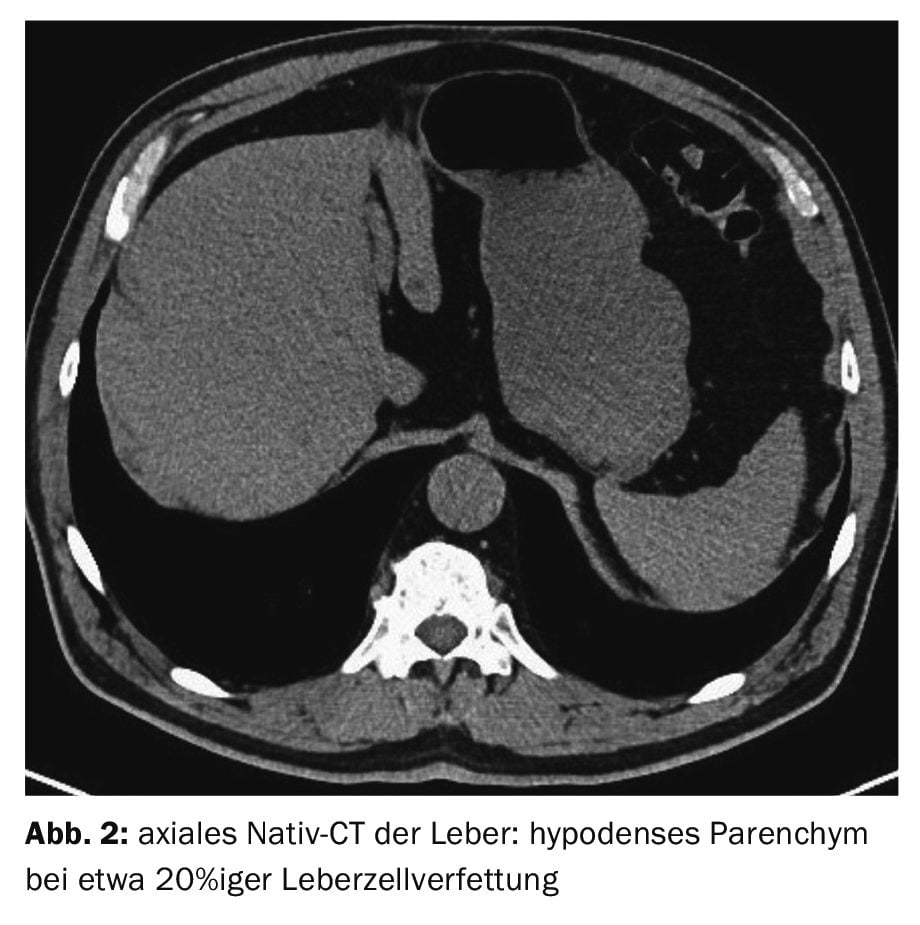
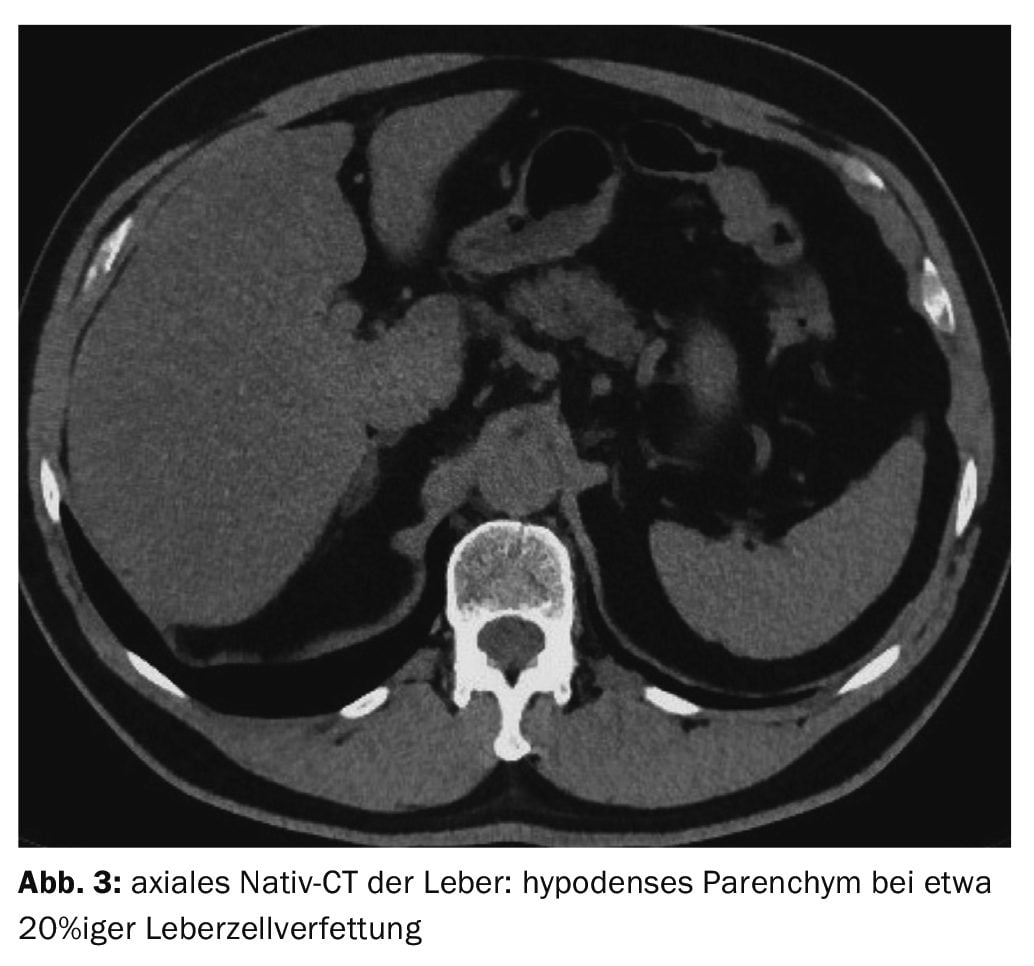
Le cas 3 montre une stéatose hépatique chez un patient de 65 ans lors d’un scanner de contrôle pour néphrolithiase (fig. 3). Il n’y avait pas d’abus d’alcool, de diabète sucré, d’autres troubles métaboliques ou de traitement médicamenteux au long cours pouvant entraîner une surcharge parenchymateuse hépatique. Les valeurs de densité du foie mesurées à 35 UH étaient en faveur d’une stéatose hépatocellulaire de près de 20%.
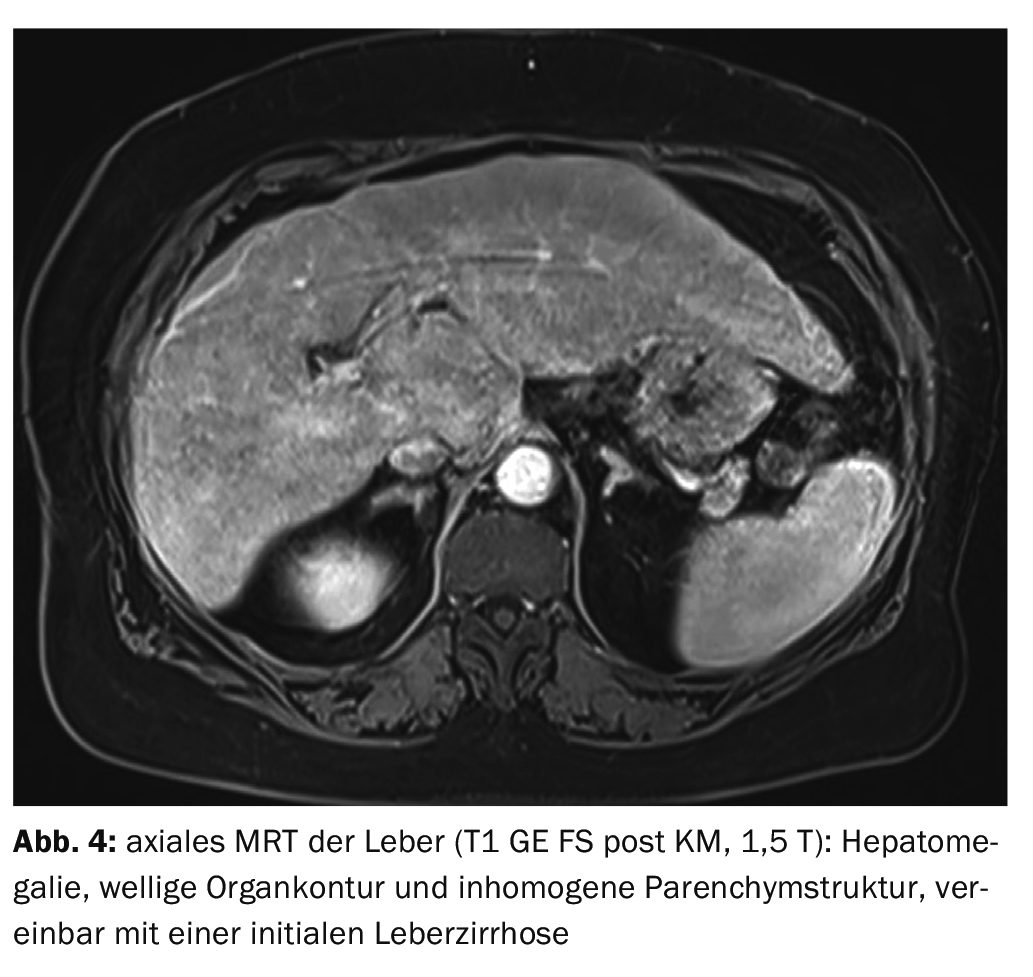
Le cas 4 présentait une cirrhose initiale à l’imagerie par résonance magnétique (IRM) de la partie supérieure de l’abdomen, précédée d’une échographie qui avait révélé une stéatose inhomogène et un début de remodelage parenchymateux du foie. Il y avait une hépatomégalie avec un contour ondulé de l’organe et une hétérogénéité structurelle compatible avec un début de cirrhose (Fig. 4).
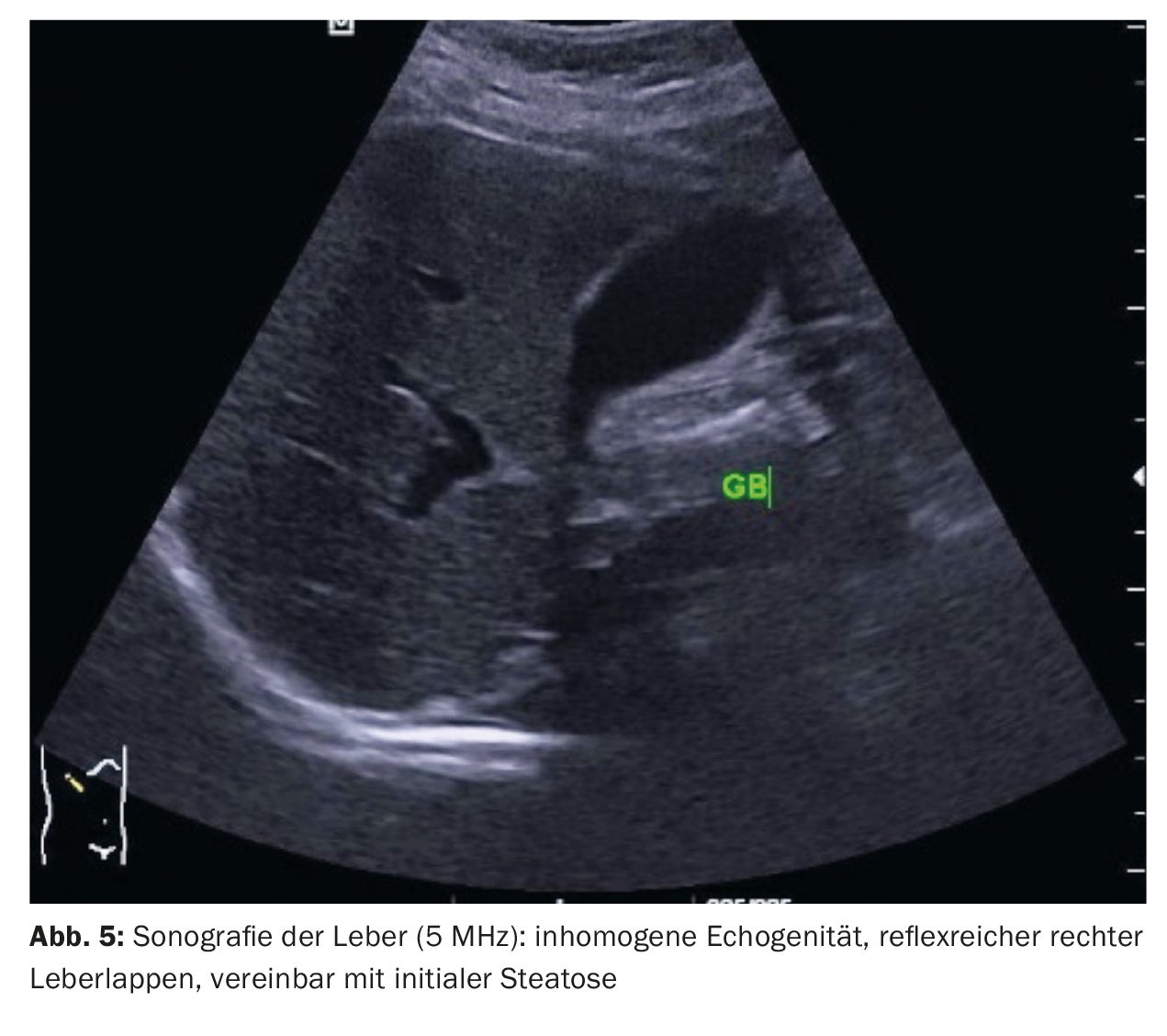
Le cas 5 montre une image d’échographie de l’abdomen supérieur d’une patiente de 42 ans présentant des douleurs récurrentes dans la partie supérieure droite de l’abdomen. Une cholécystolithiase a été mise en évidence et une légère augmentation des réflexes a été observée dans le lobe droit du foie, compatible avec une stéatose initiale (fig. 5).
Messages Take-Home
- La stéatose hépatique peut avoir de multiples causes.
- Il n’y a pas de symptômes au début, mais des nausées, une sensation de pression dans la partie supérieure de l’abdomen, des ballonnements et une perte d’appétit peuvent apparaître au cours de l’évolution.
- L’échographie et la tomodensitométrie sont les méthodes d’imagerie utilisées pour détecter la stéatose hépatique.
- Le pronostic est bon si les toxines déclenchantes telles que l’alcool, la réduction des aliments riches en graisses et le manque d’activité physique sont considérablement réduites.
- En cas de persistance de la stéatose hépatocellulaire, il existe un risque de 10 à 20 % de développer une cirrhose ou un carcinome hépatocellulaire.
Littérature :
- Blechazc B, Stremmel W : NASH – nonalcoholic steatohepatitis. Z Gastroeneterol 2003 ; 41(1) : 77-90.
- Burgener FA, Herzog C, Meyers SP, Zaunbauer W : Diagnostics différentiels en tomodensitométrie. 2e édition, entièrement revue et augmentée. Georg Thieme Verlag Stuttgart, New York : 1997 ; pp. 730.
- Dendl LM, Schreyer AG. Stéatohépatite – un défi ? Radiologe 2012 ; 52(8) : 745-752.
- Wikipedia : Steatohepatitis, https://de.wikipedia.org/wiki/
Steatohepatitis, (dernière consultation 22.02.2024). - DocCheck : Flexikon : Foie gras, https://flexikon.doccheck.com/de/Fettleber,(dernière consultation 22.02.2024)
- Leading Medicine Guide, www.leading-medicine-guide.com/de/erkrankungen,(dernière consultation 22.02.2024)
- Zimmermann HJ : Drug-induced liver disease. Drugs 1978 ; 16(1) : 25-45.
GASTROENTEROLOGIE PRAXIS 2024 ; 2(2) : 32–34