Les changements d’altitude lors de vols commerciaux peuvent avoir un impact sur la glycémie des personnes atteintes de diabète de type 1 et traitées par pompe à insuline. C’est ce qui ressort de nouvelles recherches présentées lors du congrès 2024 de l’Association européenne pour l’étude du diabète (EASD) à Madrid.
Lorsque l’altitude de vol atteint environ 30 000 pieds, la pression de la cabine est généralement régulée automatiquement par l’ordinateur de bord. La pression maximale de la cabine est d’environ 7500 pieds. La pression de la cabine dépend toutefois du type d’avion. Elle varie donc : Dans les anciens avions, la pression de la cabine est légèrement plus élevée à l’altitude de croisière et dans les avions plus récents, elle est légèrement plus basse. Pour les personnes atteintes de diabète de type 1 et équipées d’une pompe à insuline, les changements de pression atmosphérique en vol peuvent affecter l’administration d’insuline par les pompes et entraîner des conséquences métaboliques involontaires.
Le Dr Gerd Koehler, du département d’endocrinologie et de diabétologie de l’Université de médecine de Graz, en Autriche, a présenté les résultats d’une étude in vitro dans laquelle les changements atmosphériques ont été simulés dans une chambre hypobare pendant un vol commercial [1]. Des pompes à insuline de trois fabricants différents ont été testées : 10 Medtronic 780G, 10 Tandem t:slim X2 et 6 Insulet Omnipod DASH.
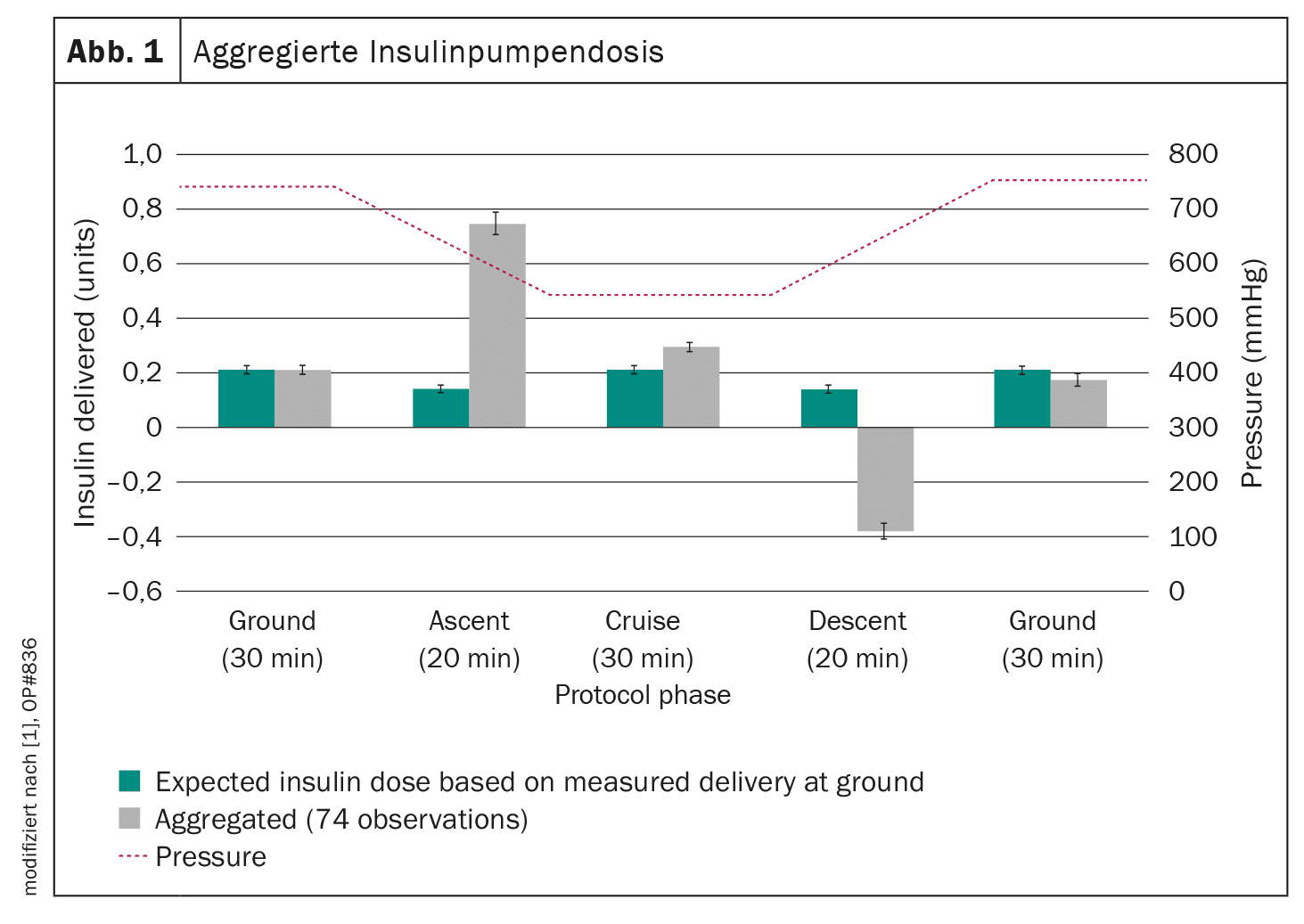
La pression dans la chambre hypobare a été abaissée à 550 mmHg par une montée de 20 minutes, maintenue à cette valeur pendant les 30 minutes de vol, puis régulée à 750 mmHg (pression au sol) par une descente de 20 minutes (figure 1). Pendant les vols simulés, la perfusion d’insuline a été réglée à 0,6 unité par heure afin de représenter un taux utilisé en médecine adulte et pédiatrique et de permettre des mesures précises sur plusieurs vols.
Les taux d’administration d’insuline et la formation de bulles ont été enregistrés en attachant des kits de perfusion à des tubes capillaires ouverts de 100 microlitres sur du papier millimétré. Des kits de perfusion d’insuline sans pompe ont également été testés dans le cadre d’un protocole de pression distinct afin de simuler une décompression rapide. Cela imite la perte de pression soudaine de la cabine, telle qu’elle se produit dans les situations d’urgence.
0,60 unité d’insuline administrée en trop
Les chercheurs ont constaté que les cartouches d’insuline pleines délivraient 0,60 unité d’insuline en trop lors d’une ascension de 20 minutes (diminution de la pression ambiante) par rapport à la performance au sol. Bien que cela puisse entraîner une légère baisse de la glycémie, les auteurs ne pensent pas que cela entraînerait une hypoglycémie cliniquement significative ou symptomatique.
Lors de la descente (augmentation de la pression ambiante), les cartouches ont délivré 0,51 unité d’insuline en moins. Cela peut entraîner une glycémie plus élevée que d’habitude, mais ne présente pas le même risque que les effets hypoglycémiques d’une dose d’insuline trop élevée.
Ce qui est frappant, selon le Dr Köhler, c’est que la décompression rapide a entraîné une libération de liquide équivalente à 5,6 unités d’insuline en excès. Dans le cas rare d’une décompression soudaine de la cabine à haute altitude, un surdosage d’insuline pourrait faire chuter le taux de glycémie au point de provoquer une hypoglycémie importante. Dans de telles situations d’urgence – par exemple, si un avion perd une porte en vol – il serait toutefois temps de consommer des glucides supplémentaires à courte durée d’action pour contrecarrer ce phénomène.
Source : Köhler G : Simulated commercial flights and the effects of atmospheric pressure changes on insulin pump delivery. Oral Presentation #836, Session SO 073 : Diabetes technology – but at a higher level. EASD, 10.09.2024.
Littérature :
- Garden GL, et al. : Effects of atmospheric pressure change during flight on insulin pump delivery and glycaemic control of pilots with insulin-treated diabetes : an in vitro simulation and a retrospective observational real-world study. Diabetologia s.d. ; sous presse.
InFo DIABETOLOGIE & ENDOKRINOLOGIE 2024; 1(4): 17 (publié le 29.11.24, ahead of print)