Il burnout è un complesso di sintomi con il sintomo cardinale dell’esaurimento come risposta allo stress emotivo e interpersonale prolungato sul posto di lavoro. La gestione terapeutica multimodale si basa sulla psicoeducazione, sull’igiene del sonno, sulla comprensione della malattia, sui fattori di rischio psicologico, sull’autocura, sulle strategie di coping, sulla risoluzione dei conflitti e sulle abilità sociali. Poiché una buona assistenza al paziente si basa su un team di studio ben funzionante, il burnout dovrebbe essere prevenuto da una struttura organizzativa positiva.
Può sostenere il test ECM nella nostra piattaforma di apprendimento dopo aver esaminato i materiali consigliati. Clicchi sul seguente pulsante:
Bruciato, vuoto e impotente sono le parole chiave che ci vengono in mente quando pensiamo al burnout. Descritto per la prima volta nel 1974 dallo psicoterapeuta americano Herbert J. Freudenberger, il problema riguardava principalmente le persone che svolgono professioni sociali [1]. Egli descrisse il burnout come una crisi degli assistenti sociali che non si sentivano più in grado di mantenere il livello di impegno precedentemente elevato. Nel frattempo, la malattia si sta diffondendo. Per molto tempo, non esisteva una definizione standardizzata di burnout. Nell’ICD 10, venivano generalmente utilizzate le diagnosi Z, come Z73.0 Burnout. Nell’ICD 11, il burnout è stato assegnato al capitolo 24. Questo include i fattori che influenzano la salute o l’utilizzo dei servizi sanitari. Questo include la definizione di burnout come una sindrome causata dallo stress cronico sul posto di lavoro che non è stato gestito con successo. Il riferimento al contesto professionale è importante. Si percepisce una sensazione di perdita di energia e di esaurimento, una crescente distanza mentale dal lavoro o sentimenti di negativismo o cinismo nei confronti del lavoro, nonché una riduzione delle prestazioni professionali.
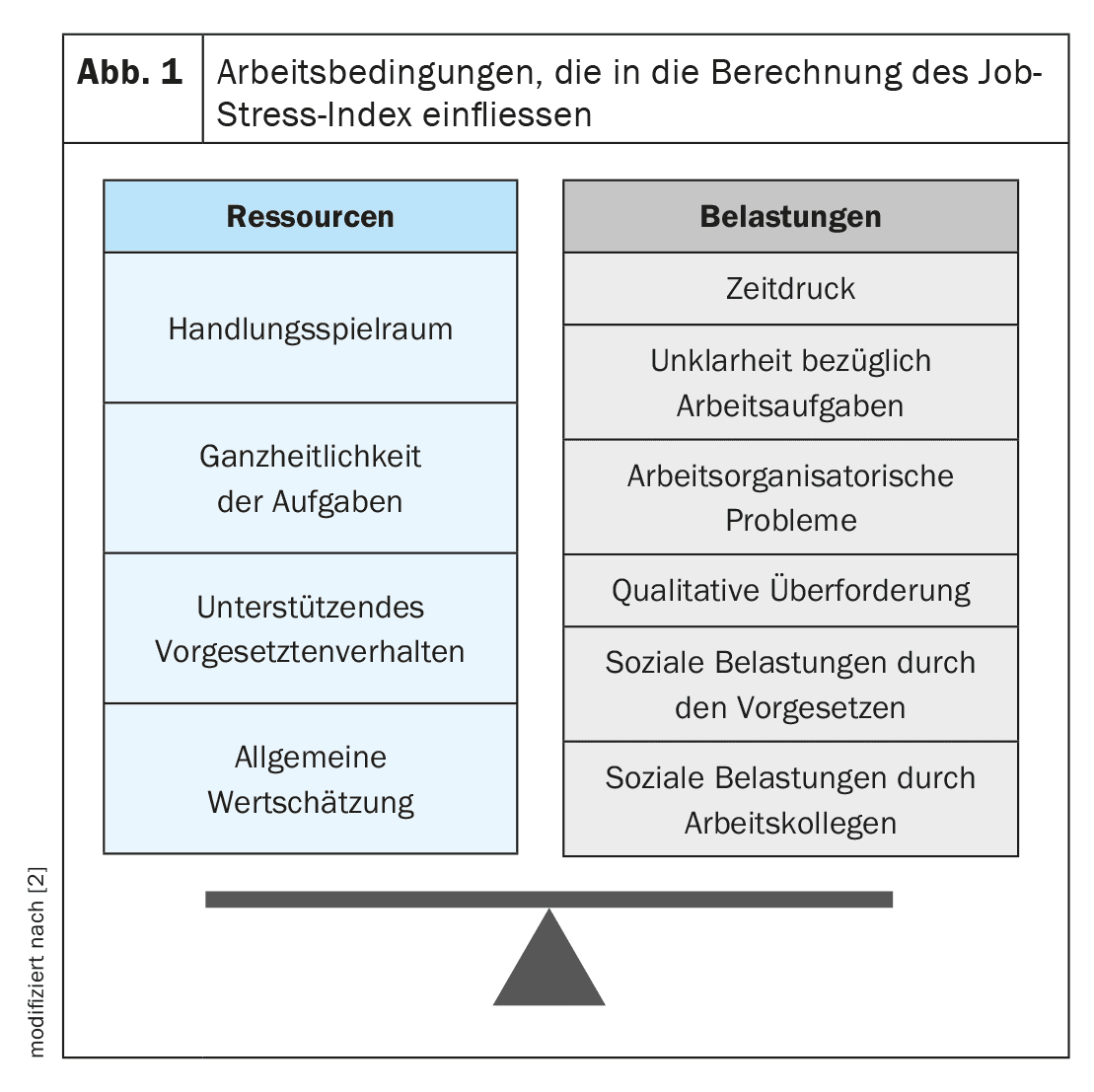
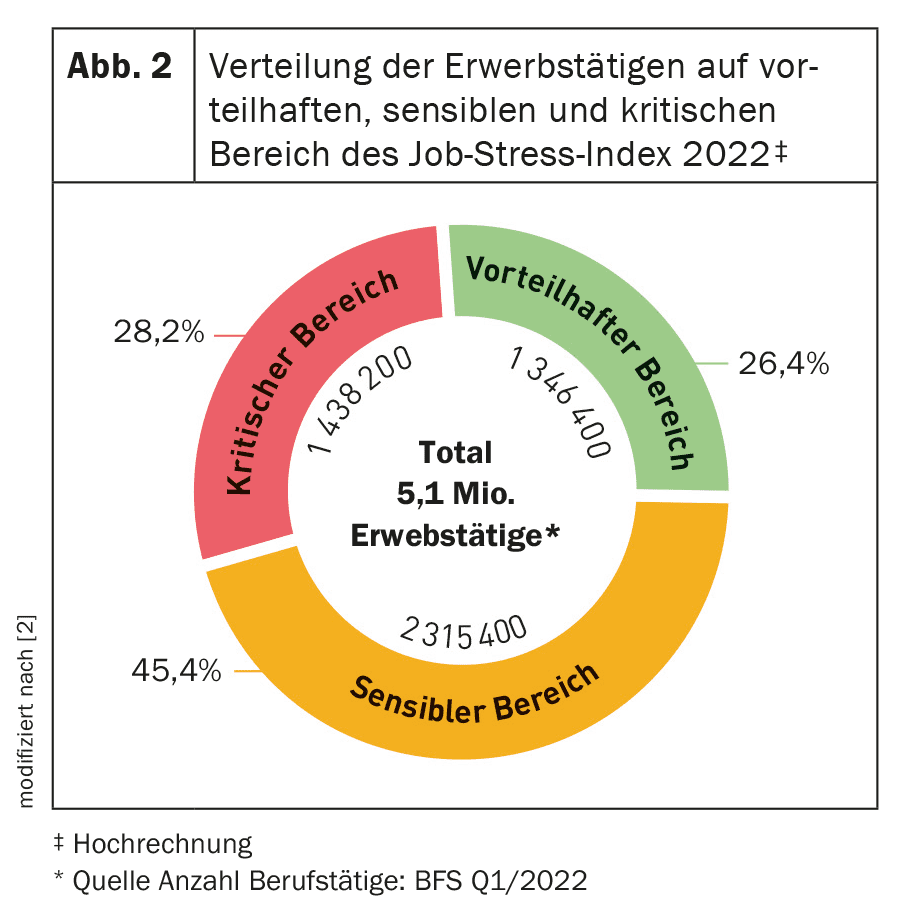
Secondo i sondaggi, fino a 1/3 della popolazione lavorativa di oggi soddisfa i criteri del burnout o di una fase preliminare del burnout [1]. Questo corrisponde bene ai dati raccolti in Svizzera. Nell’ambito di Promozione Salute Svizzera, il Job Stress Index 2020 ha rilevato che quasi il 30% dei dipendenti è emotivamente esausto. Il Job Stress Index riflette il rapporto medio tra lo stress legato al lavoro e le risorse dei dipendenti in Svizzera. Lo stress nel contesto lavorativo può essere, ad esempio, la pressione del tempo, i conflitti o le richieste eccessive. Alcune caratteristiche dell’ambiente di lavoro possono facilitare la gestione di questi stress e quindi rappresentano delle risorse per i dipendenti. Queste includono, ad esempio, il margine di manovra o l’apprezzamento (Fig. 1) [2]. La pandemia ha ulteriormente aggravato la situazione nel 2020-2022. Con il 30,3%, la percentuale di dipendenti che si sentono emotivamente esausti ha superato il 30% per la prima volta dal 2014. Inoltre, la percentuale di dipendenti il cui indice di stress lavorativo era nella fascia critica era del 28,2% (Fig. 2) [2]. Un aspetto da non sottovalutare: lo stress legato al lavoro rappresenta il 16% dei costi totali di 48 miliardi di franchi svizzeri dovuti a problemi di salute [2].
La spirale del burnout
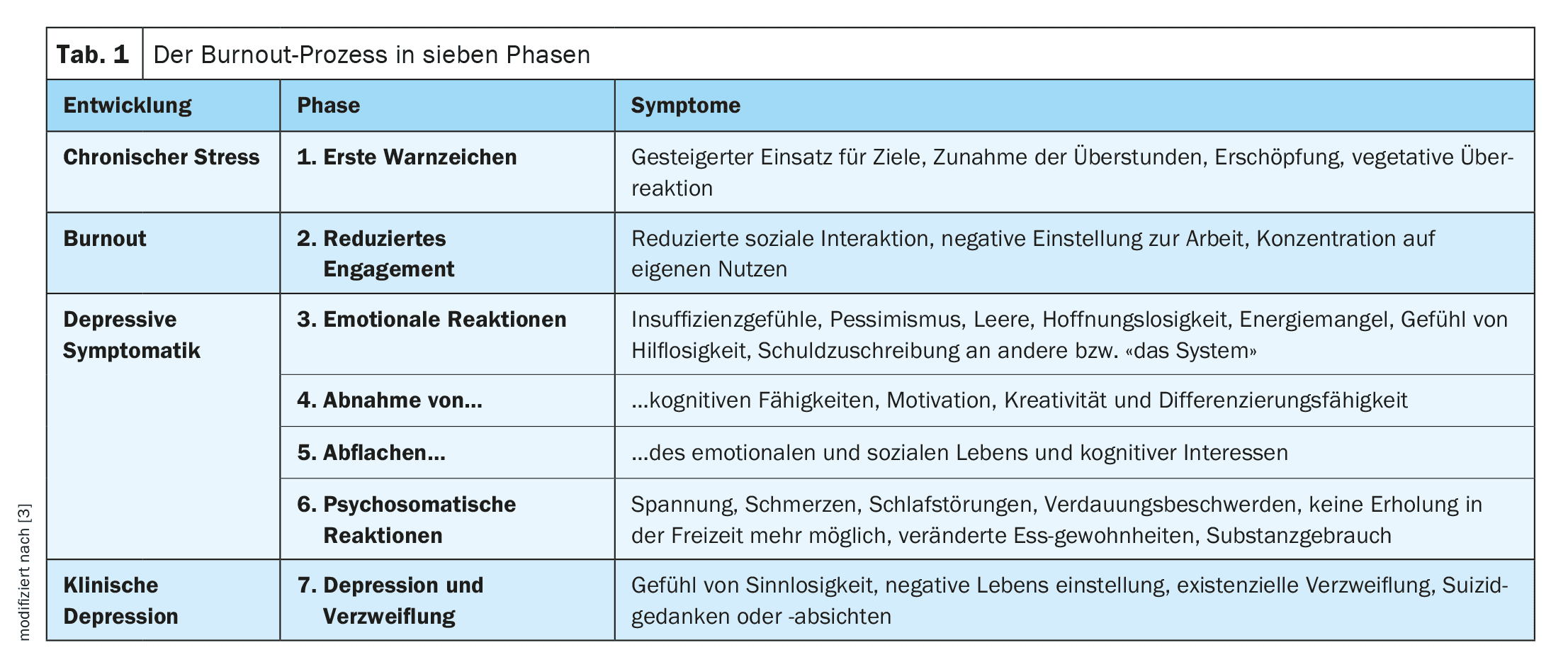
Il burnout si manifesta clinicamente con il sintomo principale dell’esaurimento nel contesto di vari stress psicosociali cronici, sullo sfondo di una maggiore disponibilità a far fronte allo stress acquisita nella vita, di alcune variabili di personalità e delle strategie di coping disponibili per affrontare lo stress [3]. Dal punto di vista patogenetico, il processo si basa su una complessa interazione di tratti della personalità e fattori ambientali professionali. Le persone che si sforzano eccessivamente sul lavoro sembrano essere a rischio. Questo include anche personalità autoritarie o compulsive, che non sono in grado di cedere il lavoro o di accettare aiuto per paura di perdere il controllo. Inoltre, il rischio di burnout aumenta in presenza di richieste elevate, scarso margine di manovra, scarsa ricompensa per i risultati ottenuti e scarso supporto sociale [3]. Il burnout si sviluppa quindi sotto forma di un processo con i suoi diversi sintomi fisici, emotivi, cognitivi e comportamentali (Tabella 1) [3].
Diagnosi e diagnosi differenziali
Non esistono parametri oggettivi per la diagnosi di burnout. La diagnosi viene fatta clinicamente sulla base della caratteristica triade di sintomi che consiste in
- Sensazione di perdita di energia e di esaurimento (sintomo centrale),
- aumento della distanza mentale dal lavoro o sentimenti di negativismo o cinismo nei confronti del lavoro,
- e prestazioni lavorative ridotte.
In termini di diagnosi differenziale, le cause somatiche, psicosomatiche e psichiatriche devono essere esaminate più da vicino (Tabella 2) [3]. Il sintomo cardinale dell’esaurimento fornisce un punto di orientamento. Le cause somatiche dello stato di esaurimento devono quindi essere escluse. Anche la depressione deve essere categorizzata con precisione. Nella pratica clinica quotidiana, la distinzione tra i due sintomi è spesso confusa. È stato dimostrato che maggiore è la gravità del burnout, più è probabile che sia presente anche la depressione. D’altra parte, il burnout non è sinonimo di depressione. Un ampio studio finlandese ha dimostrato che la depressione poteva essere rilevata nel 20% delle persone esaminate con burnout lieve e nel 53% con burnout grave. Al contrario, solo il 7% dei dipendenti senza burnout è risultato depresso [4].
Effetti sulla pratica quotidiana
La qualità della vita delle persone colpite ne risente notevolmente. Si trovano in un circolo vizioso di umore depresso o di vari sintomi vissuti come fisici o psicologici, prestazioni lavorative ridotte, rassegnazione interiore e conflitti crescenti. Oltre al supporto psicoterapeutico, sono indicate misure di de-escalation sul posto di lavoro. Fattori importanti per la salute e la produttività sono un ambiente di lavoro sicuro e fiducioso e attività vissute come significative. Non è solo l’intensità del lavoro a favorire il burnout. Soprattutto, è l’esperienza soggettiva dello stress. Ad esempio, i cambiamenti frequenti, il multitasking e la pressione sulle prestazioni sono percepiti come stressanti – un’ottima sintesi del lavoro quotidiano di molti assistenti medici. Raramente si possono influenzare le influenze esterne. Ciò che i datori di lavoro possono controllare, invece, sono il riconoscimento e l’apprezzamento, la sicurezza del lavoro e le opportunità di sviluppo professionale. Anche la partecipazione ai processi decisionali sembra essere un fattore protettivo. La base di ciò è un’informazione completa per i dipendenti, la considerazione del loro punto di vista, l’opportunità di essere d’accordo o in disaccordo, processi decisionali standardizzati, un’interazione amichevole e un rapporto di fiducia con i dipendenti [5].
Prevenzione attraverso una cultura aziendale positiva
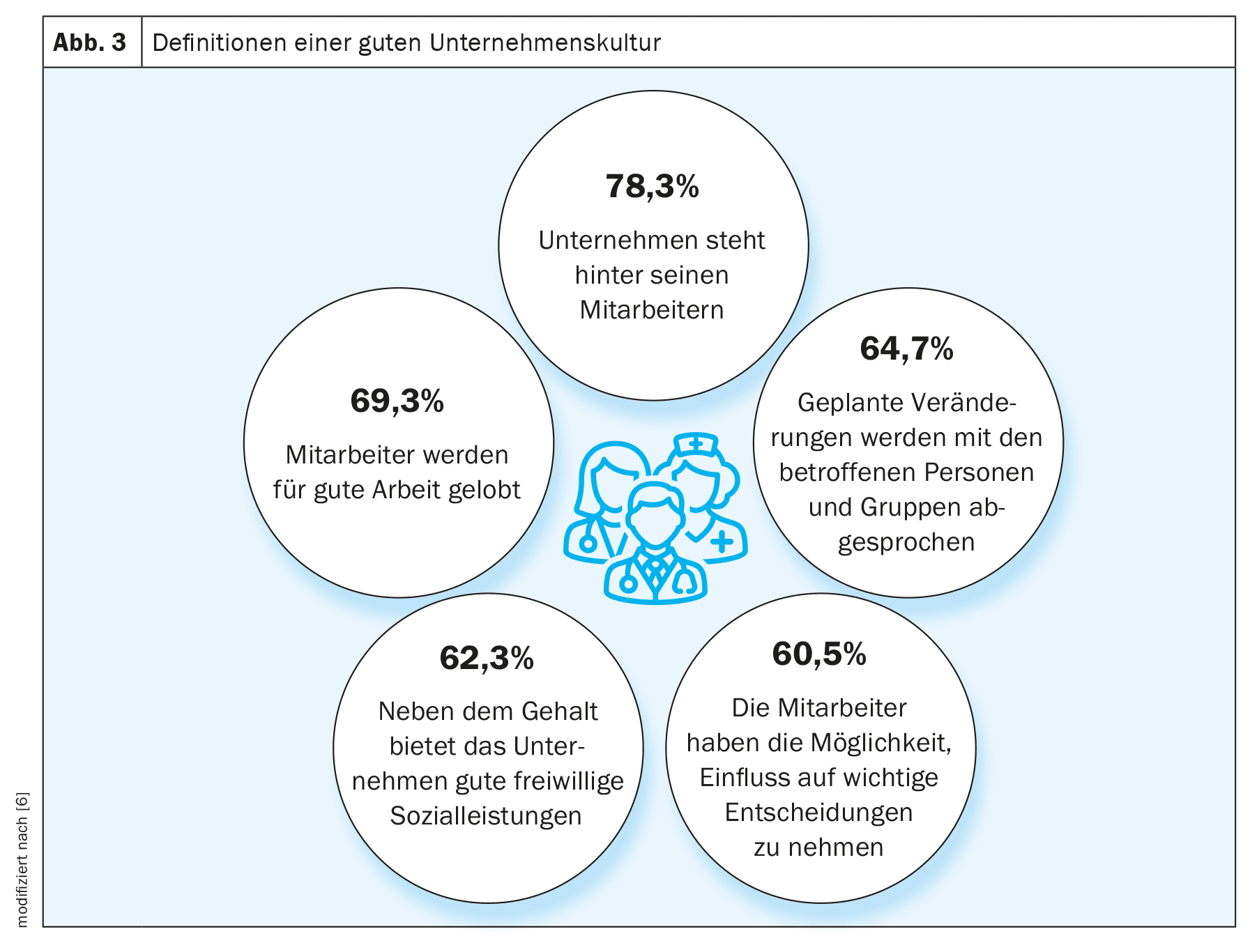
La base per una buona assistenza ai pazienti è sempre stata comunque un team ben funzionante. Tuttavia, un sondaggio Forsa ha dimostrato che soprattutto la generazione più giovane è molto disposta a cambiare lavoro. I motivi principali per cui si desidera cambiare lavoro sono stati uno stipendio percepito come troppo basso (49%) e un alto livello di stress (42%). Il 27% degli intervistati ha anche dichiarato di essere insoddisfatto della cultura manageriale. La consapevolezza della salute mentale è aumentata notevolmente negli ultimi anni. E questo, a sua volta, ha un impatto sull’ambiente di lavoro. Il rapporto sull’assenteismo dell’Istituto Scientifico dell’AOK mostra che il 27,5% degli intervistati che hanno valutato negativamente la cultura aziendale erano anche insoddisfatti della loro salute. Si tratta di un numero tre volte superiore a quello di coloro che hanno valutato positivamente la propria cultura aziendale [6]. Ma cosa rende una buona cultura aziendale? Innanzitutto, è un’azienda che sostiene i suoi dipendenti, i manager di linea che lodano il buon lavoro e i datori di lavoro che discutono i cambiamenti pianificati con le persone interessate (Fig. 3) [6].
Queste opinioni sono supportate dalle ipotesi del sociologo professor Aaron Antonovsky. Secondo le sue teorie, processi e decisioni comprensibili hanno un effetto salutare. Gli eventi sono vissuti come coerenti dal team se possono capire cosa sta accadendo. Una buona atmosfera lavorativa prevale quando le richieste poste all’individuo sono gestibili, il supporto è disponibile in caso di difficoltà e il lavoro è fondamentalmente orientato alla soluzione. I dipendenti vogliono essere visti, valorizzati e inclusi come persone.
Il lavoro è una risorsa preziosa che va protetta. Questo include la forma fisica e mentale, la resilienza mentale e la capacità di rigenerarsi. Le misure di prevenzione e promozione della salute ripagano. Le analisi mostrano che le misure nell’ambito della gestione della salute sul lavoro generano una media di quasi 3 franchi svizzeri per ogni franco investito. Nel caso delle misure di promozione della salute mentale, si arriva addirittura a circa 5 franchi svizzeri. Come si ottiene questo risultato? Con l’aiuto di un approccio orientato alla partecipazione. I sondaggi tra i dipendenti e la comunicazione aperta offrono l’opportunità di ottenere rapidamente informazioni. Per i dipendenti, ha senso una riflessione sistematica e regolare sugli obiettivi e i valori personali in un contesto professionale. Anche la partecipazione a gruppi di supervisione e di autoconsapevolezza può aiutare ad armonizzare l’equilibrio tra lavoro e vita privata.
Gestione della terapia multimodale
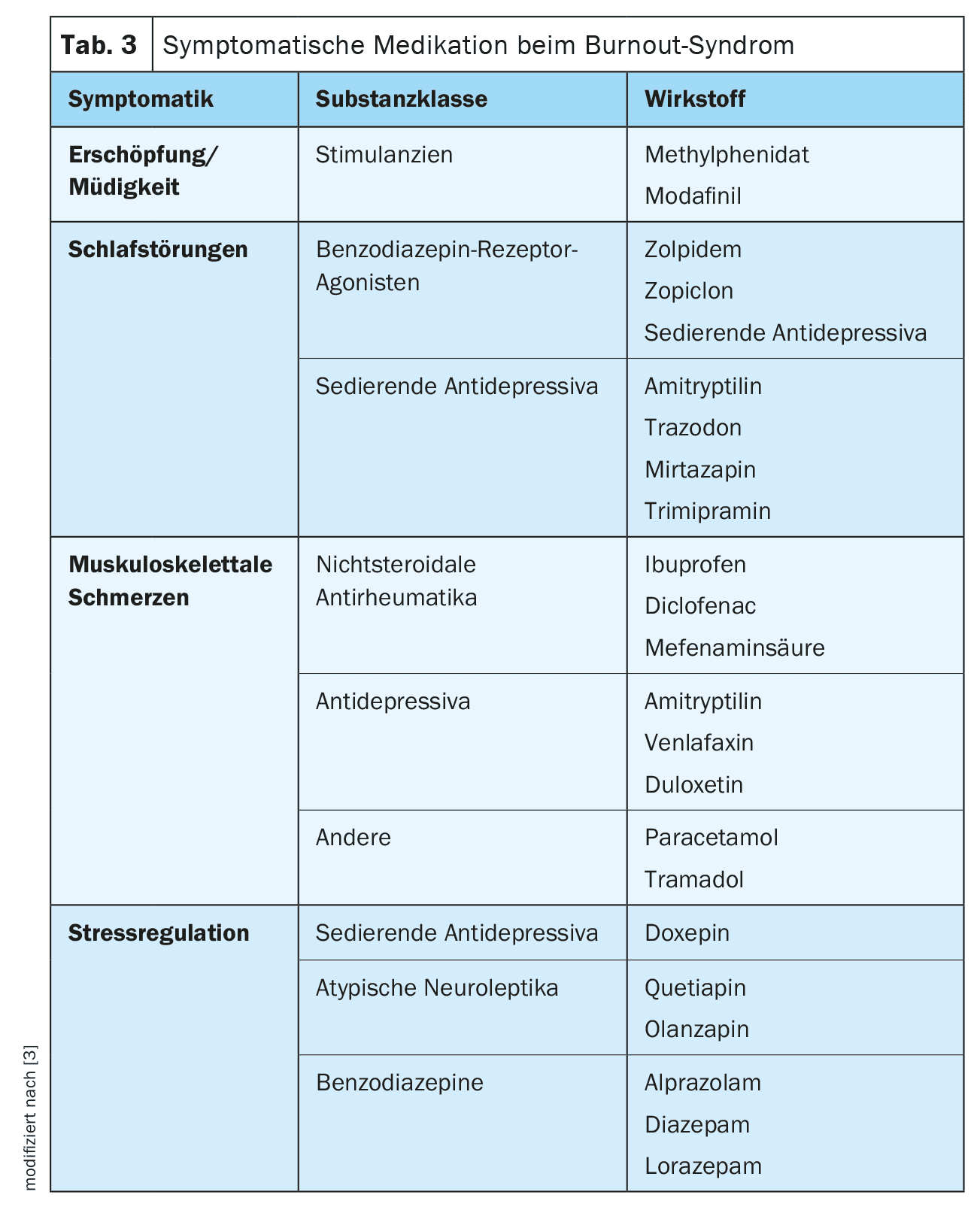
L’obiettivo della terapia del burnout è quello di armonizzare le possibilità e le aspettative individuali con le condizioni quadro esterne [1]. Questo dovrebbe sempre avvenire in un contesto multimodale. Si insegna la psicoeducazione, l’igiene del sonno, la comprensione della malattia, i fattori di rischio psicologico, l’autocura, le strategie di coping, la risoluzione dei conflitti e le abilità sociali. A seconda della gravità e della durata dei sintomi, può essere trattata con una migliore autogestione, sotto la guida di un coach esperto, con il supporto e la guida di un medico di base, in un vero e proprio ambiente psicoterapeutico ambulatoriale o in un reparto ospedaliero specializzato in psicosomatica [3]. Le comorbidità somatiche e/o psicologiche devono essere trattate lege artis. Anche lo stress psicosociale al di fuori del mondo del lavoro deve essere affrontato e trattato di conseguenza. Inoltre, possono essere d’aiuto terapie coadiuvanti come lo sport, il rilassamento e le terapie corporee, nonché gli esercizi di mindfulness. Poiché i posti con gli psicoterapeuti sono pochi, le applicazioni digitali per la salute (DiGA) possono colmare il periodo iniziale. Temporaneamente e in casi individuali, può essere utile considerare una terapia farmacologica concomitante (Tabella 3) [3].
Messaggi da portare a casa
- Il burnout è un complesso di sintomi con il sintomo cardinale dell’esaurimento come risposta allo stress emotivo e interpersonale prolungato sul posto di lavoro.
- Il disturbo da stress cronico ha conseguenze somatiche, psichiatriche, sociali ed economiche di vasta portata per la persona interessata, per l’ambiente circostante e per la società.
- La gestione terapeutica multimodale si basa sulla psicoeducazione, sull’igiene del sonno, sulla comprensione della malattia, sui fattori di rischio psicologico, sull’autocura, sulle strategie di coping, sulla risoluzione dei conflitti e sulle abilità sociali.
Letteratura:
- www.neurologen-und-psychiater-im-netz.org/psychiatrie-psychosomatik-psychotherapie/stoerungen-erkrankungen/burnout-syndrom (ultimo accesso il 20/08/2024).
- https://friendlyworkspace.ch/de/themen/arbeitsbedingter-stress/studie-job-stress-index (ultimo accesso il 20/08/2024).
- von Känel R: La sindrome del burnout: una prospettiva medica. Practice 2008; 97: 477-487.
- Ahola K, Honkonen T, Isometsä E, et al: La relazione tra il burnout legato al lavoro e i disturbi depressivi – risultati dello studio finlandese Health 2000. J Affect Disord 2005; 88: 55-62.
- Kivimäki M, Virtanen M, Vartia M, et al: Il mobbing sul posto di lavoro e il rischio di malattie cardiovascolari e depressione. Occup Environ Med 2003; 60(10): 779-783.
- www.wido.de/publikationen-produkte/buchreihen/fehlzeiten-report/2016 (ultimo accesso il 20/08/2024).
DERMATOLOGIE PRAXIS 2024; 34(6): 6–9