Perceber os próprios sentimentos, pensamentos, impulsos para agir e sensações sem estar sob pressão para agir – esse é o objectivo da atenção. O método é particularmente adequado para a prevenção de recaídas em depressão, ansiedade e perturbações obsessivo-compulsivas.
O conceito de atenção vem da prática meditativa budista e pode ser entendido, segundo a formulação de Jon Kabat-Zinn, como uma orientação de atenção ao momento presente que é intencional e feita de forma não julgadora [1]. Este estado de espírito é claramente diferente do “quotidiano”, no qual há frequentemente uma difusão da atenção e uma avaliação (emocional e cognitiva) muito imediata e intensa. Em termos diários, uma atitude atenta refere-se assim a fazer as coisas que estão a acontecer neste momento, completamente, sem se preocupar com pensamentos que se afastam da experiência concreta do momento.
Uma mente vagabunda é uma mente infeliz
Num estudo em grande escala, Killingsworth e Gilbert [2] utilizaram um inquérito com smartphones para recolher os pensamentos, sentimentos e acções em curso de 2250 pessoas em tempo real à medida que iam realizando as suas actividades diárias. No processo, 47% de todos os participantes relataram que os seus pensamentos estavam actualmente ocupados com outros conteúdos que não a acção actual. Os participantes também relataram ser mais felizes quando estavam totalmente empenhados no que estavam a fazer aqui e agora, mesmo quando estavam a fazer actividades desagradáveis. Os autores do estudo concluíram: “A mente vagabunda é uma mente infeliz”. Com pensamentos errantes, as pessoas teriam dificuldade em encontrar uma “âncora” e seriam mais propensas a ficar infelizes ou doentes.
Efeitos da prática da atenção
O treino da consciência promove a consciência e contribui para uma consciência corporal mais elevada e para a afiação dos nossos sentidos. Na investigação de hoje, pensa-se que o desenvolvimento da atenção é para melhorar a regulação das emoções [3] e aumentar a consciência dos próprios pensamentos, sentimentos e sensações no momento presente. Por exemplo, mesmo a nomenclatura dos sentimentos geralmente estabelece uma distância maior até eles. Este é um pré-requisito básico para se poder satisfazer a experiência interior com aceitação, ou seja, deixar acontecer sem ter de intervir ou contra-atacar. Uma atitude atenta é também um pré-requisito importante para poder perceber os pensamentos como tais e, se necessário, para se distanciar do seu conteúdo. A atenção pode assim ser vista como uma espécie de técnica de auto-controlo geral. Um melhor auto-controlo acaba por abrir a possibilidade de interromper os hábitos e automatismos actuais. Como resultado, os impulsos interiores podem ser percebidos mais rapidamente, o que permite que as pessoas decidam mais conscientemente a partir de uma atitude de auto-observância, comunicar e reagir de forma óptima à situação.
Como está a atenção relacionada com a depressão, ansiedade e compulsões?
O pensamento negativo e os estados de sentimento podem facilmente ser reactivados mesmo depois de um episódio depressivo ter diminuído. O factor desencadeante da recaída é considerado como uma deterioração do humor, que reactiva pensamentos disfuncionais (p. ex. “Vou prejudicar outras pessoas”), pressupostos básicos (p. ex. “Sou um fracasso”) e memórias de eventos negativos (p. ex. “No meu último emprego também fui despedido”). O processamento ruminativo quando os humores e pensamentos negativos reaparecem leva a uma acumulação depressiva, o que cria uma sensação de perda de controlo e pode promover um desenvolvimento depressivo. Se, por outro lado, for possível reconhecer e interromper os padrões de pensamento negativo numa fase inicial, o desenvolvimento depressivo pode ser favoravelmente influenciado (Fig. 1).
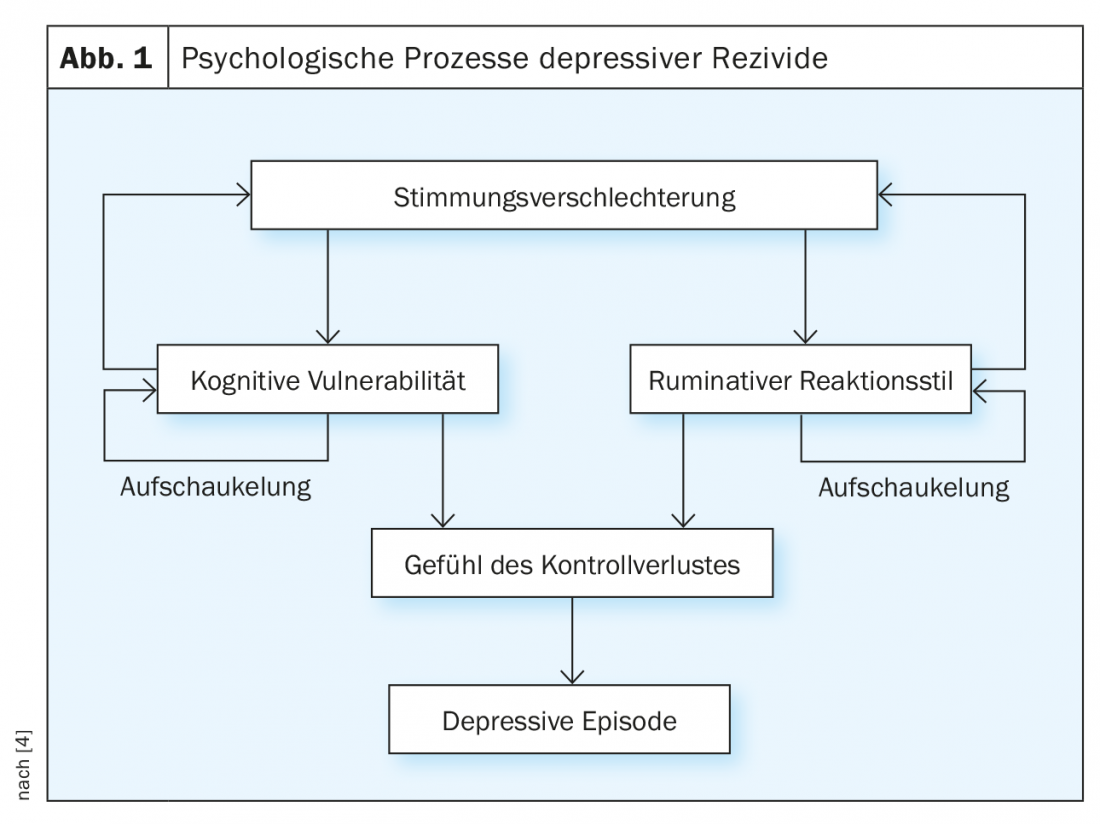
No contexto da ansiedade patológica, processos cognitivos comparáveis desempenham um papel importante. Assim, entre outras coisas, pressupostos básicos interiores, memórias ou pensamentos disfuncionais levam a uma acumulação emocional interior e podem levar à imaginação de cenários catastróficos, que desencadeiam os impulsos prejudiciais de fuga, controlo e evasão (por exemplo: “Tenho palpitações cardíacas, vou ter um ataque cardíaco, tenho de chamar uma ambulância”). Sem uma consciência consciente ou consciente destes processos internos (por exemplo, conclusões arbitrárias ou catástrofes), é difícil interrompê-los. Se, por outro lado, forem percebidos conscientemente, podem ser classificados como tal e vistos à distância, e o comportamento pode ser dirigido de forma mais consciente e independente dos impulsos do medo.
O comportamento de pessoas com desordem obsessivo-compulsiva caracteriza-se também pelo facto de muitas vezes não estar orientado para o momento presente ou perigo presente, mas para possíveis acontecimentos futuros ou passados. As pessoas afectadas ruminam sobre comportamentos supostamente perigosos no passado (por exemplo, “Deixei as luzes acesas em casa?”) ou preocupam-se com o futuro (por exemplo, “E se o meu pai morrer agora porque andei por aí à direita?”). A intervenção baseada na consciência para as compulsões centra-se principalmente na mudança de atitude em relação aos pensamentos compulsivos: estes só são percebidos como tal, sem os avaliar ou tentar mudá-los. Isto torna possível interromper o automatismo muitas vezes antigo ao perceber os impulsos internos compulsivos para agir como tal antes de a acção compulsiva ser levada a cabo.
Em resumo, as práticas de atenção podem ajudar a sair de uma espiral de comportamentos inquietantes e de preocupações e a tornar-se mais consciente dos seus próprios impulsos comportamentais internos, a fim de poder recorrer às coisas valiosas do aqui e agora. Eles promovem:
- a percepção consciente do aqui e agora (em oposição aos carrosséis de pensamento involuntário sobre o passado ou o futuro).
- uma consideração sem julgamento dos próprios pensamentos, sentimentos e sensações corporais.
- a percepção consciente das mudanças de humor, dos conhecimentos automatizados e dos impulsos para agir sem ter de reagir a eles automaticamente.
Cautela em psicoterapia
A prática da atenção é actualmente utilizada numa grande variedade de procedimentos psicoterapêuticos. No entanto, existem diferenças na extensão e no tipo de aplicação do cuidado. Basicamente, pode ser feita uma distinção entre as práticas baseadas na atenção e as abordagens informadas. As práticas baseadas no cuidado são baseadas nas tradições budistas de Jon Kabat-Zinn. Aqui, a redução do stress baseada na atenção (MBSR) por Kabat-Zinn e a terapia cognitiva baseada na atenção (MBCT) por Segal e colegas são os métodos mais amplamente utilizados. As abordagens típicas informadas, por exemplo a terceira onda de terapia cognitiva comportamental, são a Terapia de Aceitação e Compromisso (ACT) ou também a Terapia Dialéctica Comportamental (DBT). Para além da atenção, é ensinada toda uma série de outras competências terapêuticas. Em regra, estas abordagens não ensinam exercícios de meditação intensivos ou demorados, mas sim exercícios mais curtos de consciência.
Exemplos de intervenção
Para além de vários exercícios de consciência (p. ex. meditação respiratória ou scan corporal), as perguntas feitas durante a sessão de terapia também podem ser de consciência – promovendo intervenções curtas que encorajam a consciência consciente no aqui e agora:
- Onde está com a sua atenção neste momento?
- O que está a sentir neste momento enquanto se senta aqui?
- Em que parte do seu corpo pode sentir isto?
- Onde está sentado neste momento? Para onde está a olhar?
- O que vê? O que é que sente? O que é que ouve?
- O que é que sente? O que é que saboreia? O que lhe cheira?
- Descrever a sensação, a sua cor, forma, tamanho, …
- Surge agora em si um impulso, um impulso para agir?
Resultados da investigação
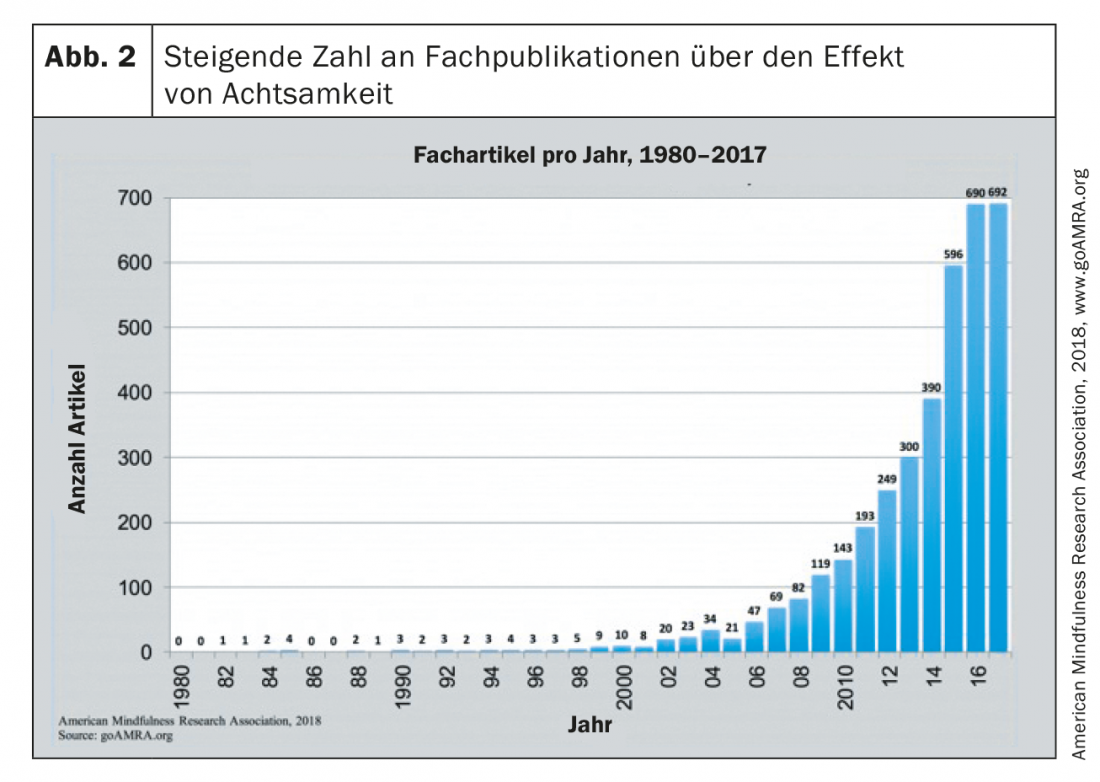
Desde a viragem do milénio, a terapia da atenção também se tornou cada vez mais o foco da investigação empírica. Desde 2000, tem havido um aumento acentuado do número de publicações especializadas neste campo (Fig. 2).
Uma meta-análise examinando os resultados de 115 estudos com um total de 8683 participantes foi capaz de demonstrar que a MBSR e a MBCT estão associadas a melhorias nos sintomas depressivos, ansiedade, stress e doenças físicas seleccionadas tais como cancro, doenças cardiovasculares, dores crónicas, etc. [5]. Em adultos e crianças saudáveis, a MBSR e a MBCT também demonstraram ter um efeito preventivo; estão associadas à redução de experiências stressantes e outros sintomas psicopatológicos iniciais que podem levar a sofrimento clínico a longo prazo.
Como e se o uso de aplicações baseadas na atenção se manifesta num correlato neurobiológico foi investigado por Lazar e colegas [6], entre outros. Em 20 sujeitos com vasta experiência de meditação, este estudo foi capaz de detectar alterações nas estruturas cerebrais com a ajuda de exames de ressonância magnética. As áreas do cérebro responsáveis pelo processamento das impressões sensoriais, regulação da atenção e intercepção eram mais espessas nos sujeitos meditadores do que nos controlos combinados. Num outro estudo, a RM funcional foi utilizada para avaliar a actividade das áreas cerebrais durante a exposição a imagens negativas [7]. Os 24 sujeitos saudáveis que efectuaram um breve exercício de atenção reduziram a actividade nas áreas do cérebro responsáveis pelo processamento das emoções (tais como o giro amígdala ou parahipocampal) durante a visualização de estímulos emocionais negativos versus imagens neutras, em comparação com os 22 controlos sem intervenção. Os resultados indicam os efeitos do treino de consciência em relação à regulação das emoções a um nível neurobiológico.
Conclusão e perspectivas
Na última década, a terapia baseada na atenção à depressão, ansiedade e compulsões evoluiu de uma posição marginal no campo terapêutico para um procedimento reconhecido e empírico [8]. MBCT foi incluído nas directrizes sob a sua indicação clássica, prevenção de recaídas em depressão (NICE, S3).
No entanto, apesar das conclusões convincentes sobre a eficácia das práticas de atenção, não devem ser negligenciadas as práticas estabelecidas baseadas em provas para o tratamento da depressão e da ansiedade e das perturbações obsessivo-compulsivas. Uma importante tarefa de investigação futura consiste em esclarecer qual o procedimento mais eficaz para quais pacientes. Enquanto não soubermos mais sobre isto, as terapias de atenção devem ser vistas como uma extensão promissora das opções de intervenção à nossa disposição, e não como um substituto para abordagens de tratamento estabelecidas.
Mensagens Take-Home
- A prudência promove uma melhor regulação das emoções. Desta forma, os próprios sentimentos, pensamentos, impulsos para agir e sensações podem ser melhor percebidos sem ter de tentar mudá-los.
- MBCT foi incluído nas directrizes sob a sua indicação clássica, prevenção de recaídas em depressão (NICE, S3).
- Até que os estudos tenham esclarecido qual o método mais adequado para cada paciente, as terapias de atenção devem ser utilizadas como uma extensão – e não como uma substituição – das abordagens de tratamento estabelecidas.
Literatura:
- Heidenreich T, Michalak M: Atenção e aceitação como princípios em psicoterapia. PiD-Psychotherapy in Dialogue 2006; 7(3): 235-240.
- Killingsworth MA, Gilbert DT: Uma mente vagabunda é uma mente infeliz. Ciência 2010; 330(6006): 932.
- Hayes AM, Feldman G: Esclarecendo a construção da consciência no contexto da regulação das emoções e do processo de mudança na terapia. Psicologia Clínica: Ciência e Prática 2004; 11(3): 255-262.
- Bohus M, Huppertz M: Mecanismos de acção da psicoterapia baseada na atenção. Journal of Psychiatry, Psychology and Psychotherapy 2006; 54(4): 265-276.
- Gotink RA, et al: Standardised mindfulness-based interventions in healthcare: an overview of systematic reviews and meta-analyses of RCTs. PloS One 2015; 10(4): e0124344.
- Lazar SW, et al.: A experiência de meditação está associada ao aumento da espessura cortical. Neuroreport 2005; 16(17): 1893-1897.
- Lutz J, et al.: Mindfulness and emotion regulation. Um estudo de fMRI. Soc Cogn Affect Neurosci 2013; 9(6): 776-785.
- Hegemann K: Terapia de atenção à ansiedade e depressão. InFo Neurol Psiquiatra 2018; 16(3): 2-4.
InFo NEUROLOGIA & PSYCHIATRY 2019; 17(2): 17-19.











