Los síntomas similares al asma se observan con frecuencia en la primera infancia y suelen ser motivo de hospitalización, sobre todo en niños pequeños. Existen muchos factores de riesgo para que esto ocurra: en el congreso de la ERS celebrado en Barcelona se presentaron enfoques para contrarrestarlos en bebés hasta la edad preescolar y para prevenir el asma posterior en adultos.
Investigaciones anteriores sugieren que la dermatitis atópica y la sensibilización alérgica son factores de riesgo importantes para el desarrollo del asma. Investigadores noruegos dirigidos por Anine Lie, del Hospital Universitario de Oslo, investigaron si la prevención primaria mediante ablandadores de piel y la introducción temprana de alimentos alergénicos reducen el riesgo de asma en niños preescolares [1].
2397 bebés de la población general de Noruega y Suecia fueron asignados aleatoriamente al nacer a no recibir ninguna intervención, a una intervención cutánea (emolientes cutáneos habituales como aceites y cremas para la piel de las 2 a las 32 semanas de edad) o a una intervención dietética (exposición a cacahuetes, leche de vaca, trigo, huevo a partir de los tres meses de edad), o recibieron ambas intervenciones. El asma se definió por la aparición de al menos dos de los tres criterios:
- ≥3 episodios de obstrucción bronquial
- Diagnóstico médico de asma
- Tomar medicación para el asma después del noveno mes de vida
Los criterios se comunicaron en cuestionarios cada 3-6 meses desde los 3-36 meses de edad. El criterio de valoración primario fue el asma a los tres años de edad por intención de tratar (ITT).
No se pudo reducir el riesgo de asma
La prevalencia global del asma al cabo de tres años fue del 13,2%. 69 de 488 pacientes (14,1%) en el grupo sin intervención, 53 de 418 (12,7%) con intervención cutánea, 70 de 510 (13,7%) con intervención nutricional y 53 de 437 (12,1%) con ambas intervenciones. El riesgo de asma no se vio afectado significativamente por las intervenciones, con una diferencia de riesgo del efecto principal ITT del 2,7% (IC del 95%: 1,3-6,8) y del -0,5% (IC del 95%: 5,2-4,3) por intervención cutánea y alimentaria, respectivamente. No se observó ningún efecto de interacción significativo (p=0,63).
Las estrategias de prevención primaria dirigidas a reducir la dermatitis atópica y/o las alergias alimentarias no pueden reducir el riesgo de asma a los tres años, concluyen los investigadores noruegos.
La exposición al polen en la infancia puede ser relevante para el asma
La exposición al polen está asociada a síntomas respiratorios en niños y adultos. Sin embargo, la relación entre la exposición al polen y los síntomas respiratorios en la infancia, un periodo especialmente vulnerable, sigue sin estar clara. PD El Dr. Jakob Usemann y sus colegas del Hospital Infantil Universitario de Basilea investigaron si la exposición al polen se asocia con síntomas respiratorios en los lactantes y si la atopia materna, el sexo del lactante o la contaminación atmosférica alteran esta asociación [1].
Examinaron 14 874 observaciones de 401 lactantes sanos de la cohorte Basel-Bern Infant Lung Development (BILD). La asociación entre la exposición al polen y los síntomas respiratorios, recogida en entrevistas telefónicas semanales, se evaluó mediante modelos mixtos aditivos generalizados (GAMM). La modificación del efecto por la atopia materna, el sexo del lactante y la contaminación atmosférica (NO2, PM2,5) se evaluó con términos de interacción.
Por lactante, se evaluaron 37 ± 2 (media ± desviación estándar) puntuaciones de síntomas respiratorios durante el periodo de análisis (de enero a septiembre). Exposición al polen durante el día (RR [95%-KI] por 10% polen/m3: combinado 1,006 [1,002, 1,009]; árbol 1,005 [1,002, 1,008]; hierba 1,009 [1,000, 1,23]) y durante la noche (combinado 1,003 [0,999, 1,007]; árbol 1,003 [0,999, 1,007]; hierba 1,014 [1,004, 1,024]) se asociaron con un aumento de los síntomas respiratorios. Aunque no hubo modificación del efecto por la atopia materna y el sexo del niño, se produjo una compleja interacción cruzada entre el polen combinado y las PM2,5 (valor p 0,002) (Fig. 1).
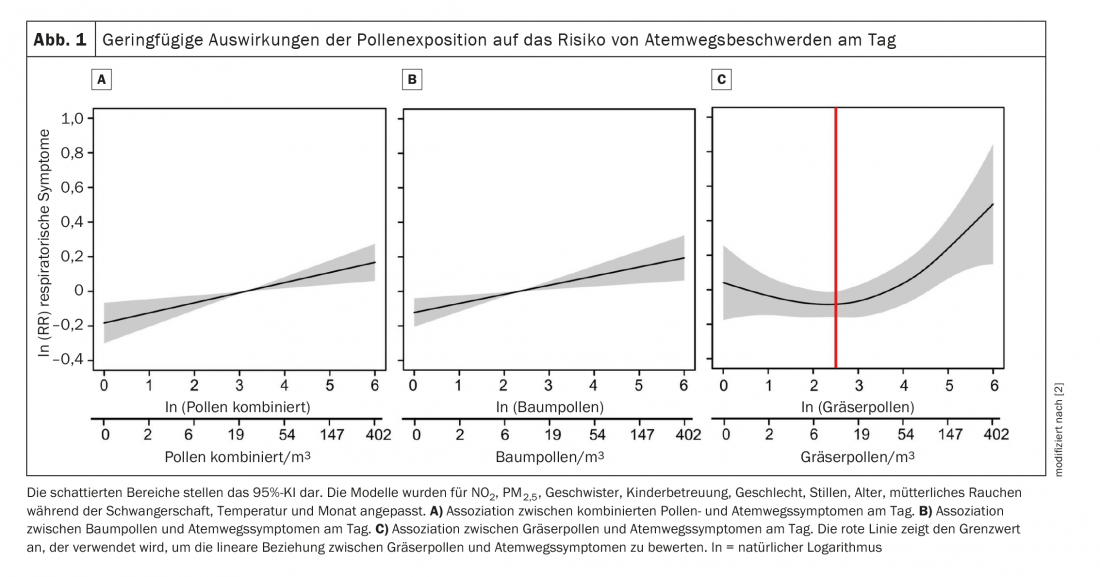
Ya en el primer año de vida, la exposición al polen se asoció con un mayor riesgo de síntomas respiratorios, independientemente de la atopia materna y del sexo del niño, afirmó el ponente. Dado que la infancia es una época especialmente vulnerable para el desarrollo pulmonar, el efecto adverso identificado de la exposición al polen puede ser relevante para el desarrollo del asma crónica en la infancia.
Patrones relacionados con la edad identificados
Julie Nyholm Kyvsgaard, de la unidad COpenhagen Prospective Studies on Asthma in Childhood (COPSAC) del Hospital Universitario de Copenhague, y sus colegas aprovecharon la oportunidad para señalar que, aunque los episodios de síntomas similares al asma son frecuentes en los niños pequeños, se sabe poco sobre los factores de riesgo y los patrones de la carga diaria de síntomas. Investigaron los posibles factores de riesgo y su influencia relacionada con la edad en el número de episodios similares al asma a la edad de 0-3 años [1].
La población del estudio incluyó a 700 niños de la cohorte madre-hijo COPSAC2010 a los que se realizó un seguimiento prospectivo desde el nacimiento hasta los tres años de edad con síntomas similares al asma registrados por los padres en diarios. Los síntomas incluían tos, sibilancias, dificultad para respirar/disnea. Los factores de riesgo se analizaron mediante regresiones cuasi-Poisson que examinaron la interacción con la edad. Un episodio se definió como síntomas similares al asma durante ≥3 días consecutivos, los episodios individuales debían estar interrumpidos por ≥3 días sin síntomas.
662 niños disponían de datos de diario con una prevalencia media de cinco episodios similares al asma durante los tres primeros años de vida (Interquartile Range, IQR, 2-11). Apareció un pico en el transcurso del segundo año de vida. También se observó un patrón estacional, con un pico en la estación invernal. La duración media de un episodio fue de cinco días (IQR 3-10). El asma materna, el uso de antibióticos por parte de la madre, el bajo peso al nacer, el sexo masculino, una puntuación elevada de riesgo poligénico de asma y una puntuación elevada de inmunidad de las vías respiratorias predijeron un mayor número de episodios en un análisis multivariable (tabla 1) .
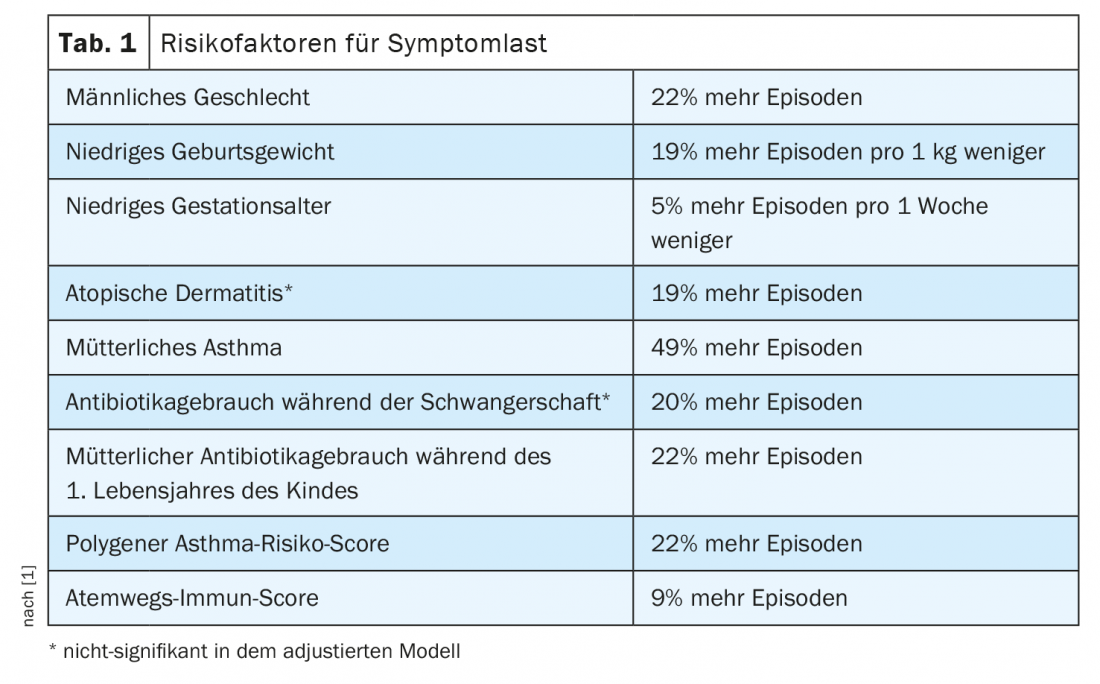
Por cada factor de riesgo clínico adicional que presentaba un niño, los investigadores daneses hallaron un aumento del 34% en el número de episodios (sexo, peso al nacer, asma materna, ratio de incidencia 1,34; IC 95% 1,21-1,48; p<0,001). El asma materna, el parto prematuro, la cesárea, el bajo peso al nacer y los hermanos al nacer interactuaron significativamente con la edad (p<0,05), lo que indica un número creciente de episodios en el primer trimestre, 2. y 3 años de edad para todos, excepto los niños con hermanos, muestra en la que la carga sintomática disminuyó con la edad.
Gracias a los registros diarios de síntomas similares al asma en los tres primeros años de vida, los científicos pudieron identificar factores de riesgo de carga sintomática con diferentes patrones dependientes de la edad. Esto ofrece nuevos conocimientos sobre la etiología de los síntomas asmáticos precoces y podría ayudar a los médicos a identificar a los pacientes de riesgo y, en caso necesario, iniciar una terapia temprana, concluyó el ponente.
Congreso: Congreso ERS 2022
Fuentes:
- Presentación oral: Factores de riesgo en la primera infancia para las sibilancias y el asma posterior. Congreso de la Sociedad Respiratoria Europea, Barcelona, 4.9.2022.
- Gisler A, Eeftens M, de Hoogh K, et al: La exposición al polen se asocia con el riesgo de síntomas respiratorios durante el primer año de vida. Alergia 2022; doi: 10.1111/all.15284.
InFo NEUMOLOGÍA Y ALERGOLOGÍA 2022; 4(4): 20-21 (publicado el 1.12.22, antes de impresión).











