Con la introducción del DSM-5 y la ampliación asociada de los criterios de inclusión, los diagnósticos clínicos diferenciados cobran aún más importancia. Todo ello en un contexto en el que faltan biomarcadores, por un lado, e instrumentos psicométricos que aún no se han adaptado al manual de diagnóstico modificado, por otro. Queda por ver si la buena concordancia en el diagnóstico (fiabilidad interrater kappa 0,61) en comparación con otros trastornos mentales puede mantenerse también en estas condiciones [1]. En comparación, las opciones terapéuticas han cambiado poco en los últimos años. En Suiza, la atomoxetina® se aprobó el 1 de octubre de 2015 para el tratamiento del TDAH persistente desde la infancia como medicamento de segunda línea. Sigue habiendo consenso sobre la necesidad de un enfoque multimodal (combinación de intervenciones psicofarmacológicas y psicoterapéuticas).
El TDAH es un trastorno neuropsiquiátrico que suele manifestarse por primera vez en la primera infancia, cuando el funcionamiento social de los niños y adolescentes afectados se ve cada vez más afectado negativamente por los síntomas centrales de falta de atención, hiperactividad e impulsividad [2].
El TDAH se da en aproximadamente el 5% de los niños y el 2,5% de los adultos en la mayoría de las culturas, y afecta más a menudo a los varones que a las mujeres en una proporción de aproximadamente 2:1 en niños y 1,6:1 en adultos [3]. Según las investigaciones actuales, los síntomas del TDAH persisten en la edad adulta en más del 50% de los niños afectados. Dependiendo de la gravedad de la expresión de los síntomas, así como de la fase de la vida de la persona afectada, el TDAH puede provocar restricciones importantes en diversos ámbitos de la vida, por ejemplo, en lo que respecta a la salud, la pareja, la educación, la situación laboral y las finanzas. El procedimiento diagnóstico se complica aún más por la elevada tasa de comorbilidades -se citan cifras de hasta el 80% [4]. Desde el punto de vista psiquiátrico, revisten especial importancia los trastornos afectivos, el abuso de sustancias y los trastornos de la personalidad, pero también los trastornos de ansiedad. Los problemas somáticos incluyen la dificultad para planificar, la gestión del tiempo y la organización general de las rutinas: Los adultos con TDAH son menos propensos que la población general a participar en medidas preventivas y también menos propensos a cuidar de su bienestar físico, lo que contribuye a un mayor riesgo de infecciones, enfermedades cardiovasculares (2,4 veces), cáncer y problemas dentales en comparación con los controles sanos. [2,5]. Como ocurre con la mayoría de los trastornos mentales, el TDAH es un diagnóstico clínico.
Características diagnósticas según el DSM-5
Con la introducción del DSM-5, se introdujeron una serie de cambios en el trastorno por déficit de atención con hiperactividad, los más importantes de los cuales se describen brevemente a continuación:
- Ahora también se tienen en cuenta los síntomas que aparecieron a una edad más tardía: la “edad de inicio” se define ahora como el duodécimo año de vida. Hasta ahora (DSM-IV), este límite estaba en la edad de siete años. Sin embargo, el patrón constante de “síntomas múltiples de falta de atención o hiperactividad/impulsividad” permaneció inalterado [3].
- Para los adultos jóvenes a partir de 17 años, cinco (en lugar de los seis requeridos anteriormente) síntomas de las áreas de falta de atención y/o hiperactividad/impulsividad son ahora suficientes para hacer el diagnóstico. Al menos dos áreas de la vida debían verse afectadas por las deficiencias, por lo que el número de síntomas definidos, nueve para la falta de atención y nueve para la hiperactividad/impulsividad, se mantuvo sin cambios.
- No se hace distinción entre los tres tipos o subtipos diferentes, pero en aras de una mayor diferenciación, se utiliza el término “presentaciones”. En consecuencia, deben determinarse las siguientes manifestaciones y su expresión según la gravedad (leve, moderada a grave), así como el grado de remisión (“remisión parcial”):
- F90.2 apariencia mixta
- F90.0 aspecto predominantemente desatento
- F90.1 aspecto predominantemente hiperactivo-impulsivo
- Además, un diagnóstico de autismo/PDD (“trastorno generalizado del desarrollo”) ya no es un criterio de exclusión según el DSM-5.
Aclaraciones y procedimientos de prueba
En la actualidad, a pesar de la elevada heredabilidad del 70-80% [6], no existe ningún biomarcador genético establecido para el TDAH. Por consiguiente, no se mencionan en las directrices ni en el DSM-5. Aunque algunos autores tienen puestas grandes esperanzas en las pruebas farmacogenéticas o, por ejemplo, en el EEG-ERP, éstas apenas han sido validadas hasta la fecha.
Por lo tanto, una piedra angular del proceso de diagnóstico sigue siendo la anamnesis minuciosa. En particular, es importante registrar con precisión el desarrollo de la primera infancia y los años escolares [7]. En este contexto, la información proporcionada por los padres y la documentación de los profesores implicados (informes escolares) son de especial importancia y deben solicitarse en la medida de lo posible e incluirse en las consideraciones del diagnóstico.
Un diagnóstico bien fundado y a tiempo puede tener un efecto aliviador, especialmente para los adultos jóvenes y su entorno social, y ayudar a fijar un rumbo más específico en lo que respecta a la educación y las opciones profesionales.
La consideración de diferentes grados de gravedad y remisión (según el DSM-5) no sólo contribuirá a una mejor comprensión de la heterogeneidad de este trastorno, sino que también permitirá ofrecer a los posibles proveedores de servicios (por ejemplo, las compañías de seguros) una imagen más clara de los déficits y los recursos, así como del cuadro funcional de los afectados.
Una anamnesis somática precisa y la exclusión de posibles causas orgánicas del ámbito interno o neurológico (por ejemplo, hiper o hipotiroidismo o neurofibromatosis) son otros aspectos importantes de un diagnóstico del TDAH basado en directrices, además de una anamnesis exhaustiva de sustancias y medicación [8].
Para el registro de los síntomas y la evaluación de los criterios diagnósticos del TDAH según la CIE-10 o el DSM-IV/-5 pueden utilizarse varias listas de comprobación y entrevistas estructuradas en procedimientos de autoevaluación y evaluación externa. En la tabla 1 se muestra un resumen de los procedimientos en lengua alemana para el diagnóstico del TDAH. La Escala de Autoinforme del TDAH en Adultos (ASRS) fue desarrollada y autorizada por la OMS y se basa exclusivamente en un procedimiento de autoinforme. Tanto la Escala Homburger de TDAH para Adultos (HASE) como la Escala de Calificación del Déficit de Atención en Adultos de Conners contienen procedimientos de autoevaluación y de evaluación por otros. Como instrumento de medida para la evaluación retrospectiva de la sintomatología de la primera infancia (siempre según el DSM-IV, edad entre ocho y diez años), el HASE contiene el WURS-k (21 más 4 ítems), que también está disponible como versión larga con 61 ítems.
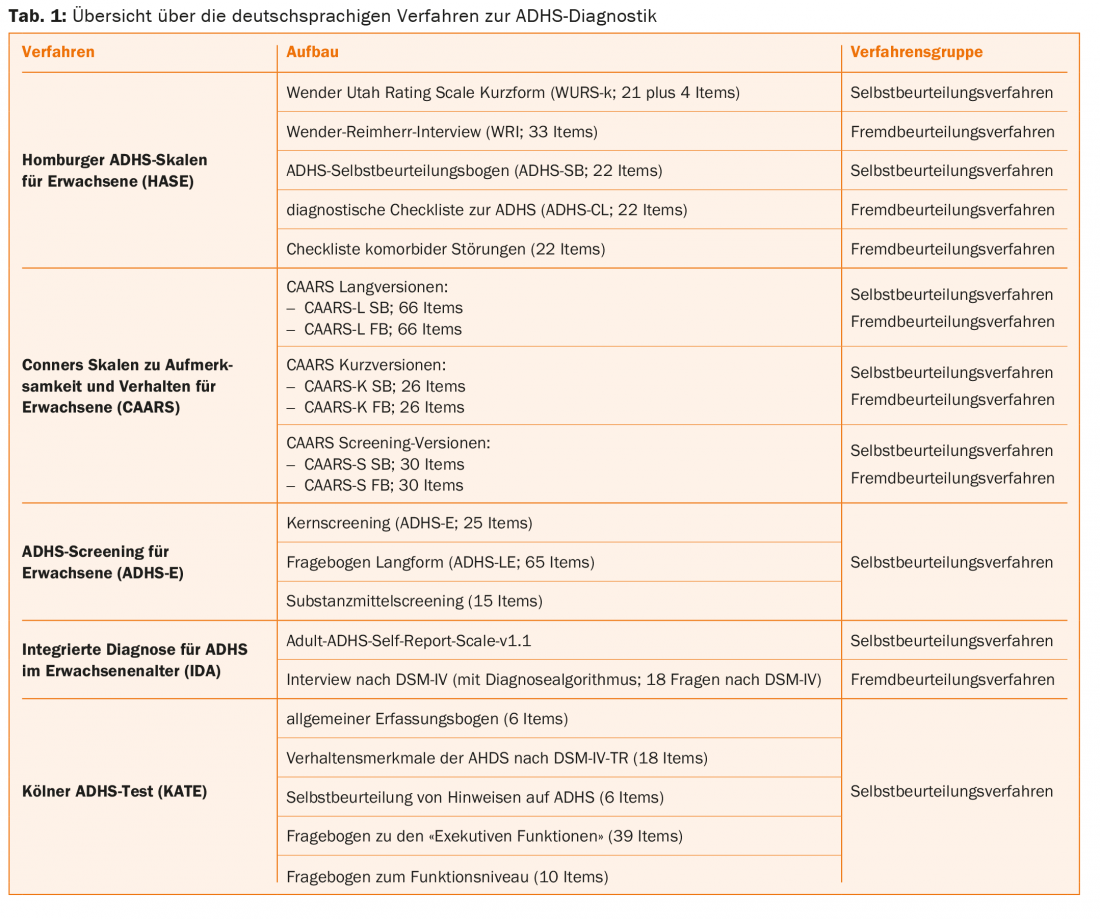
No debe dejar de mencionarse aquí una entrevista estructurada de libre acceso basada en el DSM-IV (18 criterios), traducida a 16 idiomas, que puede aplicarse tanto en la infancia como en la edad adulta. Se trata del DIVA 2.0 (entrevista diagnóstica para el TDAH en adultos), que, a diferencia de la mayoría de los demás instrumentos mencionados, puede descargarse gratuitamente de la página web www.divacenter.eu o a través de una aplicación [9].
También debe tenerse en cuenta que el tiempo necesario para el uso de cada uno de los métodos es aproximadamente comparable, pero no debe subestimarse en la práctica clínica diaria [10]. En particular, el uso de la información más objetiva posible de los historiales médicos de otras personas puede suponer un reto considerable.
La M.I.N.I (Mini-International Neuropsychiatric Interview), una breve entrevista estructurada para el DSM-IV y la CIE-10, ha demostrado su utilidad para registrar las comorbilidades [7,11]. El SCL-90-R (Symptom Checklist 90-Revised), que es un inventario de autoinforme de 90 ítems y del que también puede inferirse la presencia de TDAH, también es adecuado para evaluar otras psicopatologías [12].
Terapia
El diagnóstico de TDAH en la edad adulta no implica la necesidad de tratamiento. Aquí, el individuo que sufre la presión sigue siendo decisivo para la decisión a favor o en contra de la admisión a la terapia. Se recomienda iniciar el tratamiento sólo “cuando existan alteraciones marcadas en un área de la vida o alteraciones leves o síntomas mentales patológicos y perjudiciales en varias áreas de la vida y puedan atribuirse claramente al TDAH” [13].
La psicoeducación es también un componente clave de la terapia del TDAH [14]. En la práctica clínica, el cuestionamiento de la motivación para la terapia – intrínseca o extrínseca – puede dar indicaciones útiles sobre el cumplimiento esperado de los adultos jóvenes. En algunos casos, la presión del sufrimiento puede ser mayor en el entorno del paciente que en la persona afectada, ya que los padres o la pareja contribuyen a la compensación y, por tanto, a enmascarar los síntomas.
Hoy en día, una terapia para el TDAH que cumpla las directrices es multimodal, combina enfoques psicofarmacológicos y psicoterapéuticos y tiene en cuenta los trastornos comórbidos.
Según las directrices del National Institute for Health and Care Excellence (NICE) de 2008 y 2012, deben tenerse en cuenta los siguientes aspectos a la hora de seleccionar un preparado adecuado [15]:
- Preferencias del paciente
- Comorbilidades (trastornos de ansiedad, trastornos afectivos, etc.)
- trastornos, trastornos de dependencia)
- Riesgo de “desviación” o mal uso de la medicación
- Cumplimiento de la terapia
- Reducción del estigma (dosis única)
- perfil farmacocinético
- Tolerancia y efectos secundarios
- Ventajas de la dosificación (dosis única/liberación retardada).
Farmacoterapia
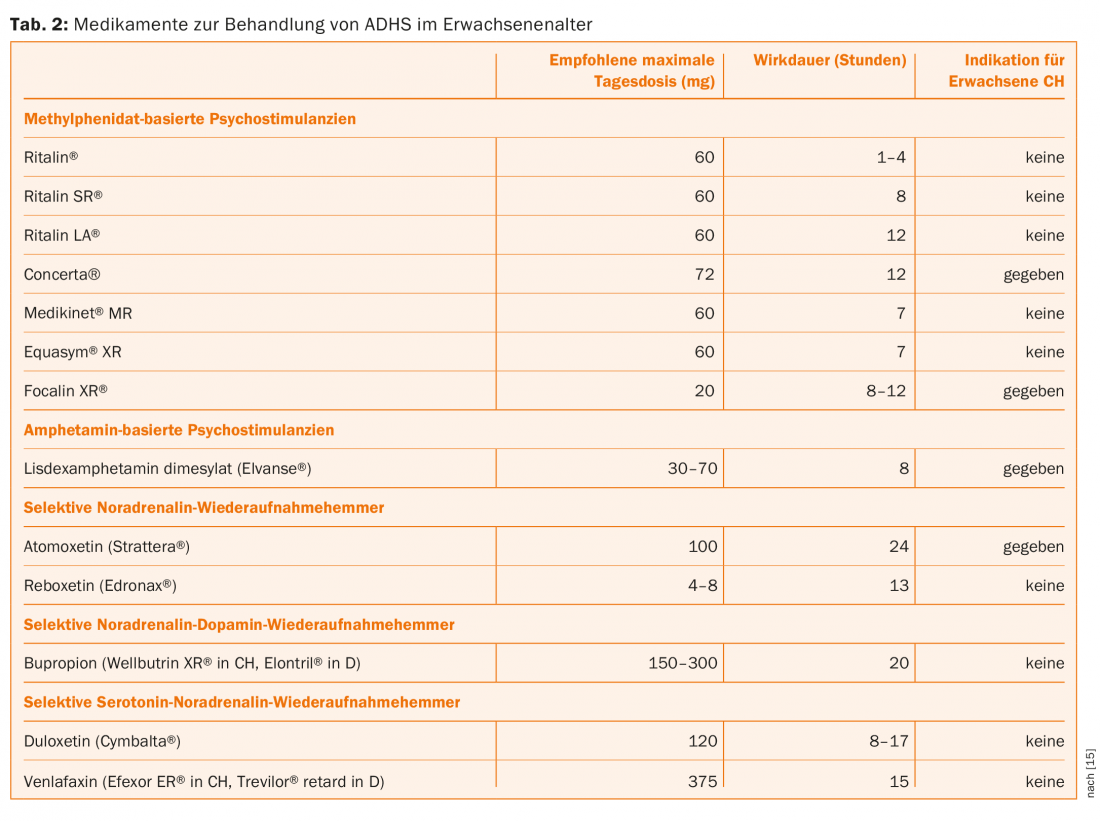
Por razones de espacio, sólo discutiremos brevemente las opciones farmacoterapéuticas y en su lugar remitiremos a la tabla 2. Los siguientes grupos de medicamentos están disponibles para el tratamiento del TDAH en adultos:
- Los psicoestimulantes son fármacos de primera elección.
- Ritalin®, Concerta®, Medikinet®, Equasym® y Focalin® se basan en el metilfenidato o el dexmetilfenidato.
- Elvanse® (lisdexanfetamina) es hasta el momento el único fármaco a base de anfetamina aprobado en Suiza (sin aprobación en Alemania y Austria) (03/2014).
- Los no psicoestimulantes, que incluyen preparados del grupo de los antidepresivos tricíclicos, los ISRS, los IRSN y los IRSND, no tienen indicación en el TDAH y sólo pueden utilizarse en el sentido de uso fuera de etiqueta o para tratar comorbilidades.
- La atomoxetina (Strattera®), como única sustancia no estimulante, está disponible en Suiza desde 1.10. En 2015, aprobación para el tratamiento del TDAH en adultos de hasta 50 años (sin aprobación en Alemania y Austria).
Literatura:
- Freedman R: Las pruebas de campo iniciales del DSM-5: nuevas floraciones y viejas espinas. Revista Americana de Psiquiatría 2013; 170(1): 1-5.
- Barkley RA, Murphy KR, Fischer M: TDAH en adultos: lo que dice la ciencia. The Guilford Press: Nueva York/Londres 2008.
- Asociación Americana de Psiquiatría: Manual diagnóstico y estadístico de los trastornos mentales. DSM-5. 2003.
- Kessler RC, et al: La prevalencia y los correlatos del TDAH en adultos en Estados Unidos: resultados de la Replicación de la Encuesta Nacional de Comorbilidad. The American Journal of Psychiatry 2006; 163(4): 716-723.
- Barkley RA: Trastorno por déficit de atención con hiperactividad en adultos. Jones & Bartlett Publishers: Boston/Toronto/Londres/Singapur 2010.
- Faraone SV, et al: Genética molecular del trastorno por déficit de atención con hiperactividad. Psiquiatría Biológica 2005; 57(11): 1313-1323.
- Stieglitz RD, Rösler M: Diagnóstico del TDAH en la edad adulta: una revisión. Revista de Psiquiatría, Psicología y Psicoterapia. 2015; 63: 7-13.
- Hyman SL, Shores A, North KN: La naturaleza y frecuencia de los déficits cognitivos en niños con neurofibromatosis tipo 1. Neurología 2005; 65(7): 1037-1044.
- Kooij JJS: TDAH en adultos. Evaluación diagnóstica y tratamiento. 3ª ed. Springer: Londres 2013.
- Schmidt S, Petermann F: El TDAH a lo largo de la vida: síntomas y nuevos enfoques diagnósticos. Revista de Psiquiatría, Psicología y Psicoterapia 2011; 59(3): 227-238.
- Sheehan DV, et al: La minientrevista neuropsiquiátrica internacional (MINI): desarrollo y validación de una entrevista psiquiátrica diagnóstica estructurada para el DSM-IV y la CIE-10. Journal of Clinical Psychiatry 1998; 59: 22-33.
- Eich D, et al: Una nueva escala de calificación para el TDAH en adultos basada en el Symptom Checklist 90 (SCL-90-R). Archivos Europeos de Psiquiatría y Neurociencia Clínica 2012; 262(6): 519-528.
- Ebert D, Krause J, Roth-Sackenheim C: TDAH en la edad adulta – Directrices basadas en un consenso de expertos con el apoyo de la DGPPN. Neurólogo 2003; 74(10): 939-945.
- Safren SA, et al: Terapia cognitivo-conductual para el TDAH en adultos con síntomas continuados tratados con medicación. Investigación y terapia conductual 2005; 43(7): 831-842.
- Eich-Höchli D, Seifritz E, Eich P: Farmacoterapia para el TDAH en adultos: una revisión. Revista de psiquiatría, psicología y psicoterapia 2015; 63: 15-24.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2016; 14(1): 24-27