La fibrilación auricular es la arritmia cardiaca sostenida más frecuente, se da en el 1-2% de la población y aumenta hasta el 15% con la edad. Sin embargo, especialmente en los pacientes ancianos y muy ancianos con fibrilación auricular, a menudo no se realiza una profilaxis eficaz del ictus con anticoagulantes orales debido a la preocupación por el aumento de las complicaciones hemorrágicas. ¿Qué riesgo pesa más?
Los profesionales que atienden a pacientes de edad avanzada se enfrentan siempre a grandes retos. Porque no sólo se presenta con frecuencia la fibrilación auricular, el riesgo de ictus a lo largo de la vida también aumenta [1,2]. Además, existe un riesgo 28 veces mayor de tromboembolismo venoso, asociado a un riesgo significativamente mayor de hemorragia grave bajo anticoagulación [3–6]. De hecho, los anticoagulantes son uno de los mayores factores de riesgo de acontecimientos adversos asociados a fármacos en pacientes ancianos [7]. Sin embargo, uno de cada cuatro ictus isquémicos en la vejez se debe a una cardioembolia causada por la fibrilación auricular [8]. Entonces, ¿qué hay que hacer?
Las preocupaciones clínicas impiden una profilaxis eficaz
Hay una serie de buenas razones por las que la profilaxis del ictus debe utilizarse con precaución en una clientela de edad avanzada. Además de la cognición, a menudo deteriorada, esto también incluye un mayor riesgo de caídas, dificultades en el establecimiento del INR, estado nutricional, comedicación y posibles comorbilidades. Esto se debe a que el riesgo de hemorragia aumenta, por ejemplo, en los pacientes mayores de 75 años, si están medicados conjuntamente con AAS, clopidogrel o AINE, o si tienen insuficiencia renal (resumen 1) [9]. Sin embargo, los estudios han demostrado que el beneficio de la anticoagulación oral es muy superior al riesgo de hemorragia, incluso en pacientes ancianos y muy ancianos [10].

La anticoagulación oral también es útil en pacientes mayores
Además de los antagonistas de la vitamina K (por ejemplo, fenprocumom, warfarina, acenocumarol), existen antagonistas directos del factor Xa (por ejemplo, rivaroxabán, apixabán, edoxabán) y antagonistas directos de la trombina (por ejemplo, dabigatrán) para la anticoagulación oral. Los DOAK, en particular, han cobrado importancia en los últimos años. Muestran una mayor eficacia (al reducir los ictus hemorrágicos y la mortalidad) y seguridad (al reducir las hemorragias intracraneales) en la fibrilación auricular no valvular en comparación con los antagonistas de la vitamina K [11]. También se observaron efectos consistentes en pacientes de edad avanzada [12].
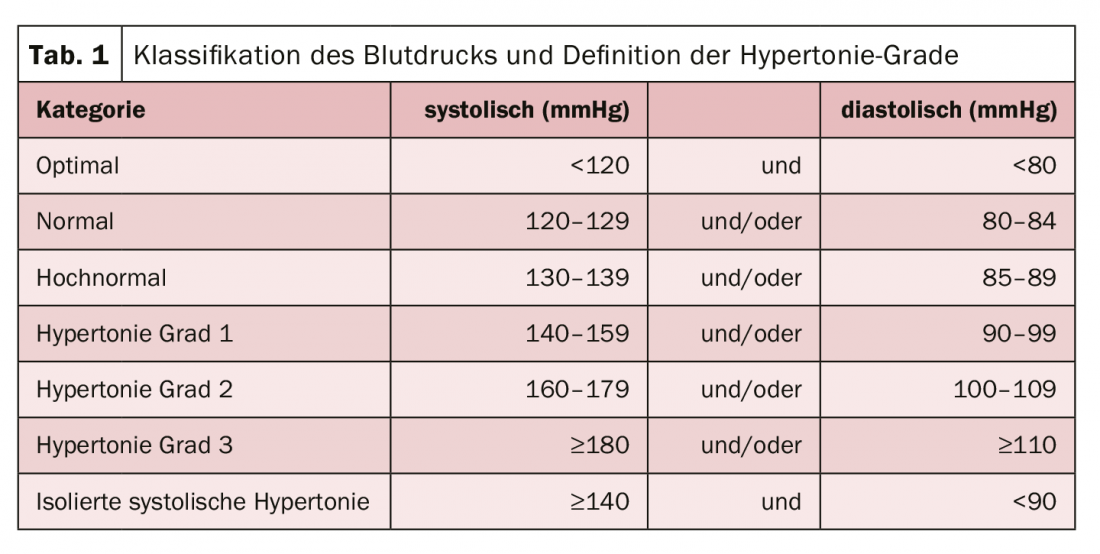
A pesar de todas las ventajas, en la práctica deben tenerse en cuenta algunos aspectos (tab. 1) . Entre ellos se incluyen los ajustes de dosis o la mayor tasa de hemorragias gastrointestinales. Por lo tanto, antes de iniciar la terapia con DOAC, debe comprobarse siempre la función renal en función del aclaramiento de creatinina. También debe controlarse regularmente durante el tratamiento. Debe considerarse la interrupción de la anticoagulación cuando la esperanza de vida sea muy corta, enfermedad tumoral avanzada, demencia grave, riesgo muy alto de hemorragia, mal estado funcional/dependencia de cuidados, mal cumplimiento o abuso de alcohol.
Literatura:
- Ng KH, et al: Cardiol Ther. 2013; 2(2): 135.
- Wolf PA, et al: Ictus 1991; 22(8): 983.
- Stein PD, et al: Arch Int Med 2004; 164(20): 2260.
- Pautas E, et al Drogas Againg. 2006; 23(1): 13-25.
- Pengo V, et al: Thromb Haemost. 2001; 85/3): 418.
- Hajjar ER, et al: Am J Geriatr Pharmacother. 2003; 1(2): 82.
- Nieuwlaat R, et al: Eur Heart J. 2006; 27(24): 3018.
- Gladstone DJ, et al: Ictus 2009; 40: 235-240.
- Kagansky N, et al: Arch Intern Med. 2004; 164(18): 2044.
- Patti, et al: J Am Heart Assoc. 2017,6: e005657.
- Ruff, et al: Lancet. 2014; 383: 955-962.
- Saldon AH, Tsakiris DA: Swiss Med Wkly 2016; 146: w14246.
- Granziera, et al: JAMDA 2015; 16: 358-364.
CARDIOVASC 2020; 18(3): 24