El novedoso anticuerpo erenumab contra el receptor CGRP podría marcar el comienzo de una nueva era en la terapia de la migraña. Los resultados iniciales de los ensayos de fase II son esperanzadores.
El péptido relacionado con el gen de la calcitonina (CGRP) desempeña un papel importante en el desarrollo de los trastornos de cefalea, probablemente porque actúa principalmente como un potente vasodilatador y neuromodulador. Aunque se ha demostrado en estudios que el CGRP está relacionado con el dolor de cabeza y la migraña, su origen exacto y su mecanismo de acción subyacente aún no se conocen del todo.
Desde 1988 se discute intensamente una posible conexión entre el CGRP, como componente del sistema trigeminovascular, y los trastornos de cefalea. Basándose en este supuesto, también se desarrollaron los primeros antagonistas del CGRP, que iban a encontrar su aplicación en la terapia del dolor agudo en particular. Sin embargo, el uso de estos pequeños péptidos provocó un aumento de los problemas hepáticos graves, lo que en última instancia significó el fin de los antagonistas del CGRP en una posible terapia de la migraña.
El receptor CGRP en el cerebro
El CGRP es en realidad una variante de empalme del gen de la calcitonina, que produce un pequeño neuropéptido que también está implicado en procesos de nocicepción, entre otras cosas. El CGRP se produce y libera principalmente como resultado de estímulos dolorosos (Fig. 1). Provoca una vasodilatación muy eficaz de los vasos, por lo que es en parte responsable del eritema doloroso que se produce con frecuencia. Sin embargo, la tarea original de la vasodilatación mediada por CGRP es bastante diferente: Se trata sobre todo de iniciar una reparación de los posibles daños que desencadenaron causalmente el estímulo doloroso.
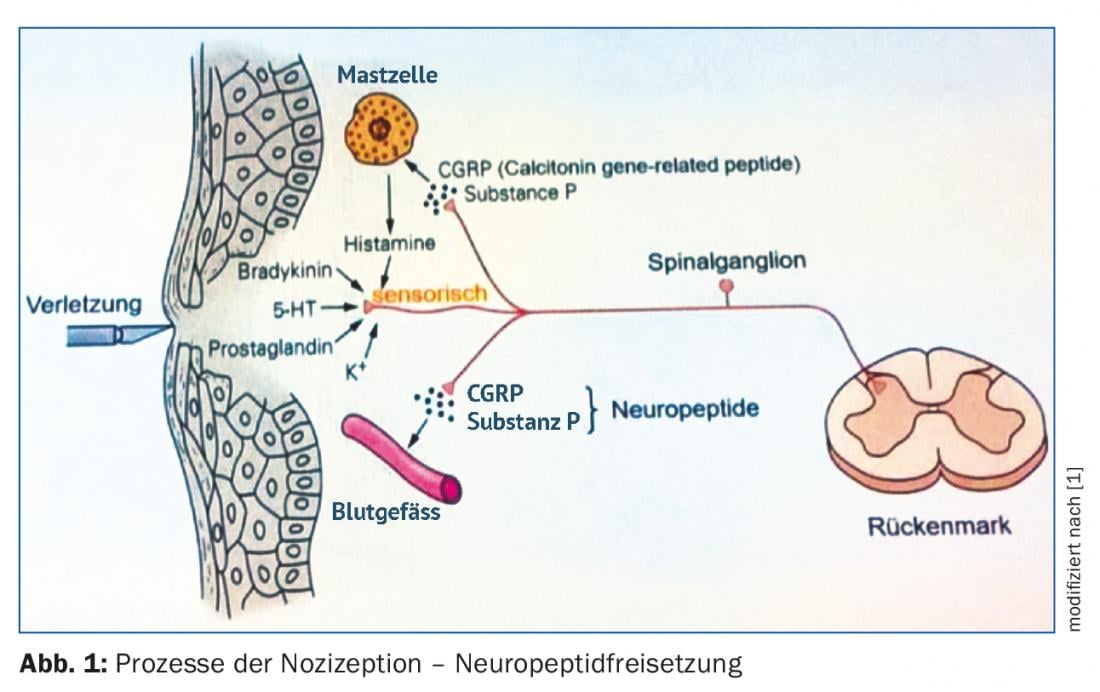
Otros estudios también demostraron que el CGRP estaba elevado en el plasma de la vena yugular de los pacientes con migraña, por ejemplo. Es muy probable que el péptido también desempeñara un papel en los respectivos síntomas de dolor. Sin embargo, la fuente del péptido dentro del cerebro seguía sin estar clara.
El péptido CGRP se ha detectado inmunohistoquímicamente en estructuras cerebrales como la duramadre, el ganglio del trigémino y la médula oblonga. También se ha demostrado que su compañero, el receptor CGRP, se encuentra en estas secciones cerebrales. Sin embargo, el receptor sólo se forma en aquellas células nerviosas que no producen y liberan por sí mismas el ligando, el CGRP. Además, el receptor CGRP se encuentra en los vasos arteriales de la duramadre y en las células mononucleares del sistema inmunitario.
Después de que el ligando se una a su receptor, éste se activa, lo que a su vez provoca un aumento intracelular de la concentración de AMPc, un importante efector de la transducción de señales en las células. Este proceso pudo evitarse experimentalmente con éxito tanto bloqueando el ligando CGRP como inhibiendo el receptor CGRP.
Conclusión: El CGRP y su receptor se encuentran en zonas cerebrales que se cree que son en parte responsables del desarrollo de los trastornos del dolor de cabeza y la migraña. Además, ambos pueden inhibirse de forma específica y, de este modo, detener las reacciones posteriores. Ambos factores juntos convirtieron al CGRP en un candidato interesante para el desarrollo de posibles terapias con anticuerpos en la profilaxis de la migraña.
Datos actuales de estudios de fase II
Los resultados de los estudios iniciales sobre el anticuerpo erenumab contra el receptor CGRP son, en efecto, bastante prometedores, por ejemplo los datos de un estudio de fase II con 483 pacientes con migraña episódica que se dividieron en cuatro brazos de tratamiento y recibieron placebo o el anticuerpo (dosis: 7 mg, 21 mg y 70 mg respectivamente). El anticuerpo contra el receptor CGRP se administró por vía subcutánea cada cuatro semanas durante un periodo de tres meses [2].
Sólo en la dosis de 70 mg el erenumab tuvo un efecto significativo en comparación con el placebo – en las semanas 9-12, el número de días de migraña se redujo en 3,4 días frente a 2,3 días en el grupo verum en comparación con el inicio (p=0,021) [2]. La tasa de respuesta del 50% también fue mayor en el grupo de verum (46%) que con placebo (30%) [1]. En ambos grupos se produjeron reacciones adversas en aproximadamente la mitad de los pacientes de este estudio, principalmente en forma de nasofaringitis, fatiga y dolor de cabeza [2].
Al igual que para la migraña episódica, el erenumab también podría ser útil para los pacientes con migraña crónica. En un ensayo de fase II (AMG 344) con 667 participantes, éstos recibieron 70 mg o 140 mg del anticuerpo o un preparado placebo correspondiente por vía subcutánea cada cuatro semanas durante tres meses [2]. El criterio de valoración primario del estudio fue el cambio en el número de días de migraña al mes en las semanas de tratamiento 8-12 en comparación con el inicio. Ambos grupos de anticuerpos (70 mg, 140 mg) consiguieron una reducción de los días de cefalea de 6,6 días al mes frente a 4,2 días con placebo, en comparación con el grupo placebo (Fig. 2) [3].

Además, el resultado en pacientes con un uso excesivo de medicación para la migraña es especialmente interesante: en el estudio (AMG 344), estos pacientes aparentemente se beneficiaron de la terapia profiláctica con anticuerpos, y ello incluso sin una desintoxicación previa [3].
Seguridad cardiovascular de la terapia con anticuerpos
Dado que los receptores de CGRP se encuentran en muchísimos tejidos y órganos del cuerpo, además de en el sistema nervioso, por ejemplo, también en el corazón, muy pronto surgió la preocupación de que la inhibición de la señalización de CGRP en el corazón pudiera bloquear la cardioprotección en la isquemia aguda (infarto de miocardio) en pacientes con cardiopatía coronaria [4]. Sin embargo, esto no se ha demostrado hasta ahora en estudios con animales; por el contrario, no se encontró previamente ningún efecto sobre la frecuencia cardiaca o la presión arterial, por ejemplo en ratas sanas [5]. Así pues, actualmente puede asumirse que la terapia con anticuerpos subcutáneos para la migraña sólo conlleva un riesgo cardiovascular agudo bajo; sin embargo, en el futuro deberán investigarse más a fondo los efectos a largo plazo del bloqueo del CGRP y los mecanismos protectores posiblemente mediados por el CGRP.
Anticuerpos contra terapias establecidas contra la migraña
Un problema importante en la profilaxis de las cefaleas – razón por la que se necesitan urgentemente nuevas formas de terapia – es el escaso cumplimiento terapéutico de los pacientes. Mientras que hasta el 66% de los pacientes siguen el plan terapéutico cuando toman la medicación profiláctica una vez al día, esta cifra es significativamente inferior, de sólo el 30%, cuando la toman varias veces al día. Además, casi uno de cada cinco pacientes finaliza la profilaxis prematuramente debido a los efectos secundarios relacionados con la sustancia. Todo ello conduce en última instancia a que hoy en día uno de cada cuatro o uno de cada dos pacientes de migraña (25-50%) interrumpa la profilaxis antes de alcanzar la duración o la dosis previstas. Menos del 25% de los pacientes toman profilaxis oral de la migraña durante más de un año. En la segunda y tercera profilaxis, la adherencia después de seis meses es incluso sólo de alrededor del 16% [6–9].
Por otro lado, el nuevo enfoque terapéutico que utiliza anticuerpos monoclonales contra el receptor CGRP, como el erenumab, podría ofrecer las siguientes ventajas sobre la terapia convencional de la migraña:
- Mayor especificidad
- aplicación s.c.-/i.v., de modo que ya no sean necesarias las pastillas, lo que podría aumentar el cumplimiento terapéutico
- Menos efectos secundarios
- Inicio de acción inmediato
- No es necesario ajustar la dosis.
Conclusión para la práctica
Muchos pacientes con cefaleas y migrañas no están suficientemente bien atendidos con la medicación disponible en la actualidad. Los efectos secundarios y la falta de adherencia a la terapia resultante en la mayoría de los casos lo favorecen. Por lo tanto, cada vez es más fuerte la demanda de nuevos enfoques terapéuticos que tengan menos efectos secundarios y sean más específicamente eficaces.
Dado que el CGRP desempeña un papel muy importante en la fisiopatología de la cefalea primaria, los anticuerpos contra el receptor del CGRP podrían desempeñar un papel clave en el tratamiento de la migraña episódica y crónica en el futuro. Los datos clínicos iniciales de los ensayos de fase II respaldan la eficacia de la terapia con anticuerpos para reducir significativamente el número de días de migraña al mes. Esto significa que los anticuerpos contra los receptores de CGRP podrían convertirse realmente en una opción terapéutica prometedora para los pacientes de migraña en un futuro próximo.
Fuente: IS07 “Anticuerpos monoclonales contra el CGRP – para la profilaxis específica de la migraña” (Organizador: Novartis), Congreso Alemán del Dolor 2017, 13 de octubre de 2017,
Mannheim (D)
Literatura:
- Kandel ER, et al.: Principios de la ciencia neuronal; 2000; 4ª edición , Nueva York: Mcgraw-Hill Professional.
- Sun H, et al: Lancet Neurol 2016; 15(4): 382-390.
- Tepper S, et al: Lancet Neurol 2017; 16(6): 425-434.
- MaassenVanDenBrink A, et al: Trends Pharmacol Sci 2016; 37(9): 779-788.
- Zeller J, et al: Br J Pharmacol 2008; 155(7): 1093-1103.
- Evans & Linde: Cefalea 2009; 49: 1054-1058.
- Gracia-Naya, et al: Rev Neurol 2011; 53: 201-208.
- Hepp, et al: Cefalagia 2015; 35: 478-488.
- Mulleners, et al: Cefalalgia 1998; 18: 52-56.
PRÁCTICA GP 2017; 12(11): 36-38