El triunfo del Botox® en la dermatología estética probablemente no se habría producido sin la indicación de la hiperhidrosis focal. 2 U Botox®/Xeomin® resp. Aplicación de 6 U de Dysport®. Se recomiendan las marcas de inyección circulares con un diámetro de 1 cm.
En este número, me complace presentar la cuarta y última parte del curso de formación continuada sobre botulismo como parte de la serie de formación continuada sobre Dermatología Estética. En la primera parte (DP 01/2015 ) tratamos los aspectos básicos, la segunda (DP 02/2016) se dedicó a las indicaciones estéticas en el tercio superior de la cara, la tercera (DP 04/2017) al tercio inferior de la cara. En esta cuarta parte de la serie, tratamos el uso del botulinum para la hiperhidrosis focal. Ahora tiene en sus manos la última parte de la serie de formación botulínica. Busque en su archivo de artículos los anteriores sobre este tema para tener una visión global de las posibles aplicaciones del botulismo en dermatología. Si falta algún artículo en su archivo, consulte el portal de formación continua para médicos www.medizinonline.ch, donde todos los artículos están disponibles en línea y en cualquier momento (también en formato PDF).
La serie de perfeccionamiento Dermatología Estética continuará de la misma forma (fundamentos, aplicaciones prácticas sencillas, aplicaciones expertas) en el futuro. La próxima serie estará dedicada al tema de los “rellenos”. También está prevista una serie “láser”. La ciencia surge de la creación de conocimiento: ¡Vamos!
Érase una vez, hace mucho, mucho tiempo…
En 1817, el Dr. Justinus Christian Kerner (1786-1862) publicó una descripción precisa de los síntomas de los pacientes que sufrían botulismo en el “Thübinger Blättern für Naturwissenschaften und Arzneykunde” y ya entonces concluyó “que el ácido graso podía utilizarse para diversas dolencias como sudoración excesiva, posible aumento de la secreción de mucosidad, ulceraciones purulentas, hemorragias crónicas […], ¡similar al arsénico o al cloro!”. A finales de los años 60, el oftalmólogo Dr. Alan Scott buscaba una alternativa conservadora a las operaciones de estrabismo habituales en la época. En 1973, el primer primate fue tratado con éxito con la toxina para el estrabismo. Posteriormente, se utilizó cada vez más en otras indicaciones además del estrabismo: “¡Ubi musculus, ibi botulinum!”. En 1994, el neurólogo Bushara reconoció que los pacientes tratados con BTX para el blefaroespasmo sudaban menos en el lado tratado de la cara, y en 1996 publicó una posible ampliación de la indicación del tratamiento con BTX: la hiperhidrosis. En 1997, el autor fundó la primera consulta de hiperhidrosis de Suiza en la Clínica Dermatológica del Hospital Universitario de Zúrich. Se puede afirmar que el triunfo del fármaco Botox® en la dermatología estética no se habría producido sin la indicación de la hiperhidrosis focal. Los colegas cirujanos plásticos de la época se mostraron muy escépticos ante el fármaco que podría sustituir sus operaciones de lifting. Sin embargo, debido a la indicación de hiperhidrosis, el fármaco encontró rápidamente un uso generalizado y el siguiente paso de utilizar Botox® también en la cara para debilitar los músculos mímicos fue breve.
La prueba de soldadura del menor
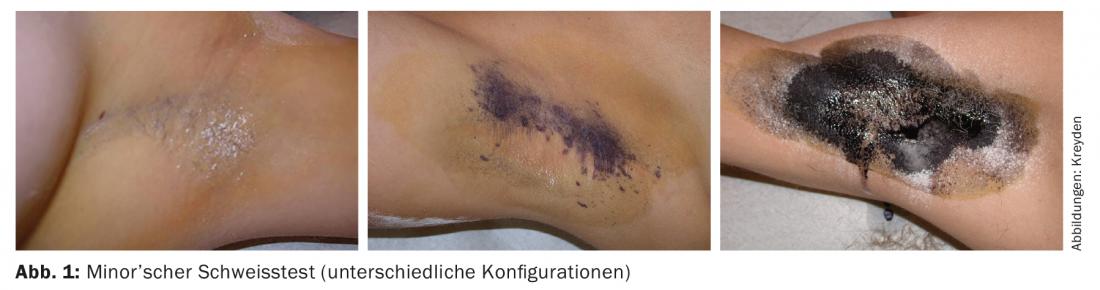
La prueba de soldadura de Minor es un método de medición semicuantitativo para objetivar la cantidad de soldadura. El principio de la prueba se remonta a la oxidación de la fécula de patata y fue descrito por primera vez por Victor Minor en 1928. La axila se tiñe con solución de Lugol (solución de yodo-potasio-yodo). Después, la zona marcada se espolvorea finamente con fécula de patata. Dependiendo de la gravedad de la hiperhidrosis, la zona cambia a un tono diferente de morado. El farmacéutico local puede preparar fácilmente solución de Lugol y fécula de patata. Como alternativa, puede utilizarse Betadine® y Maizena (almidón de maíz), aunque debe tenerse en cuenta que la reacción con esta combinación es mucho menos pronunciada, por lo que a veces puede dar lugar a resultados falsos negativos. Esta prueba semicuantitativa permite al médico que le atiende delimitar con precisión la zona a tratar. A menudo se argumenta que la zona vellosa de la axila corresponde al campo de inyección. Por desgracia, esta “regla” sólo es cierta en unos dos tercios de los casos. Quienes realicen regularmente la prueba del sudor de Minor observarán que muestra una fuerte variabilidad interindividual (Fig. 1). Además, la prueba también permite extraer conclusiones pronósticas. Dependiendo de la intensidad, la duración del efecto del botulínico inyectado puede estimarse pronósticamente. Cabe suponer que con una tinción fuerte y goteante (grado IV), el efecto del tratamiento botulínico dura menos que con una tinción débil y apenas visible (grado I). Sin embargo, debe tenerse en cuenta que la intensidad de la hiperhidrosis individual es fisiológicamente variable. Así pues, una prueba de sudoración menor menos pronunciada no excluye en absoluto una verdadera hiperhidrosis axilar. Además, la prueba del sudor de Minor proporciona información esencial en el curso del tratamiento del paciente. De este modo, cualquier hiperhidrosis residual tras la terapia puede determinarse fácilmente y tratarse de nuevo a plena satisfacción del paciente. La prueba es barata, fácil de realizar y delegable. También contribuye a la transferencia de competencia de su actividad médica (“¡Mi médico comprobó la cantidad de sudor!”). La prueba del sudor de Minor es, por tanto, indispensable en el tratamiento de la hiperhidrosis axilar. ¡Hágalo!
Disolución del fármaco
Mientras que para el tratamiento estético de la cara se ha establecido una dilución del fármaco con 2,5 ml de NaCl, para el tratamiento de la hiperhidrosis se recomienda una dilución de 5 ml de NaCl. Esta recomendación se aplica a la disolución de las ampollas de 100 unidades de Botox® (Allergan) resp. Xeomin® (Merz Aesthetics), mientras que se necesitan 8 ml de NaCl para disolver 500 unidades de ampollas de Dysport® (Ipsen). Las unidades de Botox® y Xeomin® son bioequivalentes. Sin embargo, una unidad de Botox®/Xeomin® equivale a 2,5-3 unidades de Dysport®. Por esta razón, es esencial ajustar la dilución en consecuencia en caso de tratamiento con dysport (tab. 1) . Con esta conversión, es posible conseguir la misma bioequivalencia por punto de inyección (0,1 ml), independientemente del preparado que se elija para el tratamiento (relación 1:3 = Botox®/Xeomin®:Dysport®). Para los usuarios menos experimentados, es aconsejable ceñirse a un único preparado botulínico para evitar conversiones arriesgadas.
Ha dado buenos resultados utilizar agujas hipodérmicas acoplables con un tamaño de 30-32 gauches. Esta elección tiene la ventaja de que, tras la reconstitución del botulínico, la aguja de extracción (rosa 18 Gauches) puede dejarse en la ampolla y las respectivas jeringas de insulina de 1 ml pueden simplemente aspirarse. Algunos usuarios prefieren las jeringuillas de insulina con aguja soldada. Este método tiene la ventaja de que, al no llevar aguja, no se pierde sustancia al aspirar e inyectar. La desventaja de este método, sin embargo, es que hay que retirar el tapón de plástico gris de la ampolla con relativo esfuerzo, la extracción de la solución se ve dificultada por la fina aguja 32G y la aguja se desafila más rápidamente al tocar la pared de la ampolla. Además, hay que expresar preocupaciones higiénicas cuando la aguja de extracción es también una aguja hipodérmica. Otra ventaja de la técnica de la aguja adherida es que el exceso de solución puede devolverse fácilmente a la ampolla y el almacenamiento del fármaco es más fácil. Este procedimiento también es inocuo desde el punto de vista higiénico, ya que no hay aspiración durante la propia inyección.

Técnica de inyección para el tratamiento de la hiperhidrosis axilar
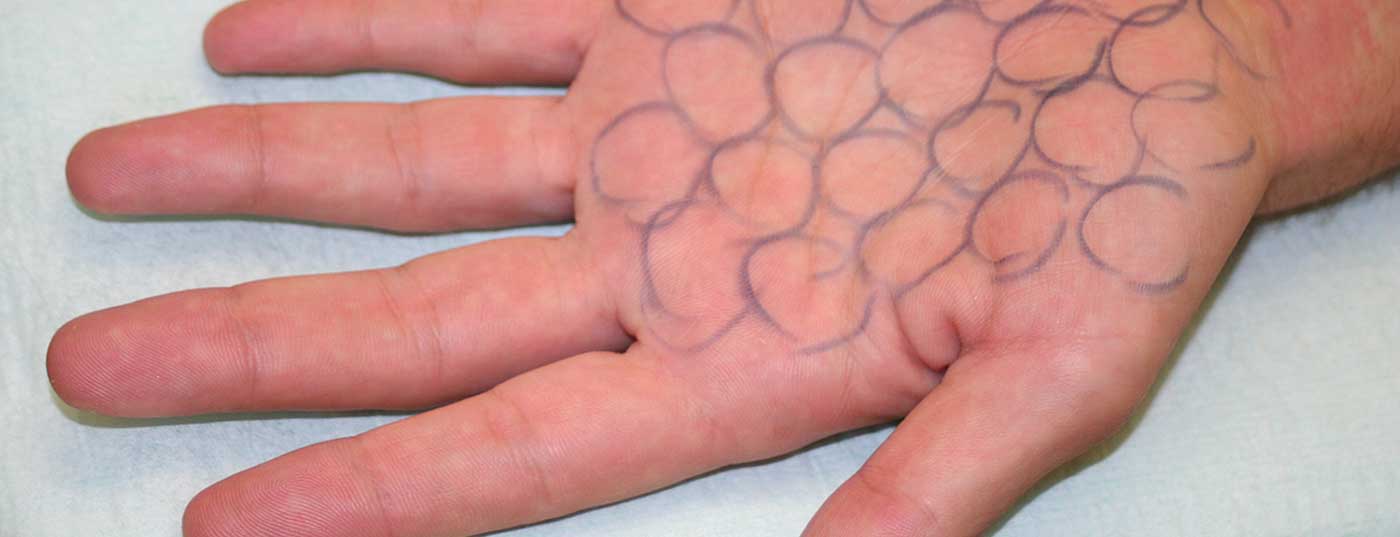
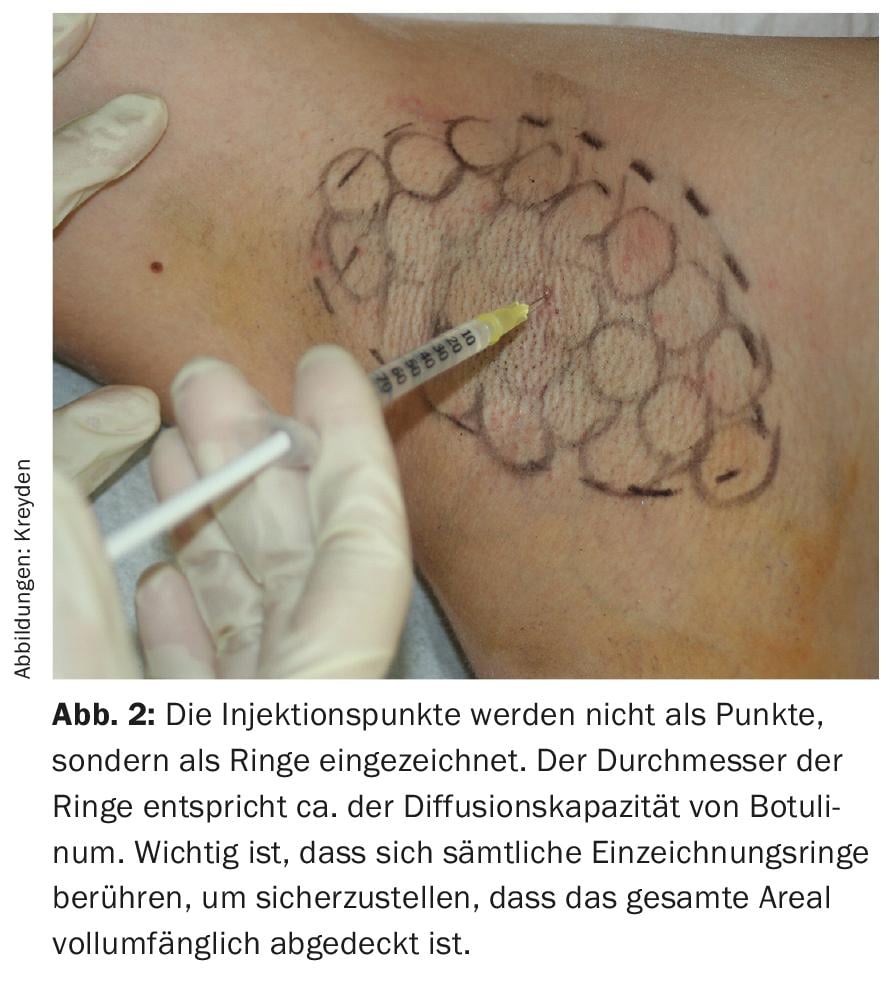
Tras marcar la zona de hiperhidrosis mediante la prueba del sudor de Minor, se marca con un bolígrafo la zona que se va a inyectar. Los lápices kohl blandos han demostrado su eficacia para este fin, ya que resisten la desinfección y pueden retirarse completamente y sin problemas tras el tratamiento. Los alfileres quirúrgicos convencionales tienen el inconveniente de que las marcas a veces permanecen visibles durante días después del tratamiento, lo que no es muy apreciado por las pacientes, sobre todo en los meses de verano (vestido de tirantes). Se sabe que el fármaco se extiende aproximadamente 1-1,5 cm tridimensionalmente en la dilución dada anteriormente. Para conseguir una inyección lo más completa y sin huecos posible, se utilizan marcas de inyección circulares con un diámetro de aproximadamente 1 cm, prestando estricta atención a que los círculos de marcado se toquen en cada caso (Fig. 2). Si, como recomiendan otros autores, sólo se trazan los puntos de inyección, puede ocurrir que la capacidad de difusión del botulínico deje sin tratar zonas de hiperhidrosis residual en forma de rayas, la segunda causa más frecuente de un resultado inadecuado después de la falta de la prueba del sudor de Minor. Independientemente del preparado con el que se esté tratando, se inyectan 0,1 ml de solución por punto de inyección, siempre que la reconstitución se haya realizado siguiendo el esquema anterior. Esto corresponde a dos unidades de Botox®/Xeomin® resp. 6,25 Unidades Dysport®. Kreyden et al. ya pudieron demostrar en 2001 que dos unidades de Botox®/Xeomin® o 6 unidades de Dysport® para el tratamiento de la hiperhidrosis axilar consiguen un efecto máximo. La inyección propiamente dicha se coloca por vía subdérmica. Se recomienda un ángulo de inyección de unos 45° con una profundidad de penetración de la aguja de 1-2 mm.
Anestesia eficaz para el tratamiento de la hiperhidrosis palmoplantar
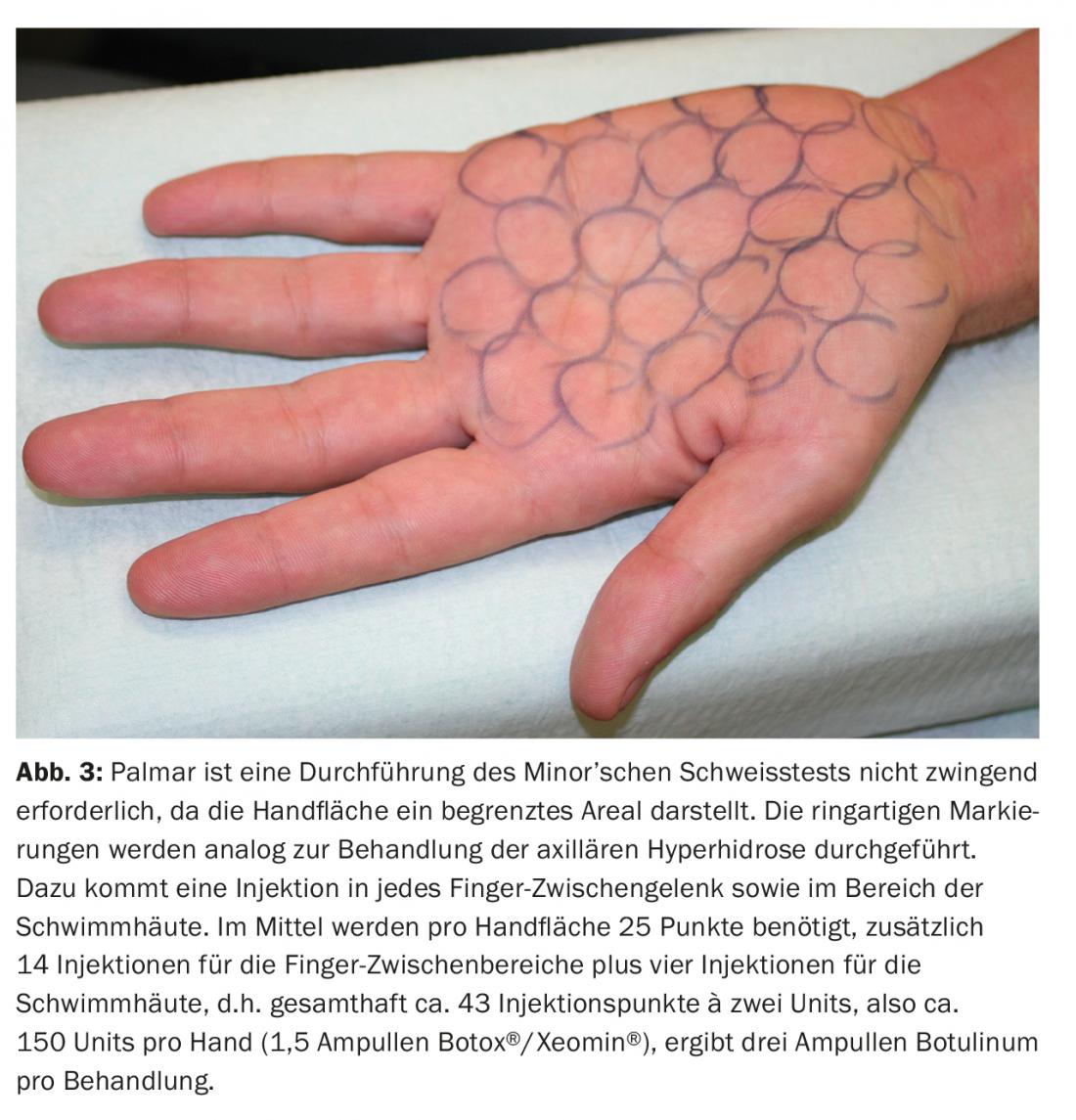
El tratamiento de la hiperhidrosis palmar o plantar se lleva a cabo con la misma técnica que para la hiperhidrosis axilar. Por punto de inyección, 2 U Botox®/Xeomin® resp. Aplicación de 6 U de Dysport®. Los puntos de inyección también se marcan utilizando la técnica del anillo (Fig. 3). Sin embargo, debido a las dolorosas inyecciones palmoplantares, debe prestarse especial atención a la técnica anestésica.
En realidad, no se necesita anestesia local para el tratamiento axilar, ya que las inyecciones se toleran muy bien. Aproximadamente un tercio de las inyecciones apenas se sienten, un tercio se perciben como finos pinchazos y sólo el último tercio quema como una picadura de abeja. Por ello, algunos autores recomiendan un pretratamiento oclusivo con EMLA®. Esto puede llevarse a cabo sin más, si así lo desea el paciente.
Sin embargo, el tratamiento de la hiperhidrosis palmar o plantar es muy doloroso. Y en comparación con la hiperhidrosis axilar, requiere unas tres veces más pinchazos. Por lo tanto, el tiempo de terapia (tiempo de sufrimiento para el paciente) también es correspondientemente más largo. La anestesia adecuada para las dolorosas inyecciones sigue siendo un problema que se discute una y otra vez. En la literatura se ha popularizado sobre todo el modelo manual o de mano. El bloqueo del pie se ha convertido en la norma. En algunos países, la anestesia por intubación sigue recomendándose como forma de anestesia de primera elección. Sin embargo, esta recomendación debe cuestionarse por varias razones.
El bloqueo manual se asocia a numerosos efectos indeseables:
- El bloqueo nervioso necesita entrenamiento y a menudo es incompleto
- El tiempo de efecto de la aguja puede llevar mucho tiempo y no pocas veces plantea un problema logístico no sólo para el médico que le atiende sino también para el paciente
- El síncope vasovagal debido a la inducción anestésica es frecuente
- Debido a la coinfluencia motora, el bloqueo nervioso representa una molestia considerable para el paciente durante las horas posteriores a su aplicación (por ejemplo, imposibilidad de conducir un coche tras el tratamiento).
- No debe subestimarse el riesgo de lesión nerviosa, anestesia o hipoestesia prolongadas o efectos sistémicos (anafilaxia, complicaciones cardiacas).
- Debido a la duración limitada de la acción del BTX, el bloqueo nervioso debe repetirse a intervalos regulares.
Por ello, el autor probó varios métodos alternativos de anestesia local.
EMLA® bajo oclusión con guante: La aplicación oclusiva con guante de EMLA® durante una hora antes muestra una anestesia suficiente para la propia punción. Esta forma de anestesia es insuficiente para el dolor ardiente de la inyección. Además, la oclusión del guante hace que las manos o los pies se hinchen considerablemente (maceración), lo que puede dar lugar a una profundidad de inyección imprecisa del botulínico a aplicar y, por tanto, a resultados diferentes. Por este motivo, esta forma de anestesia sólo puede recomendarse de forma limitada.
Tratamiento en frío mediante pulverización de etileno: Esta forma de anestesia se ha establecido para el tratamiento de los nódulos hemorroidales trombosados en cirugía anal. El aerosol de etileno disponible en el mercado se utiliza para congelar superficialmente la zona a tratar antes de la incisión. En el tratamiento de la hiperhidrosis palmoplantar, se ha demostrado que el etileno líquido tiende a congelar toda la mano del paciente. Por lo tanto, esta forma de anestesia no se recomienda debido a su imprecisión.
Anestesia fría precisa mediante crioterapia (según Kreyden): Conocido de la dermatología clásica, un tratamiento de frío muy preciso tiene éxito mediante la crioterapia (por ejemplo, lesiones cutáneas actínicas, verrugas vulgares). Tras intentos menos exitosos de tratamiento con etileno, este tratamiento anestésico parecía realmente obvio. Inmediatamente antes de la inyección, se anestesia el punto de inyección marcado de forma muy precisa con anestesia fría superficial (Fig. 4). Con esta forma de alivio del dolor, se pueden tratar eficazmente ambas sensaciones dolorosas (pinchazo y ardor de la inyección). En un estudio observacional, los pacientes tratados informaron de una puntuación de dolor de 3-4 (dolor leve) en una escala de dolor de 1-10 (dolor máximo 10 puntos). Sin embargo, resultó que esta forma de anestesia también tiene desventajas. Por un lado, el tratamiento en sí no es indoloro (sensación de dolor de 3-4) y, por otro, puede producirse la típica ampolla post-intervención con eritema punteado prolongado. Los pacientes se quejaban de tener que explicar sus palmas punteadas de esta manera. Para evitar este efecto secundario indeseable, la elección de la boquilla de crioterapia es crucial. Ésta debe tener el diámetro más pequeño posible para conseguir un tratamiento lo más superficial posible ( boquilla CryoPro® D). Además, está disponible en los distribuidores especializados una boquilla de 10 orificios, que se ha desarrollado principalmente para mejorar las aplicaciones láser mediante la pulverización de una niebla fría para reducir las sensaciones de calor. Esta boquilla especial de 10 orificios consigue fijar una escarcha superficial en la zona del punto de punción en lugar de congelar la piel en puntos, evitando así eficazmente la formación de ampollas. Para minimizar la sensación de dolor de la crioterapia propiamente dicha, se recomienda precederla directamente de una terapia de iontoforesis con una solución de lidocaína al 2%. Con la aplicación iontoforética transdérmica de lidocaína al 2% se pudo lograr una anestesia satisfactoria en niños antes de la inserción de un catéter intravenoso. Si se combinan ambas formas de anestesia y se utiliza una crioterapia muy superficial (boquilla de 10 orificios), se puede llevar a cabo un tratamiento prácticamente indoloro y con pocos efectos secundarios.
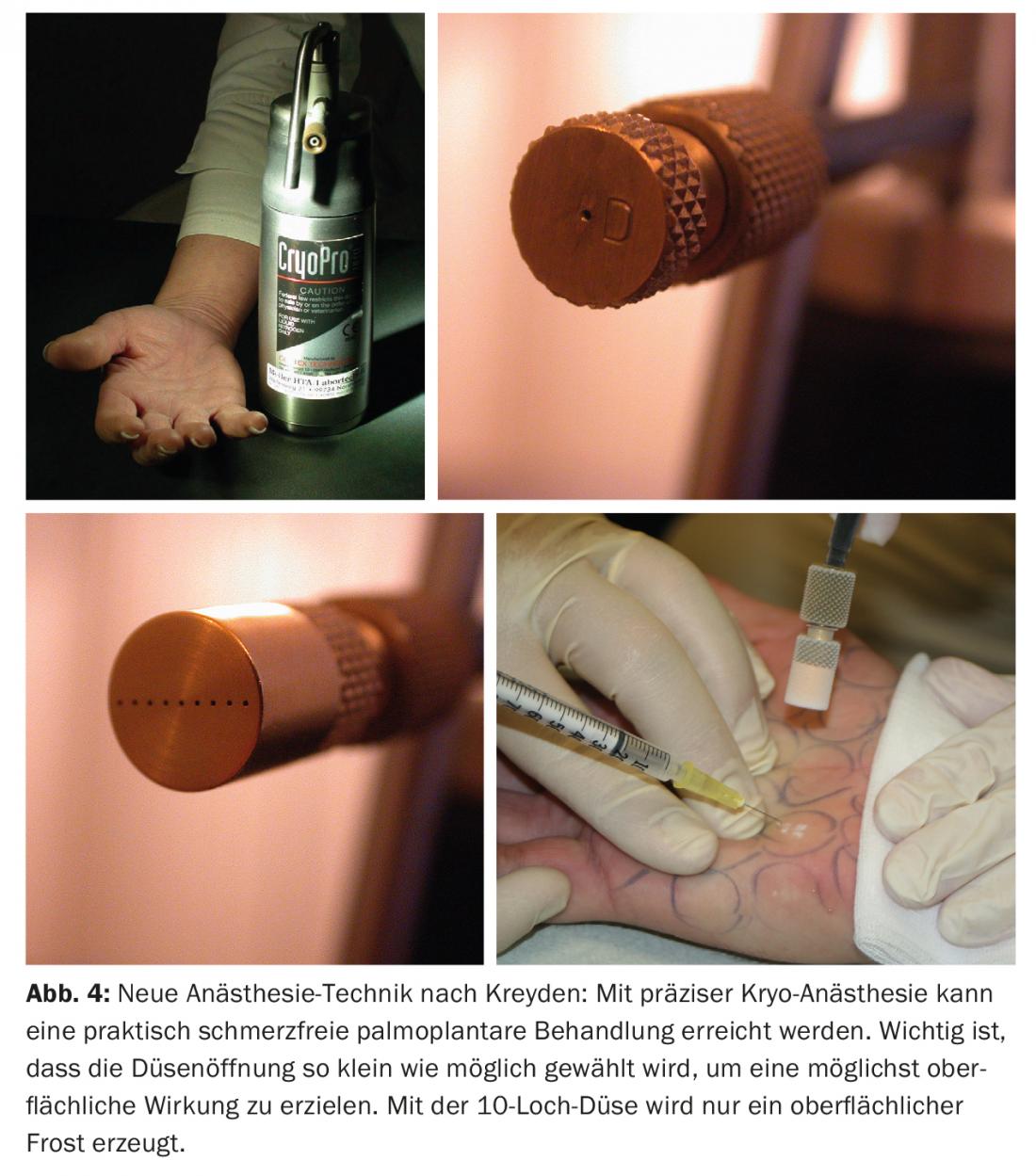
El único inconveniente de esta técnica anestésica es la necesidad de asistencia. Sin embargo, en manos expertas, los tratamientos palmares son posibles en unos pocos minutos, por lo que no son necesarios otros pasos de tratamiento que requieren mucho tiempo y tienen efectos secundarios. Es esta técnica la que permite ampliar sin dudarlo el tratamiento botulínico más allá de la indicación axilar al tratamiento palmar e incluso plantar, que de otro modo sería algo más difícil.
Indicación más rara de hiperhidrosis focal
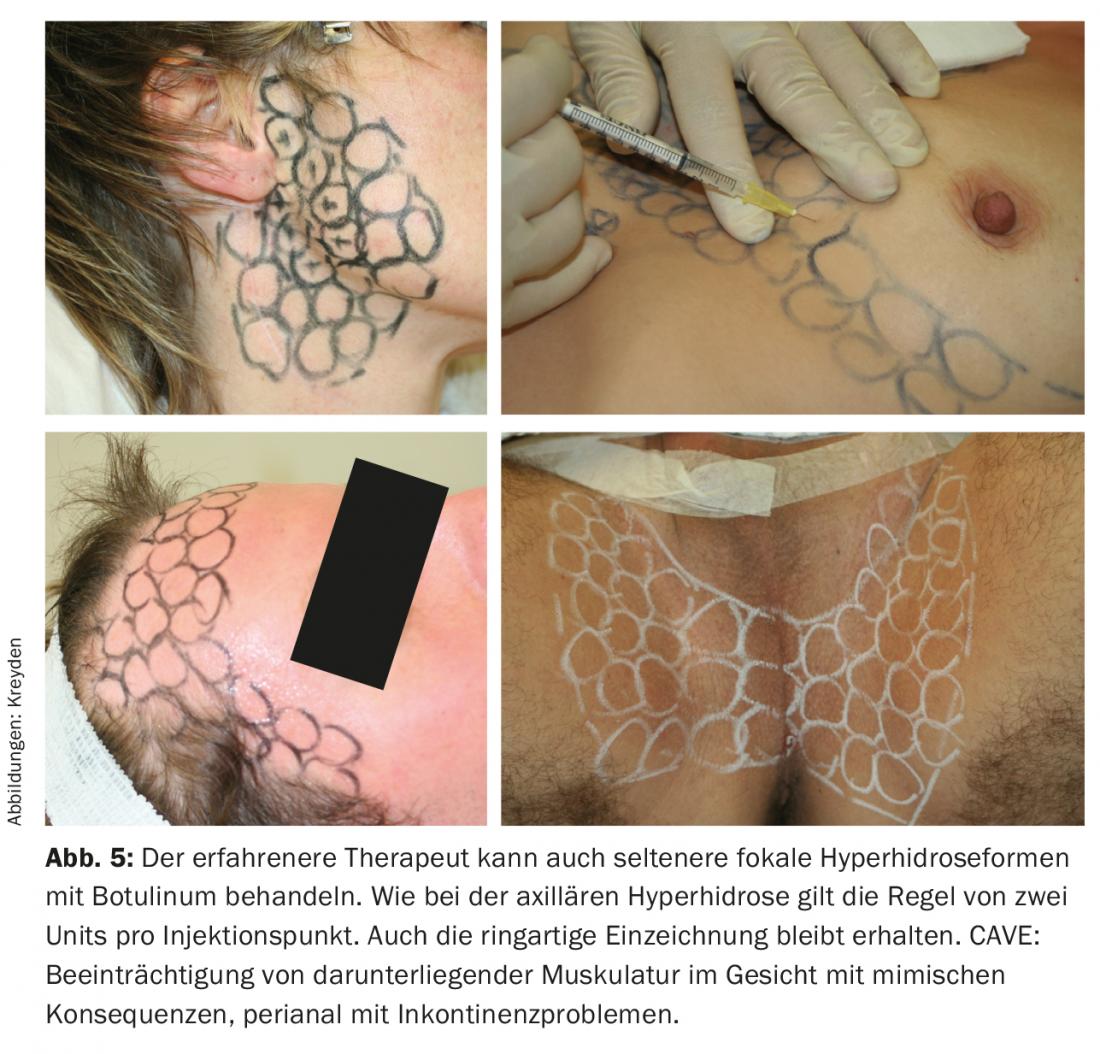
Con diferencia, la indicación más frecuente para el tratamiento botulínico es sin duda la hiperhidrosis axilar, seguida de la sudoración de las manos. La única indicación aprobada por Swissmedic es la hiperhidrosis axilar. En otras palabras, todas las áreas de tratamiento fuera de la hiperhidrosis axilar son aplicaciones denominadas “fuera de etiqueta” y representan un intento de tratamiento en términos puramente legales. Otras zonas de sudoración son la hiperhidrosis frontal y/o nucal, la hiperhidrosis submamaria y/o intermamaria o la hiperhidrosis inguinal, menos frecuentemente perineal o perineal. Hiperhidrosis perineo-anal. El llamado síndrome de Frey (sudoración gustativa, síndrome del nervio auriculotemporal) es una entidad rara que suele producirse tras una intervención quirúrgica de la glándula parótida (menos frecuentemente tras una inflamación) y se caracteriza por un aumento de la sudoración durante la comida, causado por un desvío de las fibras parasimpáticas salivomotoras tras un traumatismo.
Todas las formas más raras de hiperhidrosis focal (Fig. 5) también pueden tratarse con botulina, para lo cual, de forma análoga al régimen terapéutico axilar y palmoplantar, basta con dos unidades por punto de inyección. Dependiendo de la localización de los puntos de inyección, puede producirse una alteración de la función mímica como efecto secundario. Esto es especialmente importante en el tratamiento del síndrome de Frey, pero también en el de la hiperhidrosis frontal. Por este motivo, estos tratamientos deben reservarse a médicos con gran experiencia en el uso del fármaco botulínico.
Mensajes para llevarse a casa
- El triunfo del Botox® en la dermatología estética probablemente no se habría producido sin la indicación de la hiperhidrosis focal.
- La prueba de soldadura de Minor es un método de medición semicuantitativo para objetivar la cantidad de soldadura. El principio de la prueba se remonta a la oxidación de la fécula de patata. Es indispensable en el tratamiento de la hiperhidrosis axilar.
- Para lograr una inyección con el menor número posible de huecos, se recomiendan marcas de inyección circulares (de 1 cm de diámetro), con los círculos de marcado tocándose entre sí.
- 2 U Botox®/Xeomin® resp. Aplicación de 6 U de Dysport®.
- Con una terapia de iontoforesis directamente precedente con solución de lidocaína al 2% y una crioterapia muy superficial (boquilla de 10 orificios), el tratamiento botulínico puede ampliarse más allá de la indicación axilar al tratamiento palmar e incluso plantar, que de otro modo sería algo más difícil de clasificar.
PRÁCTICA DERMATOLÓGICA 2017; 27(6): 29-33