En el marco del centenario del Ambulatorio Dermatológico, en noviembre de 2013 se celebró en el Triemli una Jornada de Formación Continuada de la Sociedad Suiza de Dermatología y Venereología. Un equipo de ponentes de gran calibre aportó sus conocimientos sobre el desarrollo de la infección aguda por VIH, presentó novedades sobre el diagnóstico y la terapia de la gonorrea, especialmente sobre cómo hacer frente a la resistencia, y debatió sobre las dermatosis raras, así como sobre la conexión entre las manifestaciones sistémicas y genitales.
El Prof. Dr. med. Stephan Lautenschlager, médico jefe de la Clínica Dermatológica Ambulatoria del Hospital Municipal Triemli de Zúrich, hizo un repaso de los últimos cien años del “Dermi”. Entre otras cosas, destacó el destacado compromiso del primer director y médico de la policlínica, Max Tièche. Tras el traslado de la Hohlstrasse 82 a la Herman-Greulich-Strasse 70 y la muerte de Tièche, en 2002 siguieron Walter Burckhardt, Kaspar Schwarz, Alfred Eichmann y, finalmente, Stephan Lautenschlager. Hoy en día sigue dirigiendo con éxito la clínica: “Queremos seguir cultivando lo que ha demostrado su eficacia durante más de cien años y, sin embargo, aún debe haber espacio para el progreso médico y económico”.
Infección aguda por VIH
El Prof. Dr. med. Manuel Battegay, Jefe de Enfermedades Infecciosas e Higiene Hospitalaria del Hospital Universitario de Basilea, habló sobre la infección aguda por VIH y la terapia: “El virus del VIH se originó en África Occidental hace unos cien años, los primeros informes sobre el sida datan de 1981. El tema recibió una creciente atención de los medios de comunicación en la década de 1980. Hoy en día, el número de personas infectadas en todo el mundo se estima en 35,3 millones, más de 20 millones viven en Europa Occidental y Central.
El curso natural, sin tratamiento, es el siguiente: Tras una infección primaria, hacia la semana 2-6 aparece el síndrome agudo del VIH, que se asocia a una mayor distribución del virus en el organismo y a la penetración en los órganos linfáticos y que a menudo no se reconoce como tal por su similitud con el efecto de la gripe. La carga de copias de ARN del VIH por mililitro de plasma es muy elevada durante un breve periodo de tiempo en estas tres a cuatro semanas. A esto le sigue una fase de latencia clínica, cuya duración es muy variable, de una media de 5 a 7 años, durante la cual el organismo consigue de nuevo reemplazar en gran medida el número de células destruidas produciendo otras nuevas. Sólo después de varios años aparecen finalmente los síntomas clínicos, que conducen a una inmunodeficiencia grave, al sida (por ejemplo, infecciones oportunistas por bacterias, virus, hongos, etc.) y siempre a la muerte si no se trata.
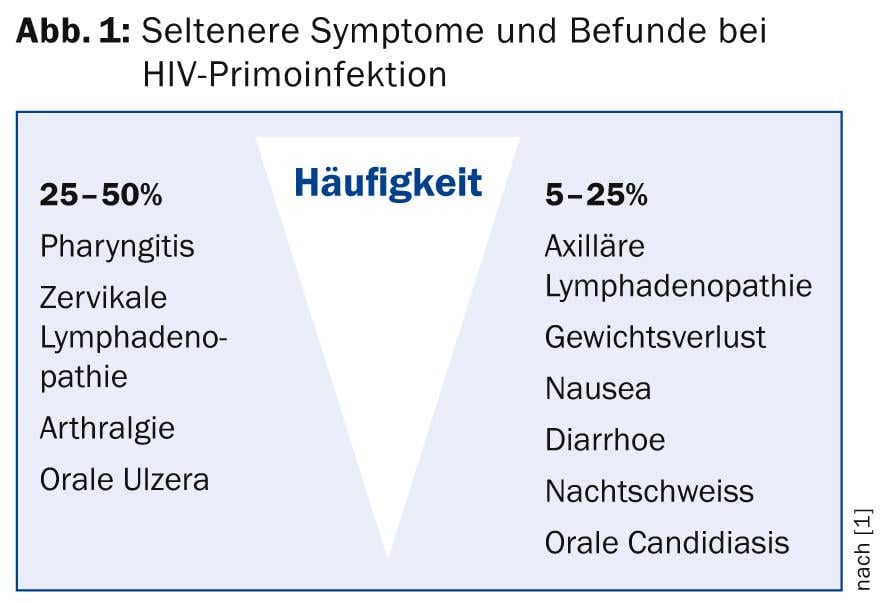
“Los síntomas de la infección por VIH primo son, en frecuencia descendente, fiebre alta, fatiga, exantema, mialgia y dolor de cabeza”, afirma el profesor Battegay. Además, hay hallazgos más raros, que se resumen en la figura 1. En la fase aguda de la infección, una gran parte de las células CD4 de memoria dirigidas específicamente contra el VIH ya están destruidas.
El avance
“A finales de los años 90, las nuevas terapias antirretrovirales combinadas redujeron drásticamente la mortalidad en casi un 70%, por lo que podemos hablar de una revolución médica”, explicó el Prof. Battegay. Los objetivos terapéuticos actuales son la supresión máxima de la carga vírica, la mejora de la función inmunológica, la reducción de la morbilidad del VIH, la prolongación de la vida con una buena calidad de vida y la prevención de la transmisión del VIH. Se recomiendan dos inhibidores nucleósidos de la transcriptasa inversa (INTR) con un inhibidor no nucleósido de la transcriptasa inversa (INNTR) o con un inhibidor de la proteasa potenciado con ritonavir (IP/r). Otra opción es la adición de un inhibidor de la integrasa (INI). Si la terapia se aplica correctamente y se controla bien, y no hay consumo activo de drogas ni diagnóstico previo de sida, la terapia funciona tan bien que apenas hay diferencias de mortalidad en comparación con la población general.
Aclaración sobre la gonorrea
A la conferencia del Prof. Dr. med. Lars E. French, Director de la Clínica Dermatológica del Hospital Universitario de Zúrich, que habló sobre las dermatosis genitales inflamatorias, siguió la de la Prof. Dr. med. Angelika Stary, Jefa de la Clínica Ambulatoria de Hongos de Viena. Primero dio algunos datos epidemiológicos: “La Organización Mundial de la Salud (OMS) estima que la incidencia de la Neisseria gonorrhoeae aumentó hasta un 21% en los años comprendidos entre 2005 y 2008. Sin embargo, las declaraciones sobre el valor real son difíciles debido a las deficiencias del sistema de notificación y vigilancia. En Austria, observamos un aumento preocupante de cerca del 300% entre 2009 y 2011, que volvió a disminuir un poco en 2012 a un nivel elevado. Lo que sabemos con certeza es que el problema de la resistencia en este campo sigue siendo especialmente grave y el diagnóstico sigue siendo subóptimo.”
El diagnóstico gonocócico puede realizarse mediante métodos de tinción (Gram, azul de metileno), un cultivo (selectivo, no selectivo) y las denominadas “pruebas de amplificación de ácidos nucleicos” (NAAT). La detección microscópica sólo es suficientemente sensible en los hombres sintomáticos con fluorosis uretral, por lo que sólo debe utilizarse para un diagnóstico rápido en esta situación. El cultivo sigue siendo el patrón oro con una alta sensibilidad y especificidad a bajo coste. Ésta es la única forma de comprobar la resistencia a los antibióticos. El transporte y las condiciones especiales de cultivo pueden plantear problemas. Además, los cultivos son menos sensibles a los hisopos rectales y faríngeos en comparación con las NAAT. En la actualidad, las NAAT se utilizan habitualmente para diagnósticos rutinarios; dicha detección es útil para muestras extragenitales, envío de muestras, problemas de cultivo y cribado. “Sin embargo, los resultados positivos deben confirmarse, el método de detección es más bien un complemento que una alternativa al cultivo. No es una opción para los niños”, afirma el profesor Stary.
¿Qué hacer frente a la resistencia?
El problema de la resistencia es un gran problema con los gonococos. El fracaso clínico verificado de la cefixima fuera de Japón en 2010 y la primera cepa resistente a la ceftriaxona descrita por completo en 2011 atrajeron la atención de los medios de comunicación. En principio, el examen microbiológico es, por tanto, de vital importancia para la terapia de la gonorrea. El fármaco de elección son las cefalosporinas, aunque se observa un aumento de la concentración inhibitoria mínima (CIM) a nivel nacional e internacional. Por ello, los CDC (“Centros para el Control y la Prevención de Enfermedades”) se vieron obligados a aumentar la dosis recomendada de ceftriaxona a 250 mg en sus directrices y a sugerir una combinación con 1 g de azitromicina. Las directrices de la IUSTI (Unión Internacional contra las Infecciones de Transmisión Sexual) aconsejan la combinación con 2 g de azitromicina. Según las recomendaciones británicas, el valor de la ceftriaxona es incluso de 500 mg, también combinada con 1 g de azitromicina. “En Austria, la resistencia a la azitromicina sigue siendo efectivamente rara, inferior al 2%. En general, es necesario un seguimiento continuo de los patrones de resistencia de la Neisseria gonorrhoeae”, resumió el Prof. Stary.
Manifestaciones sistémicas y genitales
Dos ponentes hablaron sobre la conexión entre las manifestaciones sistémicas y genitales: El Prof. Dr. med. Peter Itin, jefe de dermatología del Hospital Universitario de Basilea, presentó la diversa apariencia de la sífilis, que es un camaleón no sólo en la piel sino también sistémicamente, basándose en diversas historias clínicas. A veces puede manifestarse como pérdida parcial o total de visión, pérdida de audición, discapacidad auditiva o afectación pulmonar.
El doctor Carlo Mainetti, del departamento de dermatología del COE de Bellinzona, sacó conclusiones sobre posibles enfermedades sistémicas a partir de las lesiones genitales. Demostró, por ejemplo, que las úlceras y erosiones pueden ser indicios de la enfermedad de Behçet o de la enfermedad de Crohn. Las pápulas y pústulas, así como los nódulos, protuberancias o granulomas, pueden indicar sarcoidosis. Si hay dolor y edema en el escroto, también debe considerarse la púrpura de Schönlein-Henoch o la periarteritis nodosa.
Dermatosis inusuales
El Prof. Dr. med. Luca Borradori, Director de la Clínica Universitaria de Dermatología del Inselspital de Berna, hizo un pequeño concurso con el público sobre dermatosis poco comunes. Por ejemplo, puso a prueba sus conocimientos sobre el prurigo pigmentoso, una afección que se da principalmente en Japón y que se describió por primera vez en 1971, basándose en una casuística. Las características típicas son un curso recidivante, una distribución simétrica de pápulas, placas, vesículas y pústulas en el tronco, el cuello y el tórax, y cambios pigmentarios reticulares postinflamatorios. La etiología aún no está clara. Lo que es seguro es que la enfermedad también puede darse en poblaciones no asiáticas. Las mujeres se ven afectadas con más frecuencia que los hombres. Puede realizarse un tratamiento de prueba con ciclinas.
Otra rareza es el pénfigo vulgar (PV), una enfermedad autoinmune ampollosa de la piel en la que la afectación genital y anal generalizada es relativamente frecuente, pero rara como manifestación inicial. La PV aparece por primera vez en la mucosa oral en el 80-95% de los casos. Si hay afectación genital, suele estar implicado el glande, rara vez el tallo o la corona. En cualquier caso, el médico debe preguntar por la expresión genital en caso de hallazgo oral. “Así que podemos resumir que, en las erosiones anogenitales crónicas, las enfermedades ampollosas autoinmunes deben excluirse siempre en el diagnóstico diferencial”, afirma el profesor Borradori.
Por último, presenta la historia clínica de un paciente de 60 años con úlceras anogenitales recurrentes, indoloras, en el que se hicieron aclaraciones sin éxito en varias clínicas durante más de seis años y finalmente resultó ser una dermatitis artefacta (patomimia), muy probablemente debida a una sobrecarga sexual masiva por parte de su esposa, mucho más joven. “Esto demuestra que construir una buena relación médico-paciente con conversaciones sinceras es significativo e importante”, concluyó su conferencia el profesor Borradori. En la tabla 1 se ofrecen consejos para tratar las dermatosis inusuales.

Fuente: 100 años de dermatología para la población de la ciudad de Zúrich, Jornada de formación continua de la Sociedad Suiza de Dermatología y Venereología, 14 de noviembre de 2013, Zúrich.
Literatura:
- Vanhems P, et al: Clasificación exhaustiva de los síntomas y signos notificados entre 218 pacientes con infección aguda por VIH-1. J Acquir Immune Defic Syndr 1999 Jun 1; 21(2): 99-106.
Práctica dermatológica 2014; 24(1): 32-34