Las enfermedades sistémicas inflamatorias como la psoriasis se asocian a un alto riesgo de comorbilidad. Además de las enfermedades cardiometabólicas, los trastornos mentales son especialmente frecuentes en esta población de pacientes. Como parte del estudio a largo plazo SDNTT(Swiss Dermatology Network for Targeted Therapies), se están recopilando datos sobre la prevalencia y el curso de los trastornos mentales comórbidos, entre otras cosas. Nuevos análisis han demostrado que una terapia sistémica eficaz se asociaba a una reducción del estrés psicológico, y que los mejores resultados se obtenían con los biológicos.
Un gran estudio multicéntrico europeo demostró que los pacientes adultos con enfermedades cutáneas como la psoriasis, la dermatitis atópica y el eccema de manos sufren a menudo comorbilidades psicológicas [1]. En comparación con la población general, los adultos con psoriasis tienen tres veces más probabilidades de sufrir trastornos de ansiedad y depresión. La tasa de prevalencia mundial estimada es del 21–30%, y ambos trastornos están infradiagnosticados en los pacientes de psoriasis [1–4]. El registro SDNTT(Red Dermatológica Suiza para Terapias Dirigidas) es una cohorte real de ámbito suizo cuyo objetivo general es generar datos válidos sobre la eficacia y seguridad de la terapia sistémica en pacientes con psoriasis y artritis psoriásica (PsA) [7]. Se incluye a los pacientes adultos con psoriasis que inician un nuevo tratamiento sistémico; la fase de seguimiento dura 20 años. Además, se recogen datos sobre las comorbilidades y la calidad de vida de los pacientes. En este contexto, los investigadores se plantearon las siguientes preguntas [8]:
- ¿Cuál es la prevalencia de los trastornos de ansiedad y depresión (Escala Hospitalaria de Ansiedad y Depresión, HADS) [5] en un entorno real?
- ¿Cuáles son los factores predictivos de la ansiedad y la depresión que pueden identificarse utilizando la HADS?
- ¿Qué efectos tiene el tratamiento sistémico de la psoriasis sobre el deterioro psicológico (subescala del Índice de Beneficios para el Paciente, PBI-Psych) [6]?
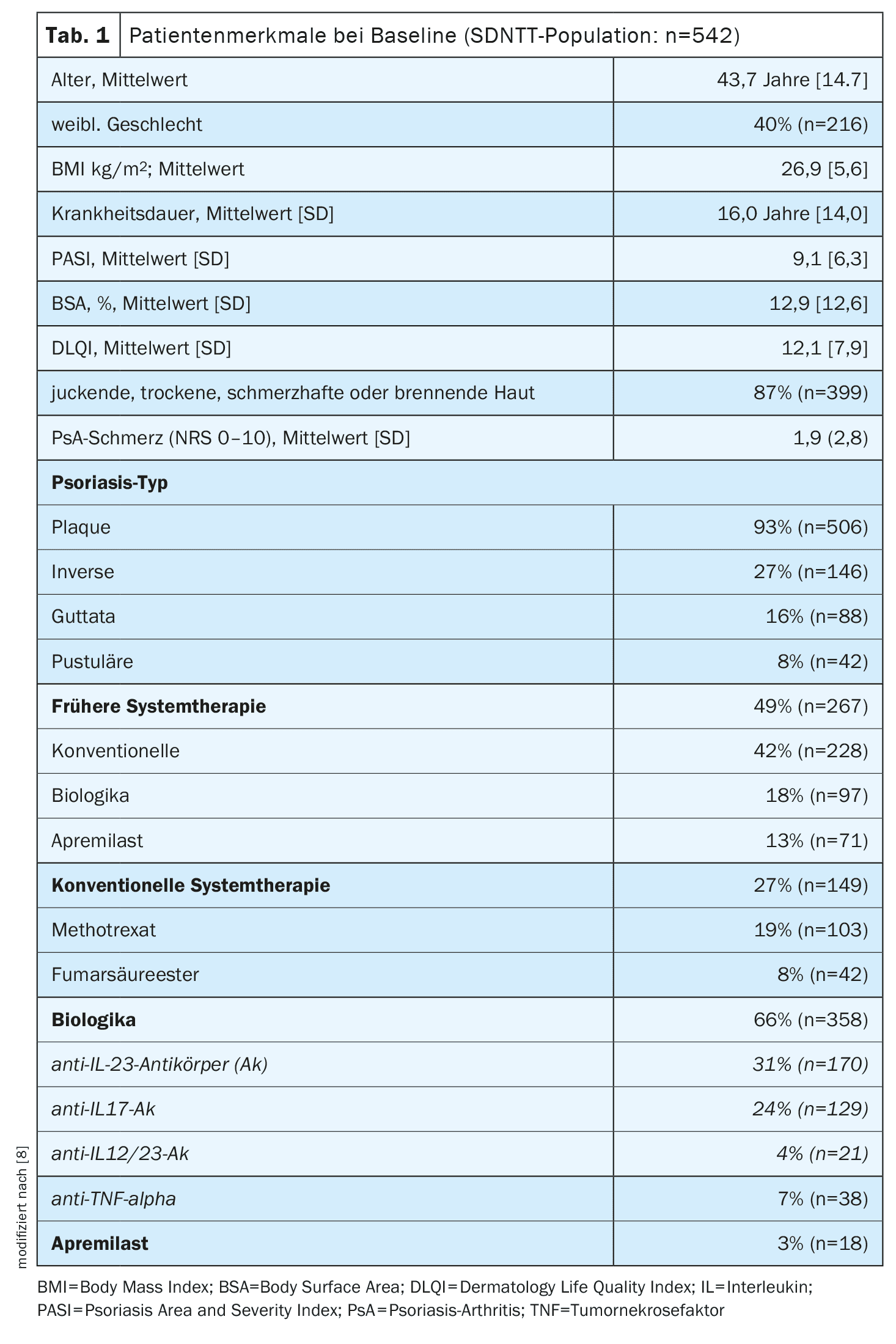
Un análisis presentado en el congreso de la SGDV de este año incluyó datos de 542 pacientes con psoriasis registrados entre marzo de 2017 y abril de 2024. El 40% eran mujeres y la edad media al inicio del estudio era de 43,7 [SD 14,7] años (tabla 1). El PASI medio al inicio fue de 9,1 y el DLQI medio de 12,1. En el 70% de los casos, la terapia sistémica recién iniciada consistió en un tratamiento biológico, el 27% recibió terapéutica sistémica convencional y el 3% apremilast. El 49% de todos los participantes había recibido tratamiento sistémico previamente. Los factores predictivos registrados al inicio mediante la HADS se evaluaron mediante regresión lineal multivariable y correlaciones longitudinales con la subescala de “reducción del deterioro psicológico” del Índice de Beneficios para el Paciente (PBI-psych), para lo que se utilizó un modelo lineal multivariable de efectos mixtos (datos iniciales frente a datos de seguimiento agregados). De los 436 pacientes que completaron el cuestionario HADS en la línea de base, el 6% tenía un trastorno de ansiedad o depresión diagnosticado clínicamente, mientras que el 63% (intervalo de confianza [KI] del 95% , 58–68%) fueron evaluados por los resultados del HADS como posiblemente con uno de los dos trastornos y el 44% (39–49%) como con una alta probabilidad. En el 92% de los pacientes que posiblemente padecían un trastorno de ansiedad o depresión según la HADS, no existía un diagnóstico clínico.
Mayor beneficio para el paciente con los biológicos que con la terapia sistémica convencional
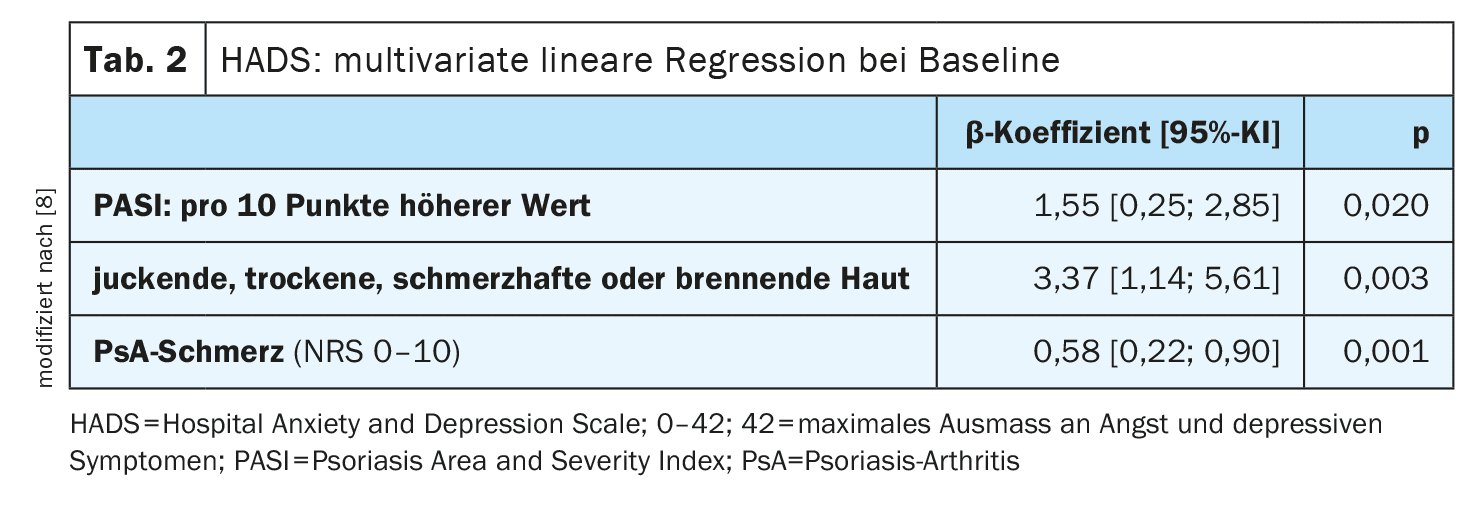
Se realizó una regresión lineal múltiple para evaluar la fuerza y la dirección de la relación entre los parámetros registrados mediante el PASI y el HADS. Esto demostró que los trastornos de ansiedad y la depresión se asociaban con puntuaciones más altas del PASI (Índice de Área y Gravedad de la Psoriasis), dolor de la APs, así como picor, sequedad, dolor y ardor en la piel. Además, las puntuaciones DLQI más elevadas predijeron niveles más altos de trastornos de ansiedad y depresión. El Índice de Beneficio para el Paciente (PBI) se utilizó para evaluar el beneficio para el paciente de la terapia dermatológica. El PBI consta de dos cuestionarios autoexplicativos, uno que debe rellenar el paciente antes y otro después de la terapia [9]. Mediante el primero de los dos cuestionarios, el Cuestionario de necesidades del paciente (PNQ), los pacientes valoran la importancia que tienen para ellos los objetivos terapéuticos enumerados. Mediante el segundo cuestionario, el Cuestionario de Beneficios para el Paciente (PBQ), los pacientes pueden evaluar la consecución de los objetivos de la terapia durante o después de la misma. Los resultados del PNQ y del PBQ se utilizan para calcular una puntuación global del beneficio, que puede oscilar entre 0 (ningún beneficio) y 4 (máximo beneficio posible). Si el PBI es ≥1, se considera un beneficio relevante para el paciente [10]. La versión estándar del PBI (PBI-S) contiene 25 ítems y puede utilizarse para todas las enfermedades cutáneas, incluida la psoriasis. La subescala “Reducción del deterioro psicológico” consta de los siguientes ítems [11]:
- …estar menos deprimido,
- …para ganar entusiasmo por la vida,
- …para poder llevar una vida cotidiana normal,
- …para ser más eficiente en la vida cotidiana,
- …para poder realizar actividades de ocio normales.
En el presente análisis, tras 12 meses de tratamiento sistémico de la psoriasis, el 80% de los pacientes alcanzó un PBI-psych ≥1. Esto se asoció a mejoras en el PASI (beta= -1,3 por 10 puntos; p<0,001) y el DLQI (beta= -0,8 por 10 puntos; p<0,001). La reducción del deterioro psicológico fue mayor entre los pacientes que recibieron terapia biológica en comparación con el tratamiento sistémico convencional (beta=0,60; p=0,004). De los pacientes tratados con biológicos, el 31% recibió anticuerpos anti-interleucina (IL)-23 (Ak), el 24% anti-IL-17-Ak y el 4% anti-IL-12/23-Ak.
En la actualidad, el deterioro psicológico de los pacientes con psoriasis ya no se considera exclusivamente una consecuencia de las estigmatizantes lesiones cutáneas, sino que los procesos inflamatorios sistémicos se entienden como un componente central en una estructura de interacción bidireccional. Sin embargo, no sólo los pacientes con un alto grado de gravedad de la psoriasis, sino también aquellos con formas más leves pueden sufrir comorbilidades psicológicas relevantes, como han demostrado varios estudios [12–14].
En resumen, puede afirmarse que una reducción de los procesos inflamatorios sistémicos no sólo es un objetivo terapéutico importante para mejorar los síntomas cutáneos, sino también para reducir las comorbilidades psicológicas, lo que se confirmó en la cohorte SDNTT estudiada [8,12].
Literatura:
- Dalgard FJ, et al: La carga psicológica de las enfermedades cutáneas: un estudio multicéntrico transversal entre pacientes dermatológicos ambulatorios de 13 países europeos. J Invest Dermatol 2015; 135(4): 984-991.
- Liu L, et al: Epidemiología de la comorbilidad de salud mental en pacientes con psoriasis: Un análisis de las tendencias desde 1986 hasta 2019 Psychiatry Res 2023 Mar; 321:115078
- Jia YJ, et al: Prevalencia de ansiedad, depresión, problemas de sueño, deterioro cognitivo e ideación suicida en personas con enfermedades cutáneas autoinmunes. J Psychiatr Res 2024; 176: 311-324.
- Dalgard FJ, et al: Los dermatólogos de toda Europa subestiman la depresión y la ansiedad: resultados de 3635 consultas dermatológicas. Br J Dermatol 2018; 179(2): 464-470.
- Zigmond AS, Snaith RP. La escala hospitalaria de ansiedad y depresión. Acta Psychiatr Scand 1983; 67(6): 361-370.
- Blome C, et al: Dimensiones de las necesidades del paciente en dermatología: subescalas del índice de beneficios para el paciente. Arch Dermatol Res 2011; 303(1): 11-17.
- SDNTT (Red Suiza de Dermatología para Terapias Dirigidas), www.sdntt.ch/de,(última consulta: 15 de noviembre de 2024).
- Schön V, et al.:Trastornos mentales comórbidos en pacientes con psoriasis y el efecto de la terapia sistémica para la psoriasis: un estudio de cohortes a escala nacional en el mundo real del registro suizo de psoriasis (SDNTT). Póster, Congreso anual de la SGDV, Basilea, 18-20 de septiembre de 2024.
- Augustin M, et al: Índice de beneficio para el paciente (PBI): un enfoque novedoso en la medición de resultados definidos por el paciente para las enfermedades cutáneas. Archivos de Investigación Dermatológica 2009, 301(8): 561-571.
- Schäfer I, et al: Evaluación cuantitativa de los beneficios desde la perspectiva del paciente: el índice de beneficios para el paciente (PBI). Congreso Medicina y Sociedad 2007, Doc07gmds676.
- Blome C, et al: Dimensiones de las necesidades de los pacientes en dermatología: subescalas del índice de beneficios para el paciente. Arch Dermatol Res 2011: 303(1): 11-17.
- Hölsken S, Krefting F, Schedlowski M, Sondermann W: Fundamentos comunes de la psoriasis y la depresión. Acta Derm Venereol 2021 Nov 30; 101(11):adv00609. doi: 10.2340/actadv.v101.565.
- Kleyn CE, et al: Psoriasis and mental health workshop report: exploring the links between psychosocial factors, psoriasis, neuroinflammation and cardiovascular disease risk. Acta Derm Venereol 2020; 100: adv00020.
- Patel N, et al: Psoriasis, depresión y superposición inflamatoria: una revisión. Am J Clin Dermatol 2017; 18: 613-620.
HAUSARZT PRAXIS 2024; 19(12): 56-57 (publicado el 12.12.24, antes de impresión)
DERMATOLOGIE PRAXIS 2024: 34(6): 32-33