Cada año, alrededor de 60 de cada 1.000 habitantes tienen que someterse a una intervención quirúrgica abdominal. La mayoría de los pacientes son evaluados y triados inicialmente en la consulta del médico de cabecera. La cirugía visceral también está en constante evolución y muchos estudios actuales estudian la cirugía asistida por robot, así como la mejora del pronóstico en pacientes con tumores.
Cada año, alrededor de 60 de cada 1.000 habitantes tienen que someterse a una intervención quirúrgica abdominal [1]. La mayoría de los pacientes son evaluados y triados inicialmente en la consulta del médico de cabecera. La cirugía visceral también está en constante evolución y muchos estudios actuales estudian la cirugía asistida por robot, así como la mejora del pronóstico en pacientes con tumores. Presentamos aquí una actualización sobre cirugía visceral con especial atención a los aspectos relevantes o interesantes para la práctica del médico de familia.
Como se trata de un área extensa, hemos dividido la actualización en dos partes. En la Parte 1, se describen en primer lugar el tracto gastrointestinal superior y las complicaciones gastrointestinales de la COVID-19. Otro artículo del próximo número explicará el tracto gastrointestinal inferior, así como la parietología y la medicina perioperatoria.
Metodología
Se realizó una búsqueda temática en la literatura de 2019 y 2020. La búsqueda se realizó a través de Pubmed (www.pubmed.gov) y UpTo-Date (www.uptodate.com/contents/search) para las siguientes subcategorías: Tracto gastrointestinal superior, cirugía bariátrica, hepatobiliar y pancreática, y complicaciones gastrointestinales de la COVID-19.
Carcinoma esofágico
El carcinoma esofágico es uno de los carcinomas gastrointestinales más agresivos. La operación estándar es la esofagectomía abdomino-torácica abierta según Ivor Lewis. Debido a la morbilidad postoperatoria comparativamente alta y a la limitada calidad de vida, en los últimos años se han investigado sobre todo los procedimientos mínimamente invasivos. A corto plazo, se obtuvieron mejores resultados en cuanto a neumonía postoperatoria, infecciones de heridas y sepsis. Debido a la complejidad de la operación, debe realizarse en un centro con la experiencia adecuada [2]. Aún se está debatiendo qué técnicas quirúrgicas endoscópicas se convertirán en el estado del arte en el futuro.
Carcinoma de estómago
Un estudio retrospectivo holandés demostró que la experiencia del centro en pacientes con cáncer gástrico tiene un impacto significativo en la supervivencia del paciente a largo plazo. Según este estudio, se fijó en 21 el número mínimo de casos por clínica y año [3]. En Suiza también se están llevando a cabo intensos debates sobre el número mínimo de casos en medicina altamente especializada (cirugía visceral HSM).
A pesar de la posibilidad de tratar los carcinomas de la mucosa (T1) mediante resección endoscópica, éstos se asocian a un alto riesgo de metástasis en el caso de los tumores indiferenciados y deben someterse prioritariamente a cirugía [4]. Si los pacientes afectados tienen un acceso tardío a la cirugía, se enfrentan terapéuticamente a situaciones más complicadas como las cicatrices o las recidivas.
En pacientes seleccionados con cáncer gástrico precoz, la resección gástrica parcial mínimamente invasiva con linfadenectomía centinela locorregional es ocasionalmente una opción terapéutica con menor morbilidad y el mismo resultado oncológico [5,6].
Enfermedad por reflujo
Casi el 20% de la población padece síntomas de reflujo gastroesofágico (Fig. 1) . Se tratan principalmente con inhibidores de la bomba de protones (IBP). La cirugía se utiliza para el dolor torácico refractario a los IBP o asociado al reflujo, y la fundoplicatio logra un 16% de mejor control del reflujo que el grupo de comparación con fármacos [7].
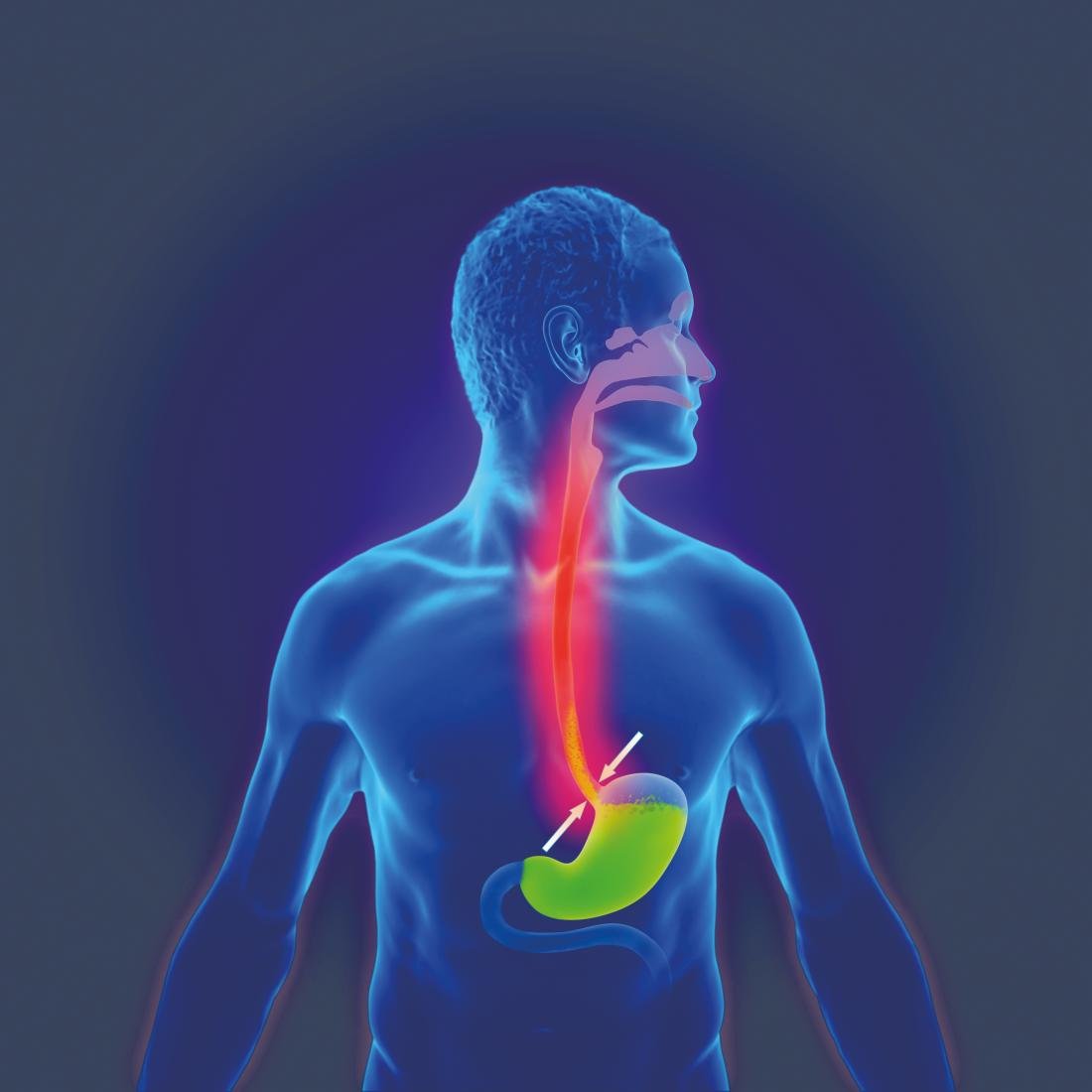
La implantación de bandas magnéticas, algo menos invasiva, como alternativa propagada a la fundoplicatio sigue discutiéndose en estudios, pero no puede recomendarse como alternativa real debido a la falta de datos a largo plazo, así como a la falta de comparación directa con la fundoplicatio [8].
Cirugía bariátrica
El riesgo de mortalidad aumenta con el incremento del IMC; los pacientes con un IMC superior a 50 kg/m² tienen un riesgo tres veces mayor de morir por secuelas cardiovasculares, renales o malignas [9]. La actividad física y los cambios en la dieta suelen provocar un efecto yo-yo, por lo que la cirugía es la mejor opción para perder peso a largo plazo y aumentar la esperanza de vida. La vida útil puede prolongarse así hasta 3 años [10]. Los procedimientos estándar siguen siendo el bypass gástrico en Y de Roux y la formación de un tubo gástrico. Tras el bypass gástrico en Y de Roux pueden conseguirse mayores pérdidas de peso, así como remisiones de la diabetes [11,12]. Los efectos positivos sobre la diabetes mellitus se deben principalmente a la pérdida de peso. Los efectos sobre la sensibilidad a la insulina, la función de las células beta así como el perfil de insulina son idénticos en comparación con la reducción de peso a través de la dieta [13]. Un estudio estadounidense ha demostrado que la cirugía bariátrica reduce el riesgo de enfermedades malignas como el cáncer de mama, el carcinoma de endometrio o el carcinoma de colon, especialmente en las mujeres [14]. La enfermedad por reflujo gastroesofágico es una complicación tardía importante, sobre todo tras la gastrectomía en manga, por lo que se recomienda la clarificación preoperatoria del reflujo y la realización de gastroscopias periódicas en el postoperatorio [15].
Tumores pancreáticos
Las técnicas quirúrgicas mínimamente invasivas son, en los casos apropiados, iguales a los procedimientos abiertos en la pancreatectomía distal en términos de técnica quirúrgica y radicalidad. En términos de calidad de vida y de retraso postoperatorio del vaciado gástrico, los procedimientos mínimamente invasivos son superiores a los abiertos; una desventaja es la elevada tasa de fístulas pancreáticas postoperatorias [16].
Según estudios recientes, la quimioterapia neoadyuvante parece tener una influencia positiva en la biología del tumor y en las tasas de fístula pancreática. Es probable que esto se deba a la fibrosis del tejido pancreático, que da lugar a un tejido más duro y reduce la tasa de insuficiencia anastomótica. La tendencia es claramente hacia la terapia neoadyuvante, y en pacientes seleccionadas debería considerarse hoy en día la terapia neoadyuvante [17] (Fig. 2). La terapia adyuvante debe llevarse a cabo sin mucho retraso. El régimen mFOLFIRINOX sigue siendo la terapia estándar, aunque esta quimioterapia puede no utilizarse siempre en función del estado general del paciente [18,19]. También se están realizando estudios en la cirugía de metástasis singulares tras la cirugía curativa del cáncer de páncreas. Las metástasis solitarias metacrónicas en el pulmón pueden someterse a una metastasectomía curativa en casos especiales, y también se discuten las metástasis hepáticas solitarias. La decisión de hacerlo debe tomarse de forma interdisciplinar en una junta tumoral [20].
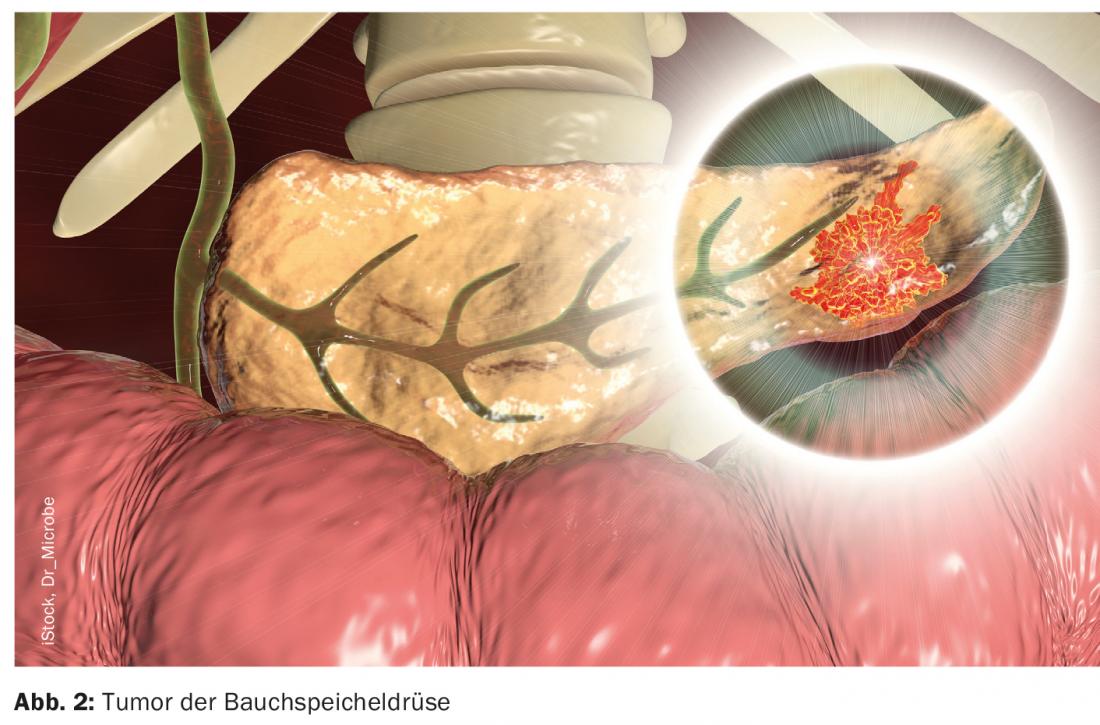
Pancreatitis
La obstrucción biliar es la causa más frecuente de pancreatitis aguda en Europa [21]. La colecistectomía como terapia y profilaxis de la pancreatitis recurrente es la regla de oro. Una revisión sistemática de la literatura confirmó que la colecistectomía selectiva temprana es un procedimiento terapéutico seguro en pacientes con pancreatitis leve durante la estancia inicial [22]. En la pancreatitis crónica, en la que el dolor pero también la destrucción del parénquima están en primer plano, la cirugía ofrece buenas posibilidades de reducción a largo plazo de los síntomas, reducción de la destrucción del tejido pancreático y mejora de la calidad de vida [23,24]. En este contexto, la derivación precoz a cirugía es importante si otros procedimientos (intervencionistas) no logran un éxito terapéutico sostenible.
Enfermedades de la vesícula biliar y del tracto biliar
La lesión del conducto biliar es una complicación temida tras la colecistectomía. En la colecistitis aguda en particular, el riesgo se clasificó como aumentado y la cirugía se realizó en consecuencia sólo en el intervalo libre de inflamación (Fig. 3 ). Sin embargo, según los datos actuales, la colecistectomía precoz para la colecistitis aguda no muestra diferencias en términos de morbilidad [25].
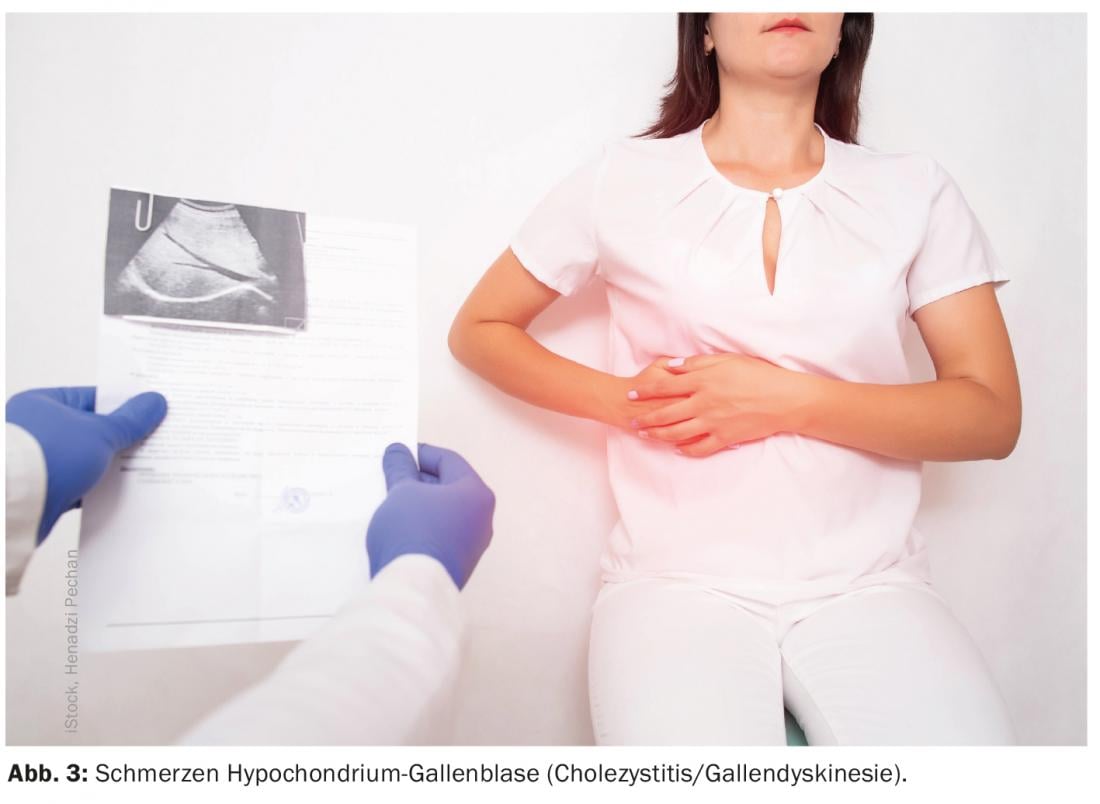
Carcinoma hepatocelular
El carcinoma hepatocelular es el tumor hepático primario más frecuente. En los estadios iniciales, la resección quirúrgica es una opción, además de los procedimientos ablativos locales. Un estudio retrospectivo de casos y controles de 2019 demostró una ventaja significativa de la resección quirúrgica en términos de supervivencia. El factor decisivo aquí es la operabilidad del paciente con la correspondiente función hepática residual [26].
Metástasis hepáticas
En las metástasis hepáticas colorrectales, especialmente en los estadios T3/T4 del tumor primario, se ha utilizado la ecografía con contraste (CEUS) para detectar metástasis hepáticas hasta en un 4% de los pacientes. La CEUS se recomienda como imagen primaria tras lesiones hepáticas detectadas mediante TC [27]. En el caso de metástasis hepáticas extensas, los conceptos de hipertrofia como el procedimiento ALPPS (Associating Liver Partition and Portal vein Ligation for Staged hepatectomy) y otros procedimientos de hepatectomía “por etapas” siguen en primer plano. Se ha reducido la insuficiencia hepática postoperatoria tras la resección, pero estos procedimientos se asocian a una -alta morbilidad perioperatoria y sólo deben realizarse en pacientes seleccionados y centros adecuados [28].
Complicaciones gastrointestinales con COVID-19
Desde el inicio de la pandemia corona, se han observado varias enfermedades extrapulmonares. Entre ellas se incluyen el íleo, la isquemia intestinal, la pancreatitis o la disfunción hepática [29]. La causa es el aumento del nivel de expresión del receptor de la enzima convertidora de angiotensina 2 en las células epiteliales intestinales, que sirven de receptores para el SARS-CoV-2 [30].
La coagulopatía inducida por el coronavirus, pero también la mayor necesidad de opioides, pueden explicar el aumento de la isquemia intestinal, pero también las elevadas tasas de íleo [31]. Por lo tanto, en los pacientes corona-positivos con abdominalgia debe considerarse la patología quirúrgica debido a las enfermedades concomitantes. Por el contrario, la infección por Covid-19 debe incluirse en el diagnóstico diferencial de los problemas abdominales que de otro modo no tendrían explicación.
Se ha expresado repetidamente la preocupación de que los pacientes acudan a los centros sanitarios más tarde o no acudan en absoluto durante la pandemia. Esto puede deberse a medidas de cuarentena, a otras restricciones o al miedo a infectarse en el hospital. Como muestra de ello, se descubrió que la proporción de apendicitis graves en la pandemia había aumentado significativamente hasta el 92% (prevalencia del 57,1%; p=0,003) [32]. También se describió un retraso de dos días en la atención médica como daño colateral de la pandemia [33]. El número total de TAC abdominopélvicos de urgencia disminuyó significativamente en los servicios de urgencias durante la pandemia y se diagnosticaron significativamente menos diverticulitis agudas. Una posible interpretación es que los pacientes con afecciones menos agudas fueron hospitalizados con menos frecuencia en general [34].
En los pacientes con tumores, además del riesgo de mortalidad general debido a la enfermedad tumoral, también existe un aumento de la letalidad debido a la infección por SARS-CoV-2. Los clínicos deben sopesar el riesgo de -retraso de la terapia contra la malignidad con el riesgo de exposición del paciente a la infección por SARS-CoV-2. Varios estudios han descrito una incidencia con respecto a la infección coronal inferior al 5% en pacientes tumorales, lo que definitivamente no justifica el retraso de la terapia maligna [35,36].
Mensajes para llevarse a casa
- En la cirugía de tumores abdominales, existe una clara tendencia hacia la cirugía central, que además está cada vez más respaldada por datos sólidos con mejores resultados.
- La cirugía bariátrica es la mejor opción de tratamiento con respecto a las secuelas cardiovasculares, renales o malignas asociadas a la obesidad.
- La quimioterapia neoadyuvante en el cáncer de páncreas puede influir favorablemente en la biología del tumor y en el curso de la cirugía.
- En el caso de la pancreatitis crónica, la cirugía ofrece un mayor alivio del dolor a largo plazo, reduce la destrucción del tejido pancreático y mejora la calidad de vida.
- Durante la pandemia de corona, también se observaron cada vez más enfermedades abdominales como íleo, isquemia intestinal, pancreatitis y otras.
- En caso de abdominalgia, debe considerarse una infección de la corona como diagnóstico diferencial.
Parte 2 en HAUSARZT PRAXIS 2/21
Literatura:
- Oficina Federal de Estadística de Suiza – Estadísticas médicas de los hospitales (MS); www.bfs.admin.ch/bfs/de/home/statistiken/gesundheit/erhebungen/ms.assetdetail.7369.html.
- Yoshida N, et al: ¿Puede la esofagectomía mínimamente invasiva sustituir a la esofagectomía abierta para el cáncer de esófago? Último análisis de 24.233 esofagectomías de la base de datos clínica nacional japonesa. Ann Surg 2020; 272: 118-124.
- Claassen YHM, et al: Efecto del volumen hospitalario con respecto a la realización de la resección del cáncer gástrico sobre la recurrencia y la supervivencia: resultados del ensayo CRITICS. Ann Surg 2019; 270: 1096–1102.
- Lin JX, et al: Factores de riesgo de metástasis en los ganglios linfáticos o invasión linfovascular para el cáncer gástrico precoz: un modelo predictivo práctico y eficaz basado en datos multicéntricos internacionales. BMC Cancer 2019; 19: 1048.
- Yu J, et al: Efecto de la gastrectomía distal laparoscópica frente a la abierta en la supervivencia libre de enfermedad a 3 años en pacientes con cáncer gástrico localmente avanzado: el ensayo clínico aleatorizado CLASS-01. JAMA 2019; 321: 1983.
- Lee HJ, et al: Resultados a corto plazo de un ensayo controlado aleatorizado multicéntrico que compara la gastrectomía distal laparoscópica con linfadenectomía D2 con la gastrectomía distal abierta para el cáncer gástrico localmente avanzado (KLASS-02-RCT). Ann Surg 2019; 270: 983-991.
- Spechler SJ, et al: Ensayo aleatorizado de tratamiento médico frente a tratamiento quirúrgico para la acidez estomacal refractaria. N Engl J Med 2019; 381: 1513-1523.
- Guidozzi N, et al: Aumento laparoscópico del esfínter magnético frente a fundoplicatura para la enfermedad por reflujo gastroesofágico: revisión sistemática y análisis agrupado. Dis Esófago 2019.
- Moussa OM, et al: Mortalidad de los obesos graves: Un estudio de población. Ann Surg 2019; 269: 1087-1091.
- Carlsson LMS, et al: Esperanza de vida tras la cirugía bariátrica en el estudio sueco de sujetos obesos. N Engl J Med 2020; 383: 1535-1543.
- Poelemeijer YQM, et al: Bypass gástrico frente a gastrectomía en manga: selección de pacientes y resultados a corto plazo de 47.101 operaciones primarias de los registros nacionales de calidad sueco, noruego y holandés. Ann Surg 2020; 272: 326-333.
- Hofsø D, et al: Bypass gástrico frente a gastrectomía en manga en pacientes con diabetes tipo 2 (Oseberg): un ensayo controlado aleatorizado, triple ciego y unicéntrico. Lancet Diabetes Endocrinol 2019; 7: 912-924.
- Yoshino M, et al: Efectos de la dieta frente al bypass gástrico sobre la función metabólica en la diabetes. N Engl J Med 2020; 383: 721-732.
- Schauer DP, et al: Cirugía bariátrica y riesgo de cáncer en una gran cohorte multisitio: Ann Surg 2019; 269: 95-101.
- Yeung KTD, et al: ¿La gastrectomía en manga expone el esófago distal al reflujo severo? Una revisión sistemática y un metaanálisis. Ann Surg 2020; 271: 257-265.
- de Rooij T, et al: Pancreatectomía distal mínimamente invasiva frente a abierta (LEOPARD): un ensayo controlado aleatorizado, multicéntrico y ciego para el paciente. Ann Surg 2019; 269: 2-9.
- Hank T, et al: Asociación entre la fístula pancreática y la supervivencia a largo plazo en la era de la quimioterapia neoadyuvante. JAMA Surg 2019; 154: 943.
- Conroy T, et al: FOLFIRINOX o gemcitabina como terapia adyuvante para el cáncer de páncreas. N Engl J Med 2018; 379: 2395-2406.
- Michael N, et al: Momento de derivación a cuidados paliativos y atención oncológica agresiva hacia el final de la vida en el cáncer de páncreas: un estudio observacional retrospectivo de un solo centro. BMC Palliat Care 2019; 18: 13.
- Ilmer M, et al: Metástasis pulmonares oligometastásicas en pacientes con cáncer de páncreas: seguridad y resultado de la resección. Surg Oncol 2019; 31: 16-21.
- Zilio MB, et al: Revisión sistemática y metaanálisis de la etiología de la pancreatitis aguda. HPB 2019; 21: 259-267.
- Moody N, et al: Metaanálisis de ensayos clínicos aleatorizados de colecistectomía precoz frente a tardía para la pancreatitis biliar leve. BJS 2019; 106: 1442-1451.
- Löhr JM, et al: Directrices basadas en pruebas de la Gastroenterología Europea Unida para el diagnóstico y la terapia de la pancreatitis crónica (HaPanEU). United Eur Gastroenterol J 2017; 5: 153-199.
- Ahmed Ali U, et al: Intervención endoscópica o quirúrgica para la pancreatitis crónica obstructiva dolorosa. Cochrane Database Syst Rev 2015; 3: CD007884.
- Mytton J, et al: Outcomes Following an Index Emergency Admission With Cholecystitis: A National Cohort Study. Ann Surg 2019; Publicar antes de impresión.
- Lee GC, et al: Resección quirúrgica frente a ablación para el carcinoma hepatocelular en estadio temprano: Un análisis de cohortes retrospectivo. Am J Surg 2019; 218: 157-163.
- Sawatzki M, et al: La ecografía con contraste puede guiar la estrategia terapéutica al mejorar la detección de las metástasis hepáticas colorrectales. J Hepatol 2020; S0168827820336825.
- Jiao L, et al: Rapid Induction of Liver Regeneration for Major Hepatectomy (REBIRTH): A Randomized Controlled Trial of Portal Vein Embolisation versus ALPPS Assisted with Radiofrequency. Cánceres 2019; 11: 302.
- El Moheb M, et al: Complicaciones gastrointestinales en pacientes críticos con y sin COVID-19. JAMA 2020; 324: 1899.
- Qi F, et al.: La secuenciación del ARN unicelular de 13 tejidos humanos identifica los tipos de células y los receptores de los coronavirus humanos. Biochem Biophys Res Commun 2020; 526: 135-140.
- Levi M, et al: Anomalías de la coagulación y trombosis en pacientes con COVID-19. Lancet Haematol 2020; 7: e438-e440.
- Romero J, et al: Apendicitis aguda durante la enfermedad por coronavirus 2019 (COVID-19): Cambios en la presentación clínica y en los hallazgos del TAC. J Am Coll Radiol 2020; 17: 1011-1013.
- Masroor S: Daños colaterales de la pandemia de COVID-19: retraso en la atención médica. J Card Surg 2020; 35: 1345-1347.
- Gibson AL, et al: Impacto de la pandemia de COVID-19 en los TAC de urgencias por sospecha de diverticulitis. Emerg Radiol 2020; 27: 773-780.
- Yu J, et al: Transmisión del SRAS-CoV-2 en pacientes con cáncer en un hospital terciario de Wuhan, China. JAMA Oncol 2020; 6: 1108-1110.
- Lewis MA: Entre Escila y Caribdis – La toma de decisiones oncológicas en tiempos de Covid-19. N Engl J Med 2020; 382: 2285-2287.
PRÁCTICA GP 2021; 16(1): 4-7