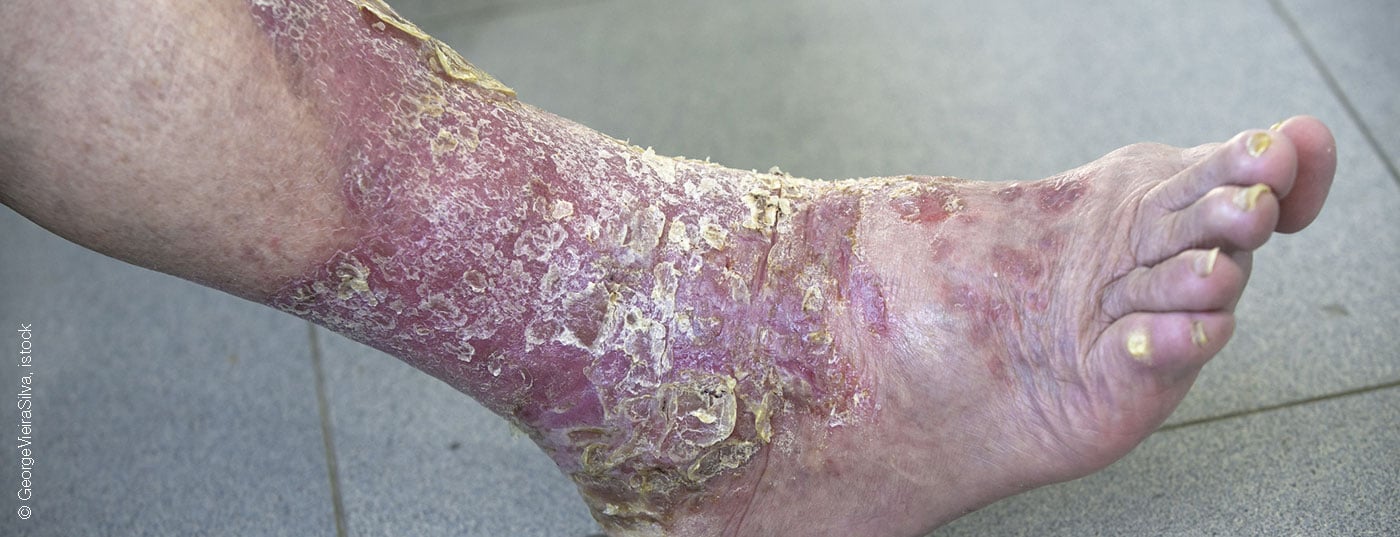
Según los datos epidemiológicos actuales, existen pruebas de un mayor riesgo cardiovascular en la psoriasis y la artritis psoriásica. Para llevar a cabo una adecuada prevención primaria y secundaria de las enfermedades cardiovasculares en estos pacientes, la cooperación interdisciplinar es algo muy importante.
Volver a “Noticias sobre dermatitis atópica y psoriasis”.
(rojo) La psoriasis se caracteriza por la alteración de la proliferación y diferenciación de los queratinocitos y la inflamación de la piel, en la que intervienen los sistemas inmunitarios innato y adaptativo, impulsados principalmente por células T patógenas que producen altos niveles de interleucina (IL-17) en respuesta a la IL-23.
El papel fisiopatológico central del eje IL-23/IL-17A en la psoriasis ha sido confirmado por el éxito terapéutico con anticuerpos monoclonales dirigidos. El efecto de los antagonistas del factor de necrosis tumoral α (TNF) se ejerce probablemente de forma indirecta, ya que el TNF es un inductor ascendente de la IL-23 y actúa de forma sinérgica con la IL-17 para aumentar la regulación al alza de muchos genes proinflamatorios relacionados con la psoriasis en los queratinocitos [1].
Hipótesis sobre factores genéticos y/o epigenéticos
El TNF y otros mediadores inflamatorios pueden mantener un estado de inflamación sistémica crónica que puede causar resistencia a la insulina, disfunción endotelial y enfermedades cardiovasculares [2], así como un número creciente de comorbilidades, como el síndrome metabólico, la enfermedad renal crónica, enfermedades gastrointestinales, trastornos del estado de ánimo y neoplasias malignas.
Así, a diferencia de la artritis psoriásica (PsA) y la enfermedad de Crohn, que comparten patomecanismos genéticos con la psoriasis, la inflamación crónica sería la base de las comorbilidades cardiovasculares y metabólicas de la psoriasis.
Por otro lado, se conocen puntos en común entre la psoriasis y algunas comorbilidades en cuanto a genes/proteínas, procesos biológicos y vías de señalización. Por ejemplo, la diabetes tipo 2 lideró el índice de comorbilidad molecular, seguida de la artritis reumatoide, la enfermedad de Alzheimer, el infarto de miocardio y la obesidad [3]. En lugar de las asociaciones genéticas, un estilo de vida desfavorable (tabaquismo, obesidad, ausencia de actividad física regular y dieta poco saludable) también puede provocar comorbilidad cardiovascular en estas enfermedades.
Datos empíricos sobre las tasas de comorbilidad
La prevalencia de hipertensión, obesidad, hiperlipidemia, diabetes mellitus y al menos un acontecimiento cardiovascular es significativamente mayor en los pacientes con APs que en los pacientes con psoriasis sin artritis, oscilando entre 1,54 y 2,59 con odds ratios (OR) no ajustadas [4].
Curiosamente, en un estudio de cohortes en el que ni la psoriasis muy leve ni la grave se asociaron con un mayor riesgo de acontecimientos cardiovasculares graves en un periodo de 3 a 5 años, el riesgo de un acontecimiento cardiovascular grave fue un 36% mayor en los pacientes con psoriasis que también padecían artritis inflamatoria. La prevalencia de factores de riesgo cardiovascular tradicionales como la obesidad, la hipertensión, la diabetes, la dislipidemia, el síndrome metabólico y el tabaquismo aumenta en la psoriasis [5]. La relación entre psoriasis y obesidad y el impacto de la obesidad en el tratamiento de la psoriasis están bien establecidos [6]. La odds ratio (OR) para la asociación entre psoriasis y obesidad según el índice de masa corporal es de 1,8 (IC 95%: 1,4-2,2) [7]. Cuando se tuvo en cuenta la gravedad, la OR global para la obesidad fue de 1,46 (IC del 95%: 1,17-1,82) para los pacientes con psoriasis leve y de 2,23 (IC del 95%: 1,63-3,05) para los pacientes con psoriasis grave [8]. La obesidad se considera un factor de riesgo independiente de la psoriasis [9]: La obesidad y una masa grasa abdominal elevada duplican el riesgo de psoriasis y el aumento de peso a largo plazo incrementa significativamente el riesgo de psoriasis. [10].
Un metaanálisis de 24 estudios observacionales halló una OR agrupada para la asociación entre psoriasis e hipertensión de 1,58 (IC del 95%, 1,42-1,76). La OR para la hipertensión fue de 1,30 (IC 95%: 1,15-1,47) en pacientes con psoriasis leve y de 1,49 (IC 95%: 1,20-1,86) en la psoriasis grave [11]. Además, la probabilidad de padecer hipertensión mal controlada parece aumentar con una enfermedad cutánea más grave, independientemente del índice de masa corporal (IMC) y de otros factores de riesgo [12]. En un metaanálisis de 44 estudios observacionales, la OR resumida de la psoriasis asociada a la diabetes fue de 1,76 (IC del 95%: 1,59-1,96). Los pacientes con APs tenían la OR más alta (2,18; IC 95%: 1,36-3,50) [13]. Los pacientes con psoriasis grave también presentaron una OR más elevada (2,10; IC 95%: 1,73-2,55). Además, los diabéticos con psoriasis parecen sufrir complicaciones diabéticas microvasculares y macrovasculares con más frecuencia que los diabéticos sin psoriasis [14]. En una revisión sistemática, 20 de los 25 estudios incluidos hallaron asociaciones significativas entre la psoriasis y la dislipidemia, con OR que oscilaban entre 1,04 y 5,55 [15]. En los estudios que tuvieron en cuenta la gravedad de la psoriasis, los pacientes con psoriasis grave (rango de 1,36 a 5,55) tenían más probabilidades de padecer dislipidemia que los pacientes con psoriasis leve (rango de 1,10 a 3,38) [16]. En un estudio transversal realizado en el Reino Unido, la prevalencia del síndrome metabólico se correlacionó directamente con la superficie corporal (SC) afectada por la psoriasis y varió de forma “dosis-respuesta” desde la psoriasis leve (≤2% SC; OR ajustado 1,22; IC 95% 1,11-1,35) hasta la psoriasis grave (>10% BSA; OR ajustado 1,98; IC 95%: 1,62-2,43) [18]. El tabaquismo se asoció de forma significativa con la psoriasis, con un RR de 1,88 (IC del 95%, 1,66-2,13); en la mayoría de las publicaciones, el tabaquismo también se asocia con una mayor gravedad de la psoriasis [19]. El tabaquismo también se asocia a un mayor riesgo de psoriasis incidente y a una posible relación dosis-respuesta [20].
¿La depresión comórbida como variable mediadora?
El cociente de riesgo para la depresión en la psoriasis es de aproximadamente 1,4-1,5 y aumenta con la gravedad de la enfermedad [20,21]. La depresión es un factor de riesgo de enfermedad cardiovascular, acontecimientos cardiovasculares y mortalidad, y un diagnóstico de depresión en cualquier momento tras una enfermedad coronaria se asocia a un riesgo de mortalidad dos veces mayor [21]. Por lo tanto, la asociación de la psoriasis con la depresión puede ser clínicamente relevante en términos de enfermedad cardiovascular y mortalidad. En pacientes con psoriasis, la depresión se asocia a un mayor riesgo de infarto de miocardio, ictus y muerte cardiovascular, especialmente durante la depresión aguda [22]. La depresión también puede desempeñar un papel importante en el fomento de la aterosclerosis subclínica más allá de los factores de riesgo cardiovascular tradicionales e incluso de la propia psoriasis como factor de riesgo por derecho propio. Se descubrió que los pacientes con psoriasis y depresión autodeclarada presentaban un aumento significativo de la inflamación vascular medida mediante tomografía por emisión de positrones/tomografía computarizada con 18-fluorodeoxiglucosa (PET/TC con FDG) y de la carga de placa coronaria medida mediante angiografía coronaria por TC ajustada a la puntuación de riesgo de Framingham, en comparación con los pacientes con psoriasis sola [23].
Resumen
En resumen, la carga cardiovascular puede ser mayor en los pacientes con APs que en los pacientes con psoriasis sin artritis. La presencia de artritis puede indicar un aumento de la inflamación sistémica, que puede exacerbar las comorbilidades y los resultados cardiovasculares. La obesidad y los trastornos metabólicos asociados son más frecuentes en pacientes con psoriasis y APs que en pacientes con otras artritis inflamatorias. Además, la obesidad se asocia a un mayor riesgo de padecer PsA en los pacientes de psoriasis y en la población general. La elevada prevalencia de factores de riesgo cardiovascular y trastornos metabólicos tradicionales contribuye a la elevada carga cardiovascular de los pacientes con psoriasis y APs, así como la obesidad, pero también puede influir en el riesgo de desarrollar psoriasis y en el impacto sobre la actividad de la enfermedad. La presencia de inflamación sistémica en combinación con trastornos metabólicos puede actuar de forma sinérgica para aumentar el riesgo cardiovascular en estos pacientes.
Conclusión: Es muy necesario mejorar la prevención primaria y secundaria de las enfermedades cardiovasculares en pacientes con psoriasis y artritis psoriásica. Los componentes del síndrome metabólico deben diagnosticarse adecuadamente. Deben promoverse activamente los cambios en el estilo de vida. Debe ajustarse la estratificación del riesgo en los pacientes con psoriasis y APs, y deben aplicarse intervenciones farmacéuticas apropiadas con un seguimiento adecuado de su eficacia. Los colegas que atienden a pacientes con psoriasis y/o APs deben desempeñar un papel activo en la consecución de estos objetivos, en colaboración con médicos generales y cardiólogos.
Volver a “Noticias sobre dermatitis atópica y psoriasis”.
Literatura:
- Hawkes JE, Chan TC, Krueger JG: Patogénesis de la psoriasis y desarrollo de nuevas terapias inmunológicas dirigidas. J Allergy Clin Immunol 2017; 140:645-653. doi: 10.1016/j.jaci.2017.07.004.
- Boehncke WH, Boehncke S, Tobin AM, Kirby B: La “marcha psoriásica”: un concepto de cómo la psoriasis grave puede impulsar la comorbilidad cardiovascular. Exp Dermatol 2011; 20: 303-307. doi: 10.1111/j.1600-0625.2011.01261.x.
- Sundarrajan S, Arumugam M: Comorbidities of psoriasis-Exploring the links by network approach. PLoS ONE. 2016;11:e0149175. doi: 10.1371/journal.pone.0149175.
- Husted JA, et al: Comorbilidades cardiovasculares y de otro tipo en pacientes con artritis psoriásica: comparación con pacientes con psoriasis. Arthritis Care Res. (Hoboken) 2011; 63: 1729-1735. doi: 10.1002/acr.20627.
- Puig L, Kirby B, Mallbris L, Strohal R: Psoriasis beyond the skin: A review of the literature on cardiometabolic and psychological co-morbidities of psoriasis. Eur J Dermatol 2014; 24: 305-311.
- Jensen P, Skov L: Psoriasis y obesidad. Dermatología 2016; 232: 633-639. doi: 10.1159/000455840.
- Miller IM, Ellervik C, Yazdanyar S, Jemec GB: Metaanálisis de la psoriasis, la enfermedad cardiovascular y los factores de riesgo asociados. J Am Acad Dermatol 2013; 69: 1014-1024. doi: 10.1016/j.jaad.2013.06.053.
- Armstrong AW, Harskamp CT, Armstrong EJ: La asociación entre psoriasis y obesidad: una revisión sistemática y metaanálisis de estudios observacionales. Nutr Diabetes 2012; 2:e54. doi: 10.1038/nutd.2012.26.
- Setty AR, Curhan G, Choi HK: Obesidad, perímetro de cintura, cambio de peso y riesgo de psoriasis en mujeres: Nurses’ Health Study II. Arch Intern Med 2007; 167: 1670-1675. doi: 10.1001/archinte.167.15.1670.
- Snekvik I, et al: Obesidad, perímetro de cintura, cambio de peso y riesgo de psoriasis incidente: Datos prospectivos del estudio HUNT. J Investig Dermatol 2017; 137: 2484-2490. doi: 10.1016/j.jid.2017.07.822.
- Armstrong AW, Harskamp CT, Armstrong EJ: La asociación entre psoriasis e hipertensión: una revisión sistemática y metaanálisis de estudios observacionales. J. Hypertens 2013; 31: 433-442. doi: 10.1097/HJH.0b013e32835bcce1.
- Takeshita J, et al: Efecto de la gravedad de la psoriasis en el control de la hipertensión: un estudio poblacional en el Reino Unido. JAMA Dermatol 2015; 151: 161-169. doi: 10.1001/jamadermatol.2014.2094.
- Coto-Segura P, et al: Psoriasis, artritis psoriásica y diabetes mellitus tipo 2: revisión sistemática y metaanálisis. Br J Dermatol 2013; 169: 783-793. doi: 10.1111/bjd.12473.
- Armstrong AW, et al: Psoriasis y riesgo de complicaciones microvasculares y macrovasculares asociadas a la diabetes. J Am Acad Dermatol 2015; 72: 968-977. doi: 10.1016/j.jaad.2015.02.1095.
- Ma C, Harskamp CT, Armstrong EJ, Armstrong AW: La asociación entre psoriasis y dislipidemia: una revisión sistemática. Br J Dermatol 2013; 168: 486-495. doi: 10.1111/bjd.12101.
- Singh S, Young P, Armstrong AW: Actualización sobre la psoriasis y el síndrome metabólico: un metaanálisis de estudios observacionales. PLoS ONE 2017; 12:e0181039. doi: 10.1371/journal.pone.0181039.
- Langan SM, et al. Prevalencia del síndrome metabólico en pacientes con psoriasis: un estudio poblacional en el Reino Unido. J Investig Dermatol 2012; 132: 556-562. doi: 10.1038/jid.2011.365.
- Richer V, et al: Psoriasis and smoking: A systematic literature review and meta-analysis with qualitative analysis of effect of smoking on psoriasis severity. J Cutan Med Surg 2016; 20: 221-227. doi: 10.1177/1203475415616073.
- Schmitt J, Ford DE: La psoriasis se asocia de forma independiente con la morbilidad psiquiátrica y los factores de riesgo cardiovascular adversos, pero no con los acontecimientos cardiovasculares en una muestra basada en la población. J Eur Acad Dermatol Venereol 2010; 24 :885-892. doi: 10.1111/j.1468-3083.2009.03537.x.
- Kurd SK, Troxel AB, Crits-Christoph P, Gelfand JM: El riesgo de depresión, ansiedad y suicidio en pacientes con psoriasis: Un estudio de cohortes basado en la población. Arch Dermatol 2010; 146: 891-895.
- May HT, et al: The association of depression at any time to the risk of death following coronary artery disease diagnosis. Eur Heart J Qual Care Clin Outcomes 2017; 3: 296-302. doi: 10.1093/ehjqcco/qcx017.
- Egeberg A, et al: Impacto de la depresión en el riesgo de infarto de miocardio, ictus y muerte cardiovascular en pacientes con psoriasis: un estudio nacional danés. Acta Derm Venereol 2016; 96: 218-221. doi: 10.2340/00015555-2218.
- Aberra TM, et al. La depresión autodeclarada en la psoriasis se asocia a enfermedades vasculares subclínicas. Aterosclerosis 2016; 251: 219-225. doi: 10.1016/j.atherosclerosis.2016.05.043.
- Armstrong AW, Harskamp CT, Dhillon JS, Armstrong EJ: Psoriasis y tabaquismo: revisión sistemática y metaanálisis. Br J Dermatol 2014; 170: 304-314. doi: 10.1111/bjd.12670.
PRÁCTICA DERMATOLÓGICA 2019; 29(3): 28-29