El acúfeno se define como la percepción de ruidos como silbidos, zumbidos, pitidos, silbidos o siseos, a los que no puede atribuirse ninguna fuente sonora externa. Hay que distinguir entre el tinnitus y las alucinaciones auditivas, que pueden producirse en ciertos trastornos psiquiátricos y/o en el contexto del consumo de sustancias.
El acúfeno (del latín tinnire; “sonar”) se define como la percepción de ruidos como silbidos, zumbidos, estampidos, silbidos o pitidos, a los que no puede atribuirse ninguna fuente sonora externa. Hay que distinguir entre el tinnitus y las alucinaciones auditivas, que pueden producirse en ciertos trastornos psiquiátricos y/o en el contexto del consumo de sustancias. Las alucinaciones auditivas implican voces o sonidos complejos (por ejemplo, música), mientras que el tinnitus implica sonidos carentes de contenido.
Se habla de acúfenos crónicos a partir de una duración de tres meses. En la vida cotidiana, sin embargo, el grado de compensación es más decisivo. En el caso del tinnitus compensado, los afectados no se ven afectados por el ruido en la vida cotidiana, o sólo ligeramente, mientras que las personas con tinnitus descompensado suelen experimentar una carga más grave de la enfermedad.
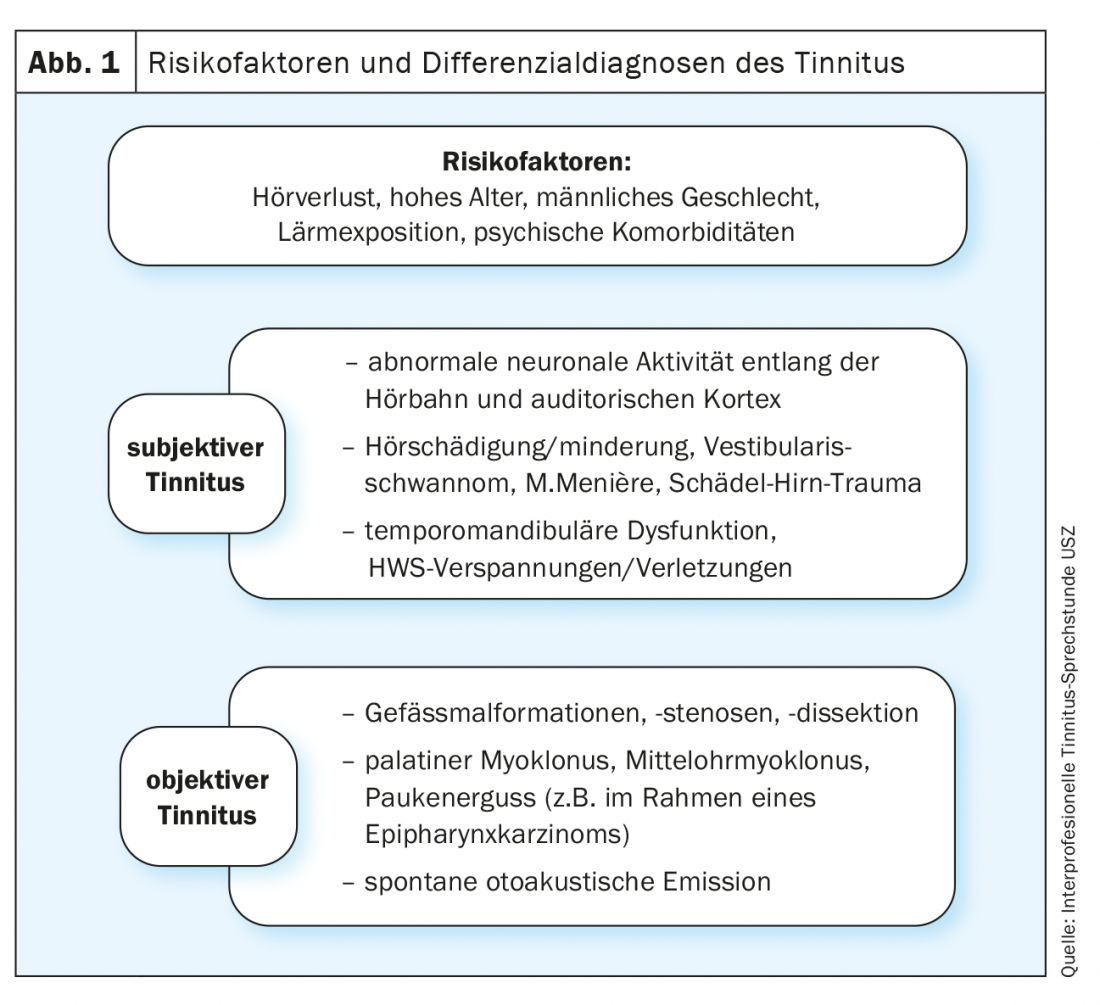
También se distingue entre acúfenos subjetivos y objetivos. En el caso mucho más raro del acúfeno objetivo, el sonido está causado por una fuente sonora endógena (“sonidos corporales”), como ruidos de flujo de los vasos cercanos al oído o espasmos en los músculos internos del oído medio o los músculos palatinos [1,2].
Epidemiología
Alrededor del 15% de las personas se ven afectadas por el tinnitus a lo largo de su vida [3]. Los resultados de los estudios epidemiológicos muestran prevalencias similares no sólo en diferentes países europeos, sino también en EE.UU., Japón y también en países de bajos ingresos de África y Asia [1].
La prevalencia de los acúfenos descompensados se sitúa en torno al 1-2% de la población total y suele ir acompañada de problemas de sueño, trastornos de concentración y/o depresión [1,2,10].
Factores de riesgo
Los principales factores de riesgo para la aparición del tinnitus son la edad avanzada, el sexo masculino y la pérdida de audición. Otros factores favorables son la exposición al ruido, las enfermedades psiquiátricas concomitantes, los traumatismos craneoencefálicos, las infecciones del oído medio o interno y los fármacos ototóxicos que pueden dañar la audición, como los antibióticos (especialmente la gentamicina), los diuréticos de asa o los agentes quimioterapéuticos que contienen platino [4].
Fisiopatología
En principio, cualquier pérdida de audición temporal o permanente puede desencadenar tinnitus. Así, el tinnitus puede desarrollarse a lo largo de toda la vía auditiva. Se cree que el lugar de origen más común es la cóclea, donde se produce el daño y la degeneración de las células ciliadas, lo que da lugar a la pérdida auditiva neurosensorial. Otros motivos también pueden ser causas de un trastorno conductivo como el cerumen, la otitis media acuta o crónica o la otosclerosis. Como resultado, puede producirse una actividad neuronal compensatoria a lo largo de la vía auditiva central y el córtex auditivo. Los cambios en el nervio auditivo, como en un schwannoma vestibular, o los cambios microvasculares pueden provocar una discapacidad auditiva retrococlear y, del mismo modo, acúfenos. Dado que no todas las pérdidas auditivas desembocan automáticamente en acúfenos, es importante para la percepción de la actividad compensatoria como acúfenos que se establezca una conexión neuronal con otras áreas del cerebro, responsables de la atención, la conciencia, el estrés, la emoción o la memoria. Dependiendo de la inclusión de las redes descritas, esta concepción similar a un modelo también puede utilizarse para explicar el alcance variable de la implicación personal. Así, la aparición de acúfenos también puede explicarse en relación con factores emocionales, el estrés o una enfermedad psiquiátrica. No existe una correlación directa entre el grado de pérdida auditiva y la intensidad percibida de un ruido auditivo. Puede que no sea posible detectar la pérdida de audición en las pruebas auditivas convencionales [5]. En esta constelación, se supone que las denominadas “regiones cocleares muertas” o sinaptopatías entre las neuronas individuales del sistema auditivo son las responsables del desequilibrio que provoca el tinnitus en el sistema auditivo como precursoras de una futura discapacidad auditiva [6].
Además de los daños en la cóclea o la vía auditiva, el tinnitus también se observa con mayor frecuencia con disfunción temporomandibular/bruxismo o dolencias en la zona de la columna cervical y el cuello. Además, los movimientos en la zona de las articulaciones descritas también pueden provocar una modulación de los ruidos auditivos (más altos, más bajos, más altos, más bajos). Se cree que esto se debe a la entrada somatosensorial (aferente) del nervio trigémino y las fibras C2 sobre la actividad de la vía auditiva central a través de interacciones en el núcleo coclear dorsal a nivel del tronco encefálico [15]. Si la percepción del acúfeno o el cambio del acúfeno debido a la manipulación en el área somatosensorial está en el primer plano de las quejas, también se habla de un “acúfeno somatosensorial”.
La aparición del tinnitus suele ser multifactorial. Así, las entradas auditivas o somatosensoriales anómalas junto con una actividad alterada en las estructuras nerviosas centrales (por ejemplo, tras una lesión traumática o isquémica o factores emocionales) o la combinación de éstas pueden provocar el desarrollo y la persistencia del tinnitus. Esta puede ser la causa de traumatismos craneoencefálicos en particular.
Un acúfeno “subjetivo” se distingue de un acúfeno “objetivo” (Fig. 1) . En este último caso, a veces puede rastrearse el origen del ruido mediante un examen clínico y a menudo también puede encontrarse la fuente de origen.
El acúfeno objetivo puede tener diferentes causas. Si se detecta un tinnitus pulsosincrónico, pueden estar presentes anomalías vasculares como estenosis o disecciones vasculares, fístulas arteriovenosas, tumores glómicos, aumento del flujo sanguíneo (por ejemplo, en el contexto de una anemia) o cambios de calibre del seno sigmoideo. Otras causas de acúfenos objetivos pueden ser mioclonías palatinas o del oído medio (músculo tensor del tímpano, músculo estapedio), lesiones ocupantes del espacio nasal o parafaríngeo con alteración consecutiva de la ventilación del tubo u otoemisiones acústicas espontáneas. Tratar la causa de un acúfeno objetivo puede conducir en algunos casos a la desaparición completa del acúfeno.
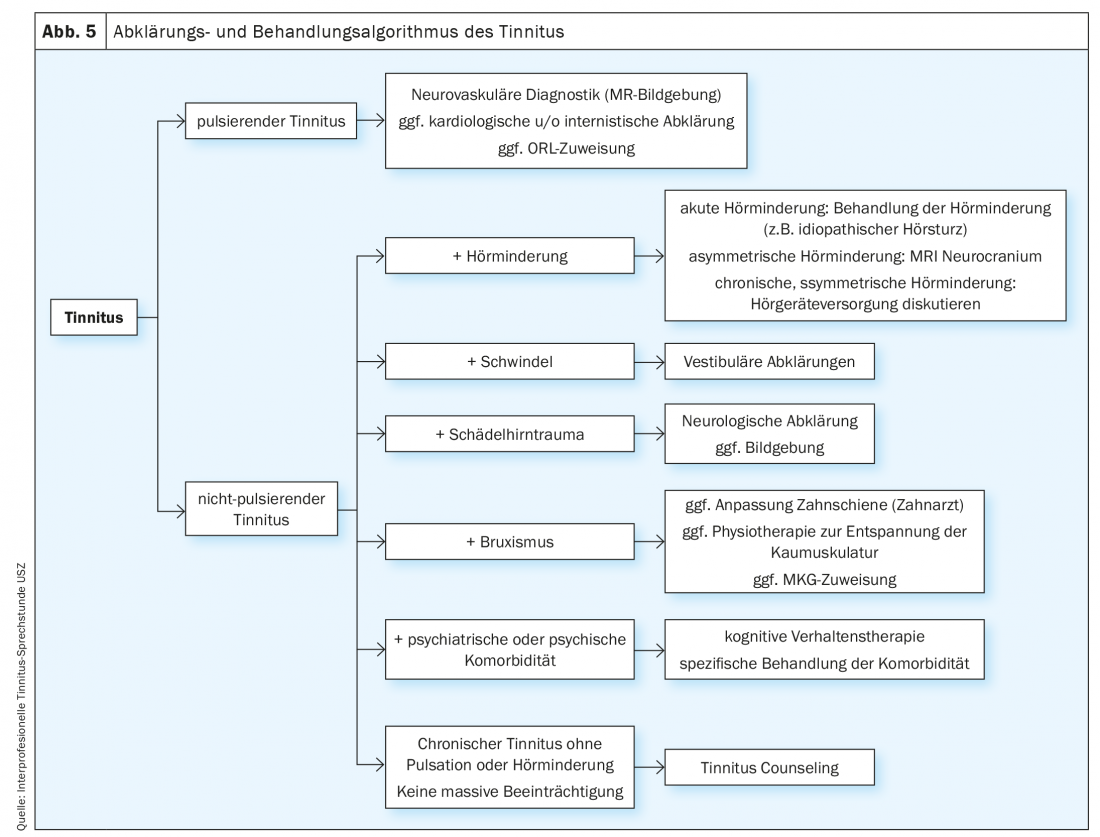
Diagnóstico y aclaraciones necesarias
Todo acúfeno nuevo que aparezca y dure de varios días a semanas debe aclararse mediante una anamnesis y un examen clínico detallados. Es importante reconocer los casos especiales e iniciar diagnósticos adicionales en estas situaciones (Fig. 2). El primer contacto con una persona que sufre acúfenos suele tener lugar en el médico de familia o en el médico de ORL. Esta consulta es de gran importancia en la desensibilización del paciente. Es esencial que el paciente sea tomado en serio y que los miedos e inseguridades que han surgido debido al acúfeno puedan ser interceptados mediante una escucha atenta y explicaciones. Pueden utilizarse cuestionarios estandarizados para evaluar la percepción del tinnitus y la angustia asociada, que en última instancia también influye en los pasos posteriores del tratamiento. El asesoramiento sobre el tinnitus también es de gran importancia, ya que pretende prevenir la sensibilización y reducir así el riesgo de tinnitus crónico. Se debe animar al paciente a que intente bloquear el ruido mediante ejercicios de relajación, desconcentración, música tranquila de fondo, etc. Cada examen clínico incluye un diagnóstico otológico y audiológico, así como un examen de la columna cervical y de la articulación temporomandibular. Si hay sospecha de patología en la microscopía del oído, están indicadas otras investigaciones. Asimismo, si existe una curva auditiva asimétrica, una dinámica rápida o aguda de deterioro de la audición o comorbilidades como mareos, deberán tomarse medidas adicionales. El tratamiento de pacientes con acúfenos crónicos requiere un enfoque interdisciplinar, especialmente en casos de gran sufrimiento.
Estudio de caso
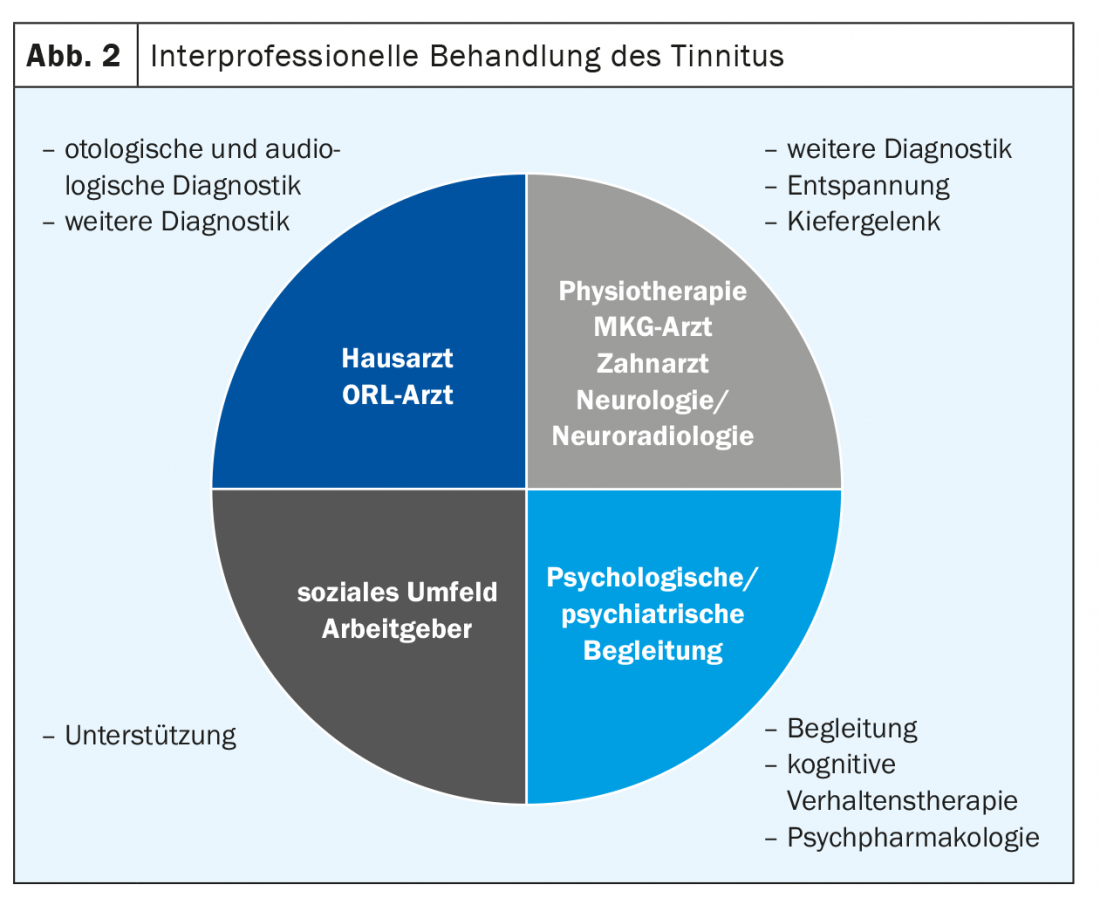
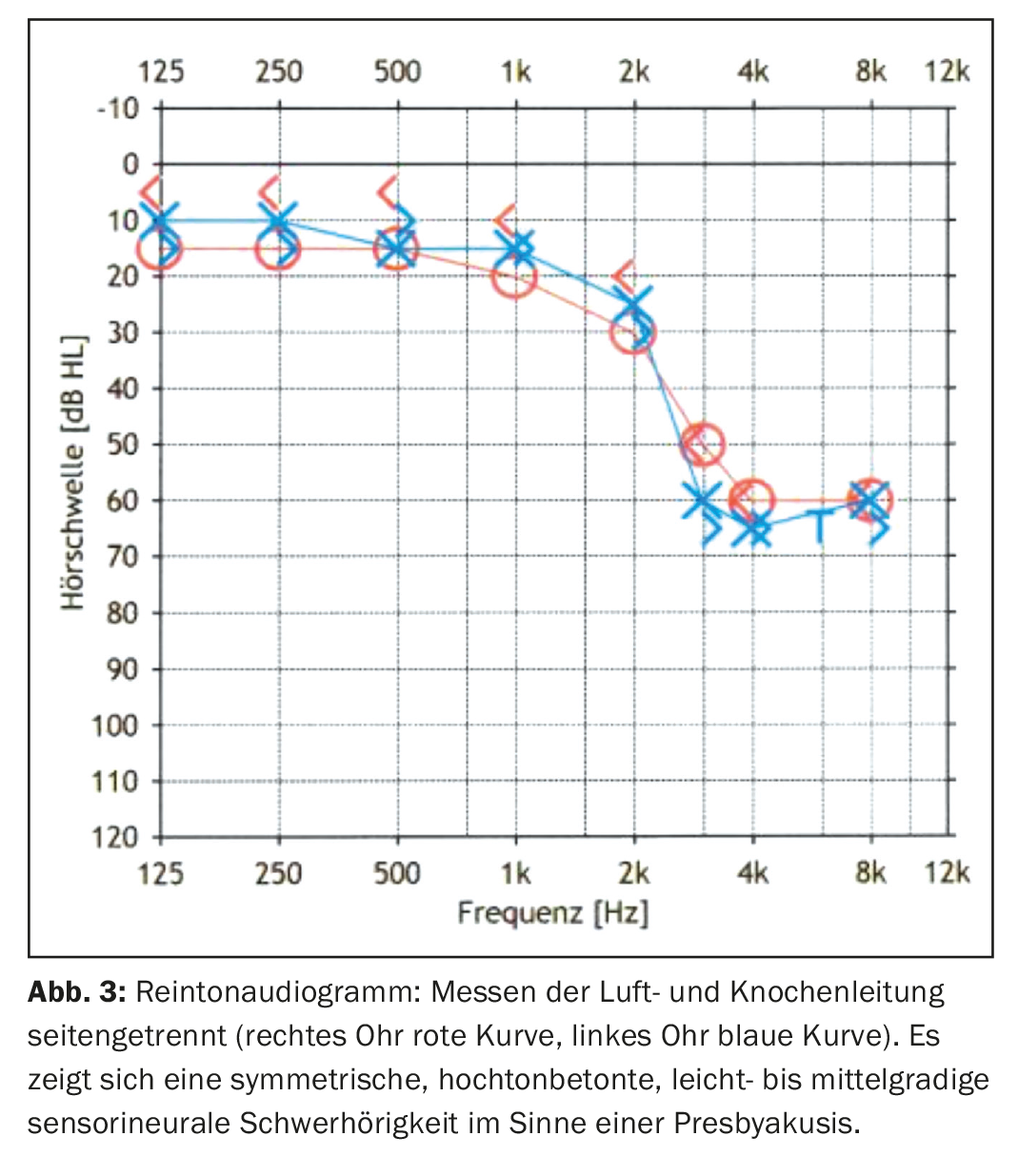
Utilizando un ejemplo ficticio, mostraremos el algoritmo de diagnóstico de un paciente típico en la consulta de acúfenos del Hospital Universitario de Zúrich: El Sr. M. (67 años) padece tinnitus desde hace unos 5 años. Por ello, ya ha visitado varias veces a su médico de cabecera, que no ha podido determinar una causa clara para el tinnitus. En los casos de gran sufrimiento, se derivó a un centro. En la consulta, además de una anamnesis detallada sobre la calidad y la cantidad del acúfeno y sus efectos en la vida del paciente, se preguntaron otros puntos específicos, como una anamnesis detallada del oído (mareos, pérdida de audición, dolor, otorrea), factores desencadenantes, correlaciones temporales e indicaciones para el acúfeno somatosensorial (conexión con molestias en la zona de la columna cervical, las articulaciones temporomandibulares o los músculos masticatorios). Además, se realizó un examen clínico consistente en un examen con diapasón (prueba de Weber y Rinne), una microscopia del oído y un estado ORL completo. Esto sirvió para excluir una causa específica/objetiva del tinnitus. Las pruebas audiológicas fueron un audiograma de tonos puros estándar (125-8000 Hz) (Fig. 3), un audiograma de tonos agudos (9-20 kHz) (Fig. 4) y una determinación de acúfenos. Además, el nivel de sufrimiento se registró sistemáticamente en el Tinnitus Handicap Inventory (THI) [11]. A continuación, se ofrece una explicación detallada de la fisiopatología del acúfeno y se propone una terapia individual interprofesional basada en el paciente.
En la determinación del acúfeno, el paciente indica qué frecuencia corresponde a su acúfeno después de que se le reproduzcan varios tonos y sonidos. El resultado se registra y se marca con una T. En este caso, el paciente oye un tono sinusal “en el medio”, es decir, simétricamente en ambos oídos. A 6300 Hz, el acúfeno se solapa con la frecuencia reproducida. A menudo, la frecuencia del tinnitus se encuentra en el rango de mayor pérdida auditiva.
Terapia
El tratamiento del tinnitus incluye, por un lado, una conversación empática-validante que tenga en cuenta las circunstancias, preocupaciones y temores específicos del paciente. En la mayoría de los casos, no es posible una terapia causal. Por ello, la educación y el debate sobre las estrategias de afrontamiento (asesoramiento sobre el tinnitus) es uno de los puntos más importantes de la terapia. Si esto no es suficiente, pueden considerarse enfoques de terapia conductual (por ejemplo, terapia cognitivo-conductual), terapia del ruido, fisioterapia, adaptación de audífonos y, en casos individuales, terapia farmacológica (para el insomnio, la depresión, la ansiedad) o neuromodulación. (Fig. 5). Debido a la heterogeneidad y la exigente evaluación del origen del acúfeno, las comorbilidades específicas del paciente, así como la falta de pruebas de muchas modalidades terapéuticas debido a la mala calidad metodológica de los estudios, es un reto para el médico tratante elegir la modalidad terapéutica adecuada.
Asesoramiento sobre acúfenos
Para contrarrestar una cronificación del acúfeno u ofrecer apoyo a los pacientes con acúfenos ya crónicos, es esencial educar al paciente sobre el cuadro clínico y sus estrategias de afrontamiento. En muchos casos, el tinnitus no puede curarse, pero puede lograrse la aceptación del sonido y la habituación al mismo. El asesoramiento incluye no sólo la educación sobre cómo afrontar el ruido en la vida cotidiana, sino también la eliminación de los miedos. Animar al paciente a que intente percibir el acúfeno desenfocándose y a que se acostumbre al sonido puede ayudar a evitar síntomas secundarios como el estrés psicológico, los problemas de sueño, las dificultades de concentración y las restricciones en el entorno social.
Terapia cognitivo-conductual
En la terapia cognitivo-conductual, se anima y motiva al paciente para que se ocupe de sus pensamientos, miedos, actitudes y evaluaciones en relación con el síntoma. Esta modalidad de terapia surgió en la década de 1960 y se basa en el supuesto de que la forma en que pensamos determina nuestro bienestar psicológico y físico. La terapia cognitivo-conductual consiste en adoptar un papel activo en la configuración del proceso de percepción y controlar así los efectos de una enfermedad. Esta estrategia es el enfoque psicoterapéutico mejor estudiado para que los pacientes con acúfenos logren comprender y controlar la enfermedad y, por lo tanto, se considera el patrón oro [7].
Terapia de sonido
Se pueden utilizar diferentes enfoques terapéuticos con sonidos con los pacientes de tinnitus. El principio común es el uso de estímulos sonoros externos con el objetivo de reducir la atención del paciente al tinnitus o cambiar la reacción del paciente al tinnitus. Como la mayoría de los demás enfoques terapéuticos, esto no cura el tinnitus sino que mejora su afrontamiento. Por ejemplo, se pueden utilizar ruidos de fondo como el sonido del mar, el canto de los pájaros, el susurro de las hojas, etc. con el objetivo de ahogar el tinnitus y así, por ejemplo, reducirlo. para que le resulte más fácil conciliar el sueño. Otras variantes incluyen llevar un pequeño generador de ruido detrás de la oreja (“noiser”, similar a un audífono), que reproduce sonidos variables y así ahoga total o parcialmente el tinnitus incluso en la vida cotidiana, dependiendo del entorno [9].
Audífonos
Los audífonos convencionales pueden utilizarse en pacientes con tinnitus con una pérdida auditiva correspondiente para compensar la entrada auditiva ausente. Esta terapia resulta muy eficaz sobre todo en pacientes con un mayor grado de pérdida auditiva, por ejemplo debido a la presbiacusia. Su utilidad es limitada en las frecuencias altas y en caso de pérdida completa de la función de las células ciliadas internas. En casos de pérdida auditiva profunda o completa, el uso de implantes cocleares puede conllevar una supresión significativa y a veces completa del tinnitus [8,13,14].
Tratamiento farmacológico
Hasta el momento, no existen datos sólidos que demuestren un beneficio a largo plazo de una terapia farmacológica específica para el tratamiento del tinnitus en comparación con el placebo. Diversos medicamentos como los anestésicos locales administrados por vía intravenosa (lidocaína) o los antidepresivos se han probado en estudios, en los que no se ha podido demostrar ningún efecto a largo plazo y, en vista del perfil de efectos secundarios, no se justifica el uso de esta medicación para el tratamiento exclusivo del tinnitus. El tratamiento de las comorbilidades como el trastorno del sueño, la tensión muscular o los problemas psiquiátricos también puede conducir al alivio del tinnitus.
Neuromodulación
La fisiopatología del zumbido de oídos con evidencias de una actividad neuronal alterada en el SNC ha llevado a evaluar en estudios experimentales enfoques neuromoduladores para el tratamiento del tinnitus. Sin embargo, la neuromodulación en forma de corriente transcraneal o estimulación magnética, el neurofeedback o los métodos de estimulación acústica alineados con la frecuencia del tinnitus siguen siendo objeto de investigación y sin pruebas claramente demostradas. Es necesario seguir investigando en este sentido [12].
Mensajes para llevarse a casa
- Por desgracia, actualmente no existe cura para la mayoría de las formas de tinnitus. Sin embargo, la gestión y el apoyo al paciente para hacer frente al tinnitus son posibles y útiles.
- Todo acúfeno debe aclararse mediante una entrevista de anamnesis detallada y sensible con evaluación de la gravedad del acúfeno (clasificación, situación de estrés), así como un examen otoscópico y audiológico.
- Por lo general, se debe remitir al médico especialista en ORL a cualquier persona que experimente altos niveles de estrés, perciba un zumbido claramente unilateral en el oído (sobre todo si es sincrónico con el pulso), sufra pérdida de audición y/o perciba otros síntomas en el oído (otalgia, otorrea, mareos).
- Debe darse prioridad al tratamiento causal de patologías específicas y, en especial, a las comorbilidades psiquiátricas.
- El tratamiento sintomático del tinnitus incluye principalmente asesoramiento sobre el tinnitus, en algunos casos también terapia cognitivo-conductual, estimulación acústica (y neuromodulación).
- La indicación de la terapia farmacológica se limita actualmente a determinados subtipos de acúfenos y al tratamiento de comorbilidades como los trastornos del sueño o de ansiedad y la depresión.
- En casos difíciles o con acúfenos descompensados, recomendamos un enfoque terapéutico interprofesional.
Literatura:
- Langguth B, et al: Acúfenos: causas y tratamiento clínico. Lancet Neurol 2013.
- Directriz de la AWMF “Acúfenos crónicos
- Biswas, Hall: Prevalencia, incidencia y factores de riesgo del tinnitus. Current Topics in Behavioral Neurosciences (serie de libros) 2020.
- Moller A, Langguth B, DeRidder D, Kleinjung T: Libro de texto del tinnitus
- Weisz, et al: El tinnitus de alta frecuencia sin pérdida auditiva no significa ausencia de deafferentación. Hear Res 2006.
- Job, et al.: Susceptibilidades al tinnitus reveladas en el rango de 2 kHz por DPOAEs bilaterales inferiores en sujetos con audición normal y exposición al ruido. Audiol Neurootol 2007.
- Jastreboff, et al: Percepción auditiva fantasma (tinnitus): mecanismos de generación y percepción. Neurosc Res 1990.
- Baguley, et al: Implantes cocleares y acúfenos. Prog Brain Res 2007.
- Hoare, et al: Terapia de sonido para el tratamiento del tinnitus: opciones viables. Revista de la Academia Americana de Audiología 2014; 62-75.
- www.tinnitracks.com/de/tinnitus/behandlung
- www.ata.org/managing-your-tinnitus
- Hébert, et al.: La gravedad del acúfeno disminuye con la reducción del estado de ánimo depresivo: un estudio prospectivo de población en Suecia. PLoS One 2012.
- Okamoto H, et al: Contrarrestar el tinnitus mediante neuromodulación acústica de restablecimiento coordinado. Restor Neurol Neurosci 2010.
- Wielopolski, et al: La alexitimia se asocia con la gravedad del tinnitus. Front Psiquiatría 2017.
- Peter N, Kleinjung T: Neuromodulación para el tratamiento del tinnitus: una visión general de las técnicas invasivas y no invasivas. JZ Univ Sci 2019.
- Peter, et al: La influencia del implante coclear sobre el tinnitus en pacientes con sordera unilateral: una revisión sistemática. Otolaryngol Head Neck Surg 2019.
- Peter, et al: Implantes cocleares en la sordera unilateral: resultados clínicos de un estudio multicéntrico suizo. Swiss Med Weekly 2019.
- Wu C, et al: Acúfenos: plasticidad auditivo-somatosensorial inadaptada. Investigación auditiva 2016.
PRÁCTICA GP 2021; 16(5): 10-14
InFo NEUROLOGíA Y PSIQUIATRÍA 2022; 20(3): 16-20.