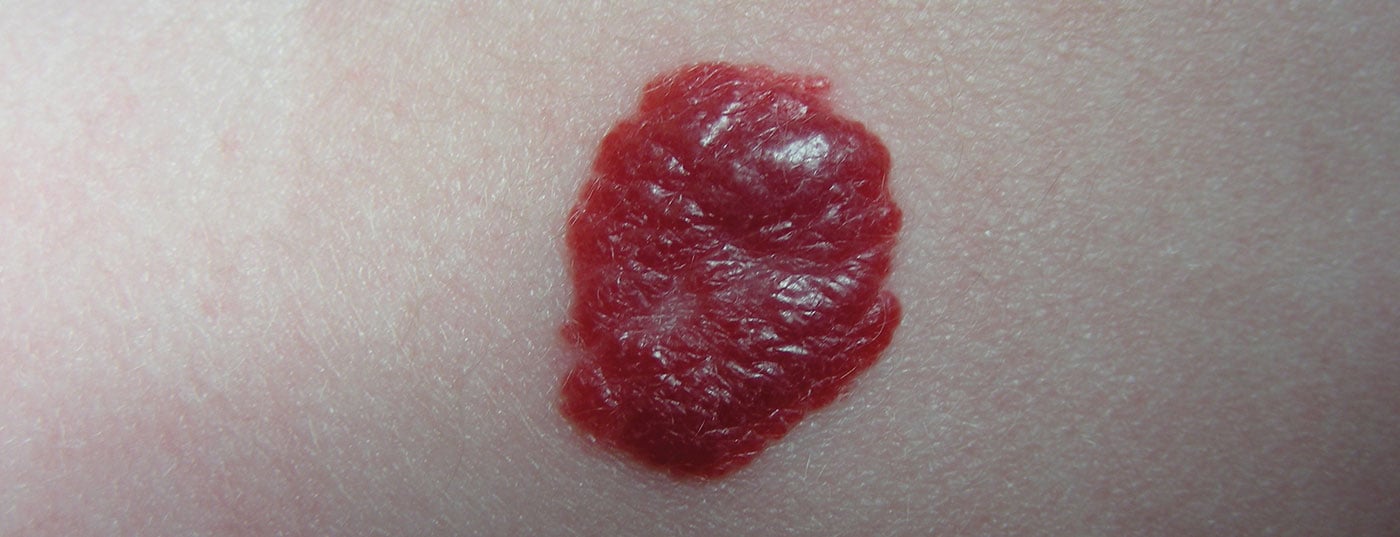
El hemangioma infantil tiene un curso característico con una fase de crecimiento, estancamiento y regresión. Existe la posibilidad de regresión hasta el inicio de la pubertad. El 70% de los hemangiomas remiten completamente sin terapia antes del séptimo año de vida. Los hemangiomas en la zona de los ojos, la boca y la nariz, así como en la zona de la piel húmeda expuesta a una presión de contacto elevada, pueden asociarse a complicaciones (por ejemplo, ambliopía irreversible, obstrucción de la ingesta de alimentos/respiración nasal, ulceraciones). El diagnóstico puede hacerse predominantemente sobre la base de la anamnesis y los hallazgos clínicos.
Un hemangioma es el tumor de tejidos blandos más frecuente en los niños. Se da en el 4-5% de todos los lactantes y hasta en el 22% de los prematuros con un peso al nacer inferior a 1.000 g. Debido al alto potencial de regresión de los hemangiomas, en la mayoría de los casos no es necesaria ninguna terapia.
El hemangioma pertenece al grupo de las anomalías vasculares. Dado que constituye la mayor proporción de este grupo, el término “hemangioma” se utiliza -lamentablemente también de forma incorrecta por parte de los profesionales médicos- para indiferenciar todo un grupo de tumores vasculares, así como de malformaciones vasculares. Conocer los diagnósticos diferenciales e iniciar la terapia adecuada a tiempo es el verdadero reto en el tratamiento de los hemangiomas y sus diagnósticos diferenciales hoy en día y es esencial para la calidad de vida de los pacientes jóvenes.
Clasificación de los hemangiomas
Se distingue entre los tipos congénito e infantil de hemangioma. Inmunohistológicamente, las dos formas se diferencian por la presencia del transportador de glucosa GLUT-1, que no puede detectarse en los hemangiomas congénitos. Clínicamente, los hemangiomas congénitos ya están maduros al nacer, mientras que los infantiles inician su crecimiento sólo después del nacimiento.
Los hemangiomas congénitos se dividen en dos subgrupos: NICH (“hemangioma congénito no involucionante”), en el que no se produce regresión, y RICH (“hemangioma congénito rápidamente involucionante”), en el que la regresión comienza ya después del nacimiento.
Los hemangiomas congénitos son mucho más raros que los hemangiomas infantiles, por lo que a continuación se tratan los hemangiomas infantiles.
Etiología y epidemiología
Un hemangioma infantil es un tumor vascular con un aumento de la proliferación de células endoteliales y una estructura antigénica similar a la del tejido placentario.
Aún se desconoce la causa exacta del desarrollo de los hemangiomas. La hipoxia tisular local o regional se discute como posible causa.
Las niñas se ven afectadas con más frecuencia que los niños, con una proporción de 3:1. En algunos casos, puede observarse una acumulación familiar.
Localización
En el 60% de los casos, los hemangiomas se localizan en la zona de la cabeza y el cuello, en el 25% en las extremidades y en el 15% en el tronco.
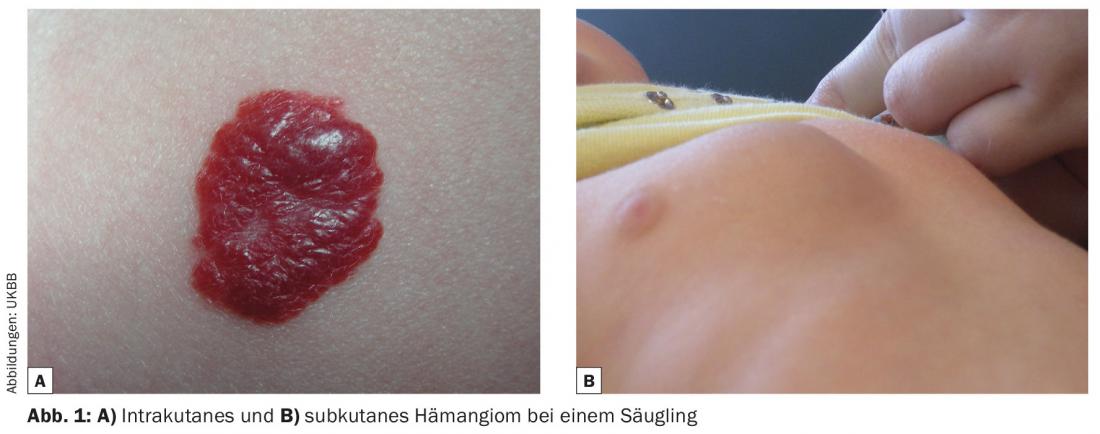
Además, pueden clasificarse según su localización dentro de las capas de la piel como hemangioma intracutáneo, subcutáneo o mixto (Fig. 1).
Trayectoria de crecimiento
El hemangioma infantil presenta tres ciclos de crecimiento característicos. Inicialmente, la fase de crecimiento comienza con una aparición en las primeras cuatro a seis semanas de vida, seguida de un rápido crecimiento aproximadamente en los primeros cuatro meses de vida. A continuación, la tasa de crecimiento disminuye y entra en la fase de estancamiento entre el sexto y el décimo mes de vida. Durante esta fase, el hemangioma permanece prácticamente inalterado antes de que comience la fase de regresión alrededor del primer cumpleaños. Esto también progresa más rápido al principio que en el curso posterior. En principio, existe la posibilidad de regresión hasta el inicio de la pubertad. Los primeros signos de involución natural son la disminución de la intensidad del color y la induración.
Una excepción pueden ser los hemangiomas subcutáneos y los hemangiomas del lóbulo parotídeo, que a veces muestran un crecimiento más allá del primer año de vida antes de que también empiecen a dejar de crecer y retrocedan.

Cuanto más pequeño sea el hemangioma antes de la regresión, menores serán los posibles residuos como hiper/hipopigmentación, telangiectasias, piel atrófica y remodelación del tejido fibrolipomatoso. Sin embargo, hay que señalar que el 70% de los hemangiomas infantiles remiten completamente a los siete años sin que se haya llevado a cabo ninguna terapia.
Hemangiomatosis
Si se producen diez o más hemangiomas cutáneos, se denomina hemangiomatosis benigna. Los estudios demuestran que a partir de la aparición de tres hemangiomas cutáneos aumenta la probabilidad de la presencia simultánea de hemangiomas intracorpóreos, por lo que un radiólogo pediátrico experimentado debe realizar una ecografía del abdomen y del cráneo en estos casos.
En orden descendente, estos hemangiomas se encuentran principalmente en el hígado (Fig. 3), el sistema nervioso central y el tracto gastrointestinal. En un caso así, con afectación cutánea e intracorpórea, se utiliza el término hemangiomatosis difusa.

Complicaciones
Los hemangiomas en la zona ocular pueden dificultar la apertura o el cierre de los ojos, provocar ambliopía irreversible o anisometropía o astigmatismo debido a la compresión bulbar.
Los hemangiomas en la zona de la boca y la nariz pueden causar obstrucción de la ingesta de alimentos y de la respiración nasal, así como deformidades.
La ulceración puede producirse con hemangiomas en la zona de piel húmeda expuesta a una presión de contacto elevada (por ejemplo, axilar, perianal) o con hallazgos muy grandes.
Diagnóstico
En los casos más comunes, el diagnóstico puede hacerse únicamente sobre la base de la historia y los hallazgos clínicos.
En el caso de los hemangiomas subcutáneos poco claros, a veces se recomienda un examen ecográfico para el diagnóstico diferencial o para diferenciar síndromes asociados. La resonancia magnética sólo es necesaria en casos excepcionales de diagnóstico poco claro con localización crítica o localización funcionalmente crítica con extensión poco clara y requiere la sedación de los pacientes pequeños.
En los hemangiomas grandes del cuello y la zona del escote, está indicada la traqueoscopia rígida para excluir la afectación intratraqueal.
Se recomienda la ecocardiografía cardiaca en el caso de hemangiomas grandes o múltiples con una superficie total superior a 10 cm2 para demostrar el estrés cardiaco. En estos casos, también deben determinarse los niveles tiroideos para descartar un hipotiroidismo secundario, que puede estar causado por una mayor presencia de deiodinasa en el tejido del hemangioma.
Del mismo modo, se necesita una muestra de sangre para determinar la función de coagulación en la hemangiomatosis intrahepática difusa.